Životní funkce jsou jedny z prvních informací o pacientovi, které máte v akutním prostředí k dispozici. Hrají roli v mnoha rozhodnutích, která v urgentní medicíně činíme. Bohužel mohou být vitální známky ovlivněny řadou faktorů a existuje mnoho situací, kdy jsou vitální známky méně než spolehlivé. Abnormální životní funkce mohou být ukazatelem základní patologie, variantou způsobenou léky nebo důsledkem prostředí. Naučit se je interpretovat může být obtížné, ale je to zásadní dovednost, kterou je třeba zvládnout ve snaze poskytovat vynikající péči.
Tento příspěvek na blogu vám poskytne základní přístup k interpretaci abnormálních životních funkcí, včetně seznamů možných etiologií, a zároveň nastíní některá častá úskalí a zavádějící scénáře, na které je třeba si dát pozor. Tyto seznamy nejsou vyčerpávající, ale poslouží jako dobrý výchozí bod tím, že vám poskytnou koncepční rámec, který můžete dále upřesňovat na základě svých klinických zkušeností. Ačkoli management přesahuje rámec tohoto článku, najdete zde navrhované zdroje týkající se managementu diskutovaných důležitých změn.
Je také důležité poznamenat, že ačkoli se tento článek zaměřuje na dospělé, pediatrické vitální funkce vyžadují nuancovanou interpretaci vzhledem k rozdílům v normálních rozmezích podle věku i jedinečné schopnosti dětí kompenzovat patologické změny.
Pět životních funkcí, kterými se budeme zabývat, zahrnuje teplotu, srdeční frekvenci (HR), krevní tlak (TK), saturaci kyslíkem (O2 sat) a dechovou frekvenci (RR).
Teplota
Teplota je řízena hypotalamem a mění se během dne v závislosti na cirkadiánním rytmu a prostředí. Za normální rozmezí teploty se považuje 36 °C až 38 °C. Pokud je tělesná teplota snížená, hovoříme o podchlazení (obvykle méně než 35 °C). Naopak zvýšená tělesná teplota (nad 38 °C) může být způsobena buď neschopností těla odvádět teplo (hypertermie), nebo produkcí pyrogenních molekul, které zvyšují tělesnou teplotu (horečka). Většina teplot nad 41 °C je způsobena hypertermií, ačkoli horečka může někdy také zvýšit teplotu na tuto úroveň a měla by být zvážena.1
Příčiny hypertermie/horečky lze rozdělit na infekční a neinfekční, zatímco hypotermii lze rozdělit podle příčinného mechanismu zahrnujícího sníženou produkci tepla, zvýšené tepelné ztráty a poruchu termoregulace.2,3

SNÍŽENÍ TEPLOTY – Neschopnost montáže horečky & Maskovaná horečka
Starší dospělí mohou mít výchozí teplotu o 0,6 – 0,8 °C nižší než mladší dospělí. U starších dospělých navíc dochází ke snížené teplotní reakci na infekci v důsledku poklesu produkce cytokinů souvisejícího s věkem, snížené citlivosti hypotalamu a nedostatečné periferní termoregulace. U těchto osob je méně pravděpodobné, že se při boji s infekcí projeví typická horečka, a mohou se alternativně projevit hypotermií.
Je také nezbytné ptát se pacientů na případná užívaná antipyretika, která mohou maskovat skutečnou horečku, což je důležité vodítko při práci s pacientem v akutním prostředí, kde jsou informace stejně omezené.
Více informací o přístupu k hypotermii naleznete v tomto zdroji EMBasic.
Diferenciál pro horečku je velmi široký. Pro komplexnější diferenciál viz tento zdroj od WikiEM.
Horečka u dětského pacienta může být poměrně složitá a je důležitým tématem sama o sobě. Chcete-li se dozvědět více o tom, jak přistupovat k horečce u dětí, podívejte se na tento zdroj od PediatricEM Morsels.
Srdeční frekvence
HR označuje počet úderů srdce pacienta za minutu a lze ji měřit manuálně nahmatáním pulzu pacienta nebo pomocí různých vnějších a vnitřních monitorovacích zařízení. Za normální se u zdravého dospělého člověka považuje hodnota HR 60 až 100. HR vyšší než 100 se považuje za tachykardii, zatímco méně než 60 se označuje jako bradykardie.
Tachykardii lze rozdělit na sinusovou tachykardii nebo dysrytmii, zatímco bradykardii lze rozdělit na asymptomatickou (v důsledku odchylky fyziologických výchozích hodnot) a symptomatickou.4,5

PITFALS HR – spoléhání se na monitorovací zařízení & Maskovaná tachykardie
Monitorovací zařízení často používá k určení HR pacienta elektrické signály. Tato metoda není vždy spolehlivá. Například pokud má pacient vysoké t-vlny, může zařízení někdy tyto signály zachytit jako druhý srdeční tep, čímž získá údaj o srdeční frekvenci, který je dvojnásobný než skutečný HR pacienta. Pamatujte, že pokud je to možné, je nejlepším zdrojem ruční měření srdeční frekvence pacienta. Pokud se vaše manuální měření liší od hlášeného HR, podívejte se na EKG pacienta, abyste zjistili, odkud může tento rozpor pocházet.
Pokud pacienti užívají léky, které zpomalují srdeční frekvenci, jako jsou beta-blokátory, nemusí dosáhnout srdeční frekvence, která je považována za tachykardickou, přestože je zvýšená oproti výchozí srdeční frekvenci. Pro přesnou interpretaci pacientovy srdeční frekvence je důležitá důkladná léková anamnéza.
Tachykardie je komplexní téma, jehož každá podkapitola vyplňuje samostatnou přednášku. Podívejte se na následující zdroje o sinusové tachykardii a dysrytmiích.
Přístup k bradykardii najdete zde na emDocs.
Krevní tlak
Krevní tlak je síla, kterou cirkulující krev pacienta působí na stěny jeho cévního řečiště. Je určen srdečním výdejem, objemem krve, viskozitou krve, systémovým cévním odporem a poddajností cév. Krevní tlak je součinem srdečního výdeje (CO) a systémového cévního odporu (SVR). Srdeční výdej je zase součinem HR a zdvihového objemu (SV). Dobrým způsobem, jak přemýšlet o krevním tlaku, je zvážit faktory, které mohou ovlivnit každý z těchto prvků.
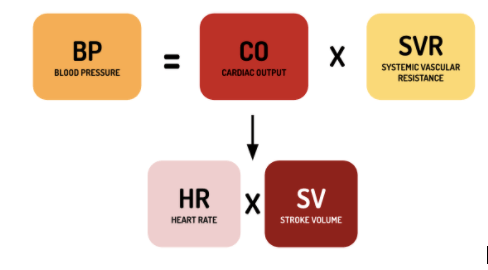
Přestože normální rozmezí TK je SBP 90-120 a DBP 60-80, výchozí TK pacienta se může u jednotlivých osob značně lišit. Zvýšený krevní tlak neboli hypertenze je často chronickým onemocněním řešeným v rámci primární péče. V ED může být hypertenze vodítkem, pokud jde o prezentaci pacienta, ale je také důležité umět rozpoznat hypertenzní urgentní stavy (TK >180/110) a odpovídajícím způsobem je zvládnout. Snížený tlak nebo hypotenze mohou mít mnoho příčin a identifikace etiologie je důležitá při rozhodování o resuscitaci. Odkaz na výše uvedené rovnice zahrnující HR, SV a SVR může být dobrým způsobem, jak si uspořádat myšlenkové pochody.

PITFALL BP – nesprávná velikost manžety
Nejjednodušší způsob, jak optimalizovat měření krevního tlaku, je použít správnou velikost manžety. Použití příliš malé manžety může vést k uměle vysokému měření, zatímco velká manžeta povede k uměle nízkému měření. Doporučuje se používat manžetu s délkou měchýře, která odpovídá 80 % obvodu paže pacienta. Těch několik minut, které může trvat vyhledání vhodné manžety, se vyplatí, abyste měli přesné informace o stavu pacienta.
Řešení zvýšeného krevního tlaku v akutním prostředí může být matoucí. Podívejte se na tento zdroj, kde najdete podrobnější diskusi o hypertenzních krizích.
Přístup k hypotenzi od společnosti emDocs naleznete zde.
Nasycení kyslíkem
SaO2 je míra podílu nasyceného hemoglobinu vzhledem k celkovému hodnocenému hemoglobinu. V praxi se obvykle měří pomocí pulzní oxymetrie, která poskytuje přibližnou hodnotu arteriálního SaO2. Je důležité si uvědomit, že SaO2 je neúplným měřítkem stavu dýchání pacienta. Přestože měří oxygenaci (proces přívodu kyslíku do oběhu), SaO2 sat nehodnotí ventilaci (výměnu plynů). K posouzení ventilačního stavu pacienta by bylo nutné provést vyšetření arteriálních krevních plynů.
Za hypoxii se považuje SaO2 <92 %, i když existují různé cílové hodnoty v závislosti na základním stavu onemocnění (např. 88 – 92 % u pacientů s CHOPN). Existuje řada příčin hypoxie, které zahrnují environmentální a patologickou etiologii.6

O2 SAT PITFALL – perfuze koncových orgánů
Častým omylem je, že SaO2 je ukazatelem perfuze koncových orgánů. Řada faktorů, včetně anémie, hypovolemie a periferní cévní uzávěry, může snížit perfuzi koncových orgánů navzdory naměřené hodnotě SaO2 100 %.
Váš postup při hypoxii se bude lišit v závislosti na etiologii, ale tento zdroj poskytuje komplexní přehled možných intervencí a strategií prevence.
Respirační frekvence
RR je počet vdechů, které pacient udělá za minutu. RR je jedinečná v tom, že pacient může mít dobrovolnou kontrolu nad svou dechovou frekvencí, což dodává nuance způsobu měření tohoto vitálního znaku. Normální rozmezí RR je 12 až 20 dechů za minutu. Pokud je RR zvýšená (tachypnoe) nebo snížená (bradypnoe), může být časným ukazatelem stavu pacienta, ale může být ovlivněna velkým množstvím faktorů. Dechový pohon je modulován nervovým centrálním řídicím systémem, který určuje tempo, smyslovými vstupními systémy, které modulují tempo, a systémem svalového účinku, který transformuje dechový pohon na mechanický proces ventilace. Procesy, které ovlivňují kteroukoli z těchto tří složek, mohou ovlivnit RR.
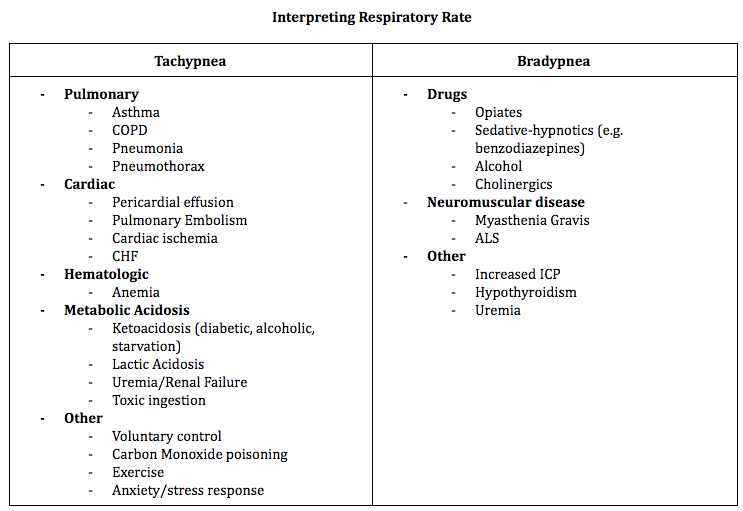
Vaše diferenciace tachypnoe může být poměrně široká, ale tento zdroj poskytuje hlubší přístup k vyšetřování a léčbě tachypnoe pomocí emDocs.
Putting it All Together
Když jsou vám předloženy pacientovy životní funkce, může být snaha interpretovat všechny příznaky najednou zdrcující. Navíc se tyto hodnoty mohou během pobytu pacienta na pohotovosti měnit podle toho, jak se mění jeho stav. Koncept měření ortostatických vitálních funkcí je vynikajícím příkladem využití interpretace vitálních funkcí postupně a ve vzájemné souvislosti k posouzení hypovolemického stavu. Pochopení základů a mechanismů, které stojí za každou z těchto životních funkcí, stejně jako běžných úskalí, pokud jde o jejich měření a interpretaci, může tento proces usnadnit.
Skóre včasného varování, včetně modifikovaného skóre včasného varování (MEWS) a národního skóre včasného varování (NEWS), byla vyvinuta, aby pomohla posoudit riziko nepříznivých následků u pacienta na základě jeho životních funkcí. Tyto skórovací nástroje určují doporučenou frekvenci sledování životních funkcí a úroveň péče o pacienta. Přestože skóre včasného varování nenahrazují metodickou interpretaci vitálních funkcí pacienta, jedná se o nástroje založené na důkazech, které jsou zabudovány do mnoha elektronických zdravotnických záznamů, aby zohlednily kognitivní zátěž spojenou se sledováním těchto hodnot při péči o více pacientů.7,8
Závěrečné myšlenky
Vitální funkce jsou cenným zdrojem informací o stavu pacienta na počátku jeho setkání na pohotovosti. Při zkoumání příčin, proč mohou být pacientovy životní funkce abnormální, je důležité obsáhnout širokou škálu příčin a zvážit různé systémy. Léky mohou ovlivnit řadu životních funkcí tím, že buď způsobují abnormality, nebo je maskují. Přehodnocení životních funkcí pacienta může být užitečným ukazatelem odpovědi na léčbu (např. ústup horečky při podávání antipyretik nebo normotenzní tlak při resuscitaci tekutinami). Kdykoli se u pacienta vyskytnou abnormality ve vitálních funkcích, je nutné, aby byly tyto abnormality buď vyřešeny, nebo vysvětleny a vysvětleny před odchodem z oddělení. V konečném důsledku jsou vitální funkce snadno dostupnými počátečními vodítky, která vám pomohou nasměrovat vyšetřování a zhodnotit stav pacienta během jeho návštěvy a která můžete při správných dovednostech využít.
Výstupy z praxe:
- Vždy zohledněte nebo korigujte abnormální vitální funkce a tento proces dokumentujte
- Při naměření abnormální vitální funkce, zopakujte měření a ujistěte se, že bylo změřeno správně pomocí vhodného vybavení pro pacienta
- Seznam léků pacienta i anamnéza nedávného užívání volně prodejných léků mohou pomoci vysvětlit některé abnormální vitální funkce nebo odhalit skryté abnormality
- Při zvažování příčin abnormálních vitálních funkcí zachovejte širokou diferenciální diagnostiku zahrnující více systémů
Tento příspěvek upravila a nahrála Megan Chu.
-
Clifford K, Dy-Boarman E, Haase K, Maxvill K, Pass S, Alvarez C. Challenges with Diagnosing and Managing Sepsis in Older Adults. Expert Rev Anti Infect Ther. 2016;14(2):231-241. doi:10.1586/14787210.2016.1135052
-
Duong H, Patel G. statpearls. Zveřejněno online 18. března 2020. http://www.ncbi.nlm.nih.gov/books/NBK545239/
-
Biem J, Koehncke N, Classen D, Dosman J. Out of the cold: management of hypothermia and frostbite. CMAJ. 2003;168(3):305-311. https://www.ncbi.nlm.nih.gov/pubmed/12566336
-
Gopinathannair R, Olshansky B. Management tachykardie. F1000Prime Rep. 2015;7:60. doi:10.12703/P7-60
-
Gopinathannair R, Olshansky B. Management tachykardie. F1000Prime Rep. Publikováno online 12. května 2015. doi:10.12703/p7-60
-
Mirza S, Clay RD, Koslow MA, Scanlon PD. Pokyny pro léčbu CHOPN: A Review of the 2018 GOLD Report (Přehled zprávy GOLD 2018). Sborník Mayo Clinic Proceedings. Published online October 2018:1488-1502. doi:10.1016/j.mayocp.2018.05.026
-
Subbe CP. Validace modifikovaného skóre časného varování u lékařských příjmů. QJM. Published online October 1, 2001:521-526. doi:10.1093/qjmed/94.10.521
-
Smith GB, Prytherch DR, Meredith P, Schmidt PE, Featherstone PI. The ability of the National Early Warning Score (NEWS) to discriminate patients at risk of early cardiac arrest, unanticipated intensive care unit hospitalizace a úmrtí. Resuscitation. Publikováno online duben 2013:465-470. doi:10.1016/j.resuscitation.2012.12.016
Přehled s personálem
Toto je opravdu obsáhlý příspěvek, který upozorňuje na složitosti interpretace vitálních funkcí. Jediné, co bych k tomuto článku dodal, je, že je nezbytné zahrnout do něj také tři obecné body, z nichž si můžete vzít ponaučení:
Při propouštění pacienta si dávejte pozor na nevysvětlitelné abnormality životních funkcí. Nevysvětlená tachykardie může být super problematická. Může vést k opakovaným návštěvám nebo může předpovídat pozdější hospitalizaci či horší výsledky.
Vitální příznaky jsou jen čísla – nezapomeňte léčit pacienta, ne jen čísla! Jakkoli existují „normální vitální funkce“ na úrovni populace a směrnice doporučují určité cílové hodnoty – přílišná agresivita při jakékoli úpravě může někdy způsobit více škody než užitku. Například pokud se u asymptomatického staršího pacienta, který má obvykle vyšší krevní tlak, NESNAŽTE se naléhavě zasáhnout, abyste jeho tlak dostali na 120/80. To může vést k hypoperfuzi jeho mozku a způsobit více škody než užitku. Poznejte historické trendy svého pacienta a porozumějte jeho fyziologickým vodítkům. Výjimkou z těchto pravidel by mohly být akutní hypertenzní krize a/nebo intrakraniální krvácení – ale to bude pro většinu studentů medicíny zatím hodně nad vaše síly!“
Rozvíjejte svůj Gestalt pomocí korelace s vitálními funkcemi a dalšími klinickými faktory. Vaším úkolem jako mladšího lékaře je zvážit, jak můžete použít vitální známky nebo nástroje pro klinické rozhodování, jako je MEWS, k podpoře rozvoje vašeho klinického gestaltu. U zkušených kliniků jsou tato čísla pouze jedním z řady faktorů, které jim mohou pomoci s diagnózou. Pokud usilujete o kariéru v urgentní medicíně, může být rozvoj „instinktu“ (nebo Gestaltu) ohledně toho, jak pacient vypadá či nevypadá nemocně, dovedností, kterou můžete časem rozvíjet – a částečně se můžete řídit dalšími zkušenými klinickými pracovníky (např. našimi zkušenými urgentními sestrami, RT, PA, NPS a doktory), stejně jako se řídit metrikami, jako jsou vitální funkce. Jednoho dne, při dostatečné expozici a zkušenostech, se váš systém 1 diagnostického uvažování rozběhne a umožní vám, abyste se na pacienty také „dívali očima“.

- Bio
- Nejnovější příspěvky

Jana Balakumaran

Nejnovější příspěvky od Jana Balakumaran (zobrazit všechny)
- Interpretace kritických životních funkcí – 28. července, 2020
- Přístup k léčbě bolesti na jednotce intenzivní péče – 21. dubna 2020