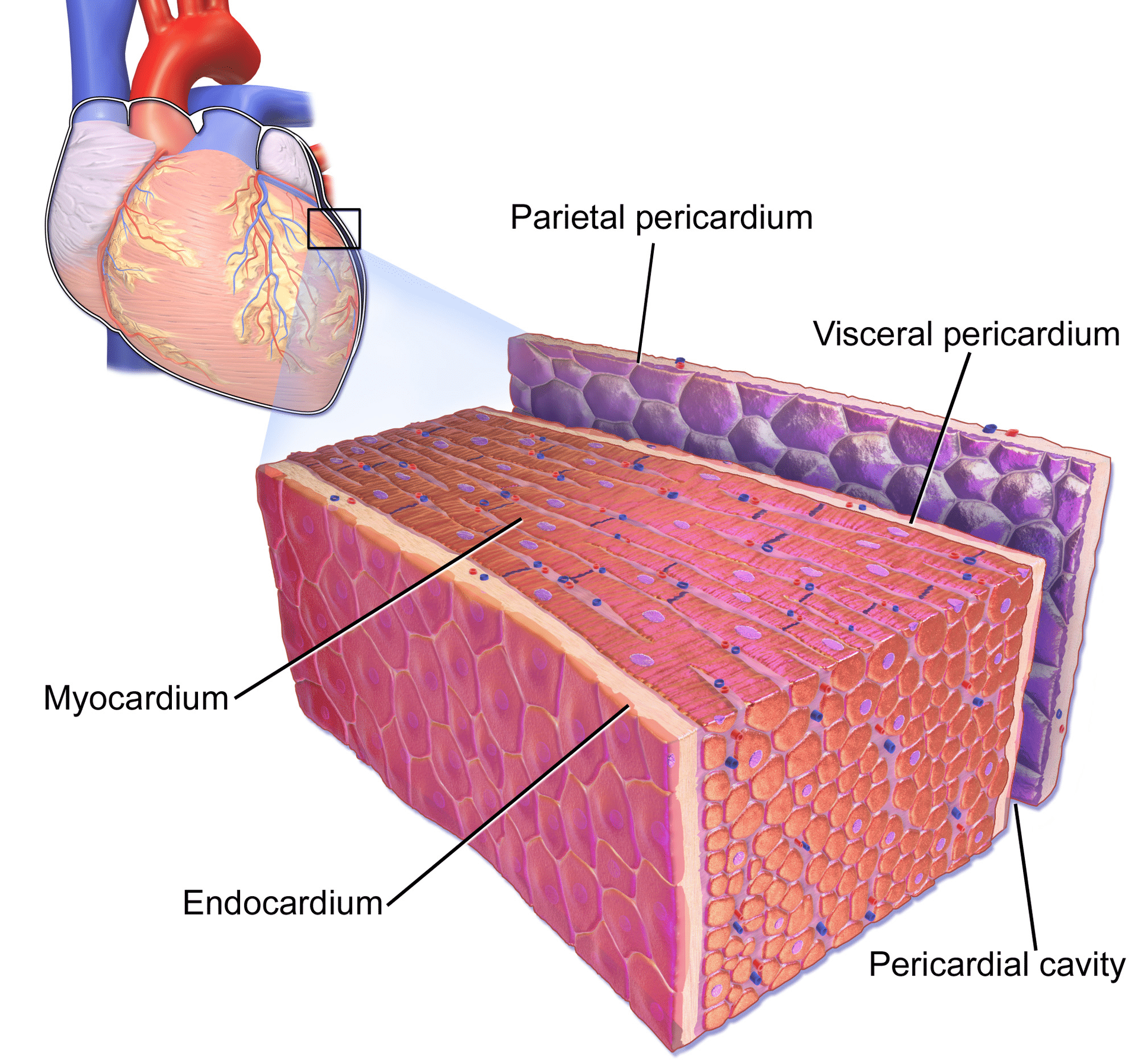
Perikard je dvoustěnný vak, ve kterém je uloženo srdce a kořeny velkých cév (obrázek 1). Osrdečníkový vak uzavírá osrdečníkovou dutinu, která obsahuje osrdečníkovou tekutinu. Četné stavy mohou způsobit zánět osrdečníku, osrdečníkové dutiny a/nebo myokardu. Perikarditida označuje zánět osrdečníku a myokarditida označuje zánět myokardiální (svalové) tkáně. Rozlišení perikarditidy a myokarditidy je však často obtížné a mají tendenci se vzájemně doprovázet. Proto se v klinické praxi často používá termín perimyokarditida (v tomto článku budou všechny tři termíny používány zaměnitelně). Zde bude diskutována etiologie, klinické charakteristiky a EKG příznaky perikarditidy. Z klinického hlediska musí být kliničtí lékaři schopni oddělit perikarditidu od infarktu myokardu s elevacemi ST (STEMI). To nemusí být vždy jednoduché, protože oba stavy přinášejí silnou bolest na hrudi a elevace ST na EKG. Jak si však řekneme níže, ve skutečnosti je rozlišení těchto dvou stavů poměrně jednoduché.
- Příčiny akutní perikarditidy/myokarditidy
- Příznaky akutní perikarditidy/myokarditidy
- Rozlišení akutní perikarditidy a akutního infarktu myokardu s elevací ST (STEMI)
- EKG u akutní perikarditidy (myokarditidy)
- Změny EKG u akutní perikarditidy, myokarditidy, perimyokarditidy
- Elevace ST u akutní perikarditidy
- Charakteristika elevací ST u STEMI
- Inverze vln T (negativní vlny T)
- Elevace a deprese úseku PR
- Únik troponinů u akutní perikarditidy
- Související témata
Příčiny akutní perikarditidy/myokarditidy
Nejčastější příčinou perikarditidy jsou infekce, zejména virové. To vysvětluje, proč může perikarditida postihnout jedince všech věkových kategorií. Příčinou perikarditidy však může být celá řada lokálních i systémových onemocnění. Nejčastější příčiny jsou následující:
- Rheumatoidní artritida (RA)
- Systémový lupus erythematodes (SLE)
- Akutní infarkt myokardu (AMI)
- Post-infarktu (včetně Dresslerova syndromu)
- Uremie
- Radiace na srdce
- Trauma
- Tuberkulóza
- Nádorové onemocnění (rakovina)
- Po srdeční operaci (hemoragická perikarditida).
Příznaky akutní perikarditidy/myokarditidy
Existují dvě formy perikarditidy: akutní a chronická. Tento článek se zaměří na první z nich, protože má význam pro všechny lékaře a EKG.
Akutní perikarditida způsobuje bolest na hrudi, kterou může být velmi obtížné rozeznat od bolesti způsobené akutním infarktem myokardu. Bolest na hrudi při akutní perikarditidě může být silná a pacient může mít také studený pot, tachykardii a úzkost; všechny tyto příznaky jsou běžné u akutního infarktu myokardu. Klinické vyšetření může odhalit perikardiální tření a echokardiogram může ukázat zvýšenou tekutinu v perikardiální dutině (perikardiální výpotek). Hemodynamická kompromitace může nastat, pokud nahromadění tekutiny v perikardiálním vaku ohrožuje relaxaci a/nebo kontrakci komor a síní. Tato situace se označuje jako srdeční tamponáda, o které již bylo pojednáno dříve.
Rozlišení akutní perikarditidy a akutního infarktu myokardu s elevací ST (STEMI)
Retrální bolest na hrudi způsobená akutní perikarditidou může být velmi podobná bolesti pozorované u pacientů se STEMI. Bolest u akutní perikarditidy může navíc stejně jako u STEMI vyzařovat do krku, ramen nebo zad. U akutní perikarditidy je však pravděpodobnější, že inspirace a poloha vleže na zádech bolest na hrudi zhorší a vzpřímený sed a předklon bolest na hrudi zmírní; bolest u STEMI není polohou ovlivněna. Nicméně retrosternální bolest na hrudi u akutní perikarditidy je velmi podobná bolesti u STEMI.
Kombinace retrosternální bolesti na hrudi a elevace ST na EKG vysvětluje, proč lékaři často zaměňují akutní perikarditidu a STEMI. Situaci dále komplikuje skutečnost, že akutní myokarditida může způsobit zvýšení hladiny troponinu (buňky myokardu mohou v důsledku zánětu odumírat).
Všimněte si dvou rozdílů týkajících se klinického obrazu STEMI a akutní perikarditidy:
- Akutní perikarditida postihuje spíše mladší jedince.
- Nejčastější příčinou perikarditidy jsou infekce, proto může mnoho pacientů udávat příznaky odpovídající virovým infekcím (zejména v předchozích dnech).
EKG u akutní perikarditidy (myokarditidy)
EKG je velmi účinné při odlišení perikarditidy od STEMI. Na obrázku 2 je zobrazen příklad perymokarditidy. Vlastnosti EKG jsou popsány níže.
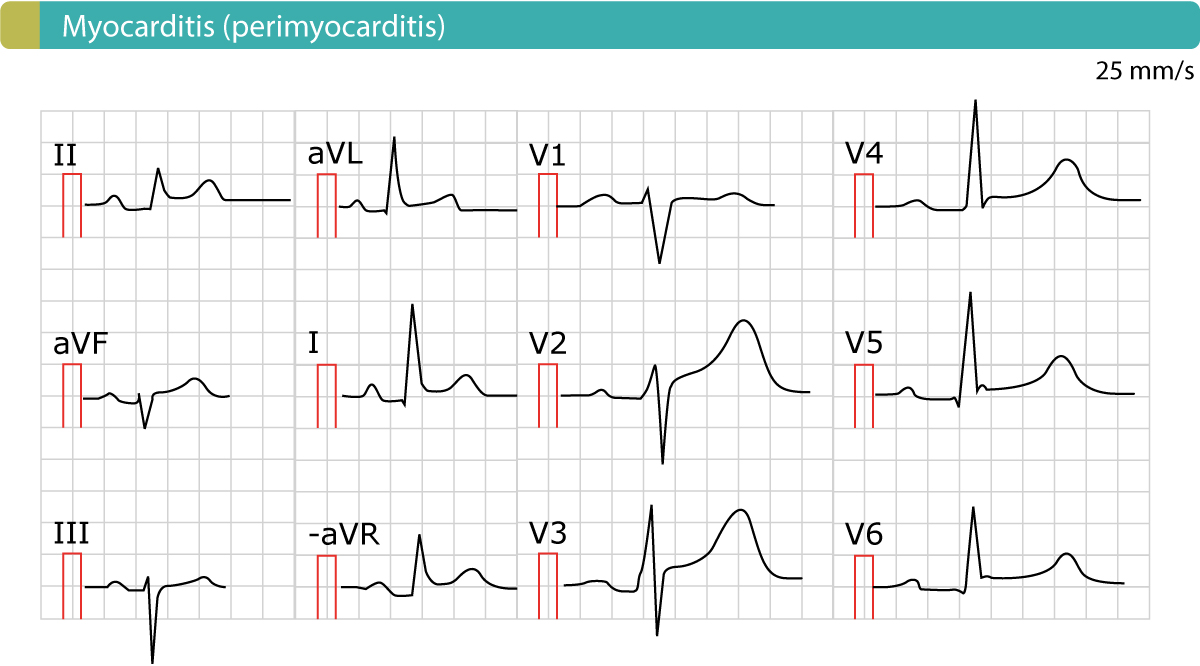
Změny EKG u akutní perikarditidy, myokarditidy, perimyokarditidy
K diagnostice akutní perikarditidy se používá EKG. Vždy je třeba vyloučit nejzávažnější diferenciální diagnózu, kterou je infarkt myokardu s elevací ST (STEM). Abychom čtenáři poskytli znalosti o této problematice, probereme nyní charakteristiky všech EKG změn pozorovaných u akutní perikarditidy a porovnáme je s EKG změnami pozorovanými u STEMI.
Elevace ST u akutní perikarditidy
- Elevace ST u akutní perikarditidy jsou generalizované, což znamená, že se vyskytují ve většině EKG svodů (končetinových i hrudních). Skutečně, kdykoli se u pacienta objeví bolest na hrudi a generalizované elevace ST, je třeba vždy vyslovit podezření na akutní perikarditidu.
- Svod V1 je obvykle ušetřen elevací ST (tj. svod V1 obvykle nevykazuje žádné elevace ST).
- Úsek ST je obvykle konkávní (přečtěte si o elevacích úseku ST). Může se vyskytovat zářez v bodě J (který je vidět ve svodech V4 a V5 na obrázku 2).
- Velikost elevace ST je obvykle <4 mm vysoká.
- Neexistují žádné vzájemné deprese ST.
- Elevace ST a inverze vlny T se nevyskytují současně.
- Změny EKG u perikarditidy jsou spíše statické a mění se pomalu v průběhu několika dnů až týdnů.
Charakteristika elevací ST u STEMI
- Infarkt myokardu s elevacemi ST (STEMI) způsobuje lokalizované elevace ST, což znamená, že se vyskytují elevace ST v několika svodech, které spolu anatomicky sousedí (tzv. přilehlé svody). Například dolní STEMI způsobuje elevace ST ve svodech II, III a aVF.
- Úsek ST je typicky přímý nebo konvexní (přečtěte si o elevacích úseku ST).
- Reciproční deprese úseku ST jsou pro STEMI velmi typické.
- Elevace ST a inverze vlny T se mohou u STEMI vyskytovat současně.
- Velikost elevace ST může být výrazně vyšší než 4 mm.
- Změny EKG jsou u STEMI dynamické. Například vývoj patologických Q-vln, změny velikosti elevace ST, inverze vlny T atd. se mohou měnit během minut až hodin.
Všimněte si však, že v některých (vzácných) případech akutní myokarditidy mohou být elevace ST lokalizované. To vede k situaci, kdy je velmi obtížné vyloučit STEMI na základě EKG.
Inverze vln T (negativní vlny T)
Elevace ST se u perikarditidy normalizují pomalu. Může trvat týdny, než elevace ST odezní. Poté obvykle následuje inverze vln T. Inverze vlny T může být diskrétní a trvá jeden měsíc. Jak bylo uvedeno výše, elevace ST a inverze vlny T se u perikarditidy nevyskytují současně. Více: Inverze (negativní) vlny T.
Elevace a deprese úseku PR
Úsek PR není u STEMI postižen, zatímco akutní perikarditida často způsobuje depresi úseku PR. Tyto deprese se vyskytují ve většině svodů, s výjimkou svodu V1, který často vykazuje elevaci PR segmentu.
Únik troponinů u akutní perikarditidy
Zvýšené troponiny jsou u akutní perikarditidy běžné. M. Imazio et al (Cardiac troponin I in acute pericarditis; JACC 2003) prokázali, že třetina pacientů měla zvýšené troponiny; celkem 8 % mělo významně zvýšené hladiny troponinů. Nebyla však zjištěna žádná souvislost mezi hladinou troponinu a přežitím.
Níže následuje příklad EKG pacienta s akutní perikarditidou. Všimněte si, že změny EKG jsou spíše jemné.
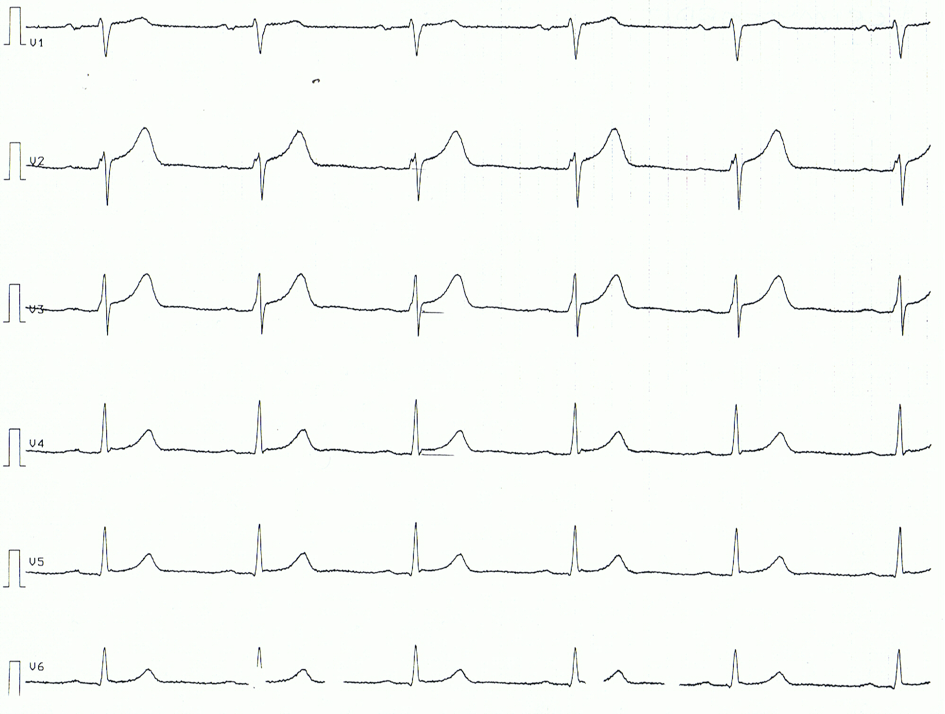
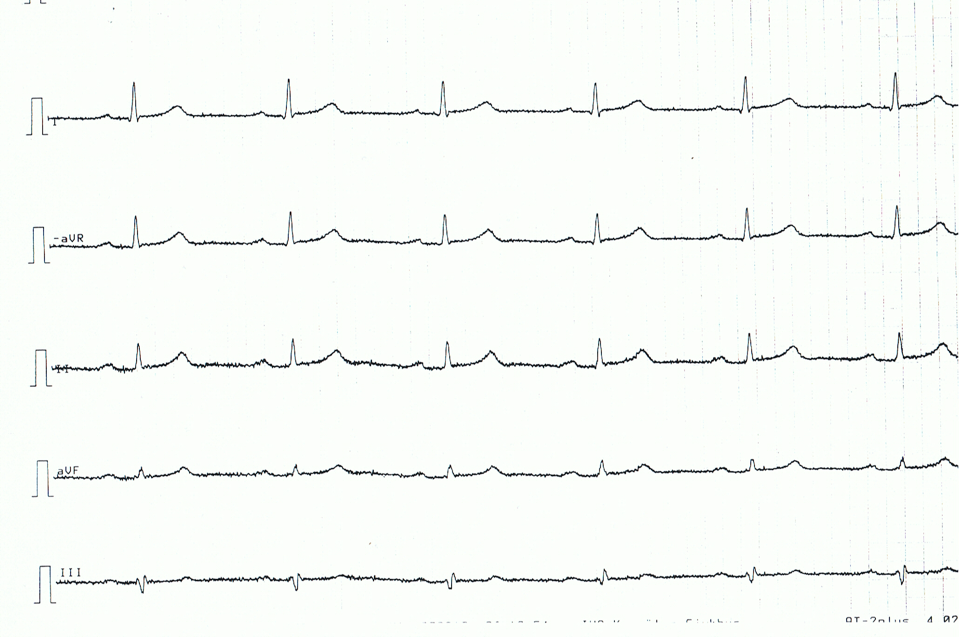
Související témata
- Změny EKG u ischemie/infarktu myokardu: Změny segmentu ST a vlny T
- Elevace segmentu ST při ischemii (infarktu) a diferenciální diagnostika
- Infarkt myokardu s elevací segmentu ST (STEMI) bez elevace segmentu ST na EKG
- Včasný repolarizační vzorec (syndrom)
- Vlny T při ischemii / infarktu myokardu