- tweet
- Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
- Summary
- Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
- Resumé
- Kaseserie
- Diskussion
- Slutninger
Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
Departamento de Gastroenterología Pediátrica y Nutrición, Instituto Nacional de Pediatría. Ciudad de México, México.
Acta Gastroenterol Latinoam 2020;50(1):57-61
Recibido: 23/05/2018 / Aprobado: 18/06/2018 / Publicado en www.actagastro.org el 23/03/2020

Summary
Esophageal achalasia er en primær motorisk lidelse, der præsenterer sig med dysfagi sekundært til dysfunktion af esophageallegemet og funktionel obstruktion af den nedre esophageale sphincter. Manometri med høj opløsning betragtes som guldstandard til diagnosticering af achalasi, og i henhold til Chicago-klassifikationen v3.0; den kan yderligere opdeles i tre forskellige undertyper baseret på trykmønstre. Heri præsenterer vi en case-serie af 6 pædiatriske patienter, hos hvem der blev udført højopløsningsmanometri til diagnosticering og klassificering af esophageal achalasia.
Nøgleord. Dysfagi, akalasi, esophageal manometri.
Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
Resumé
La acalasia esofágica es un trastorno motor primario que se presenta con disfagia secundaria a la disfunción del cuerpo del esófago y a la obstrucción funcional del esfínter esofágico inferior. La manometría de alta resolución se considera el estándar de oro para el diagnóstico de acalasia, y según la clasificación de Chicago V3.0 puede dividirse en tres subtipos diferenciados por los patrones de presurización. Vi præsenterer en caseserie af 6 pædiatriske patienter, hos hvem der blev foretaget højopløsende øsofagal manometri til diagnosticering og klassificering af achalasi.
Nøgleord. Dysfagi, akalasi, øsofageal manometri.
Abkortelser
HREM: Øsofageal manometri med høj opløsning.
EA: Øsofageal akalasi.
GERD: Gastroøsofageal reflukssygdom.
LES:
Esophageal Achalasia (EA) er en primær motorisk lidelse i spiserøret, som er karakteriseret ved en progressiv nedsættelse af peristaltik og manglende afslapning af den nedre spiserørsslutmuskel (LES). EA i pædiatrien i ualmindelig, med en årlig forekomst på 0,18 tilfælde pr. 100.000 børn.1
Den kliniske præsentation er forskelligartet og omfatter opkastning, progressiv dysfagi til væsker, fanget og vægttab.1, 2 Den diagnostiske udredning omfatter kontrasterende billedundersøgelser, øvre endoskopi og højopløsende øsofageal manometri (HREM), hvor den sidste er i stand til at klassificere de forskellige undertyper af EA baseret på trykmønsteret og anses for at være guldstandarden.3
I denne case-serie inkluderede vi pædiatriske patienter, som blev henvist til Gastroenterology Physiology and Motility Unit på Instituto Nacional de Pediatría til evaluering af symptomer, der tyder på EA. Også patienter, der allerede var diagnosticeret med EA, men hos hvem klassifikationen ikke var blevet fastlagt, blev inkluderet. Alle patienterne gav deres samtykke til udførelsen af HREM. Der blev anvendt software og udstyr Sandhill Scientific ZVU 2.1 (Highlands Ranch, CO).
Vi beskriver de kliniske og manometriske karakteristika hos de 6 patienter, der blev diagnosticeret med EA baseret på Chicago 3.0-klassifikationen.
Kaseserie
Manometriske fund er beskrevet i tabel 1.
Tabel 1. Manometriske fund hos pædiatriske patienter med achalasi.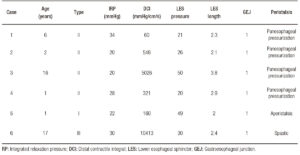
Fald 1
6-årig mand med kronisk underernæring (Body Mass Index : 12,37, Standardafvigelse : +/- 3,91). Han præsenterede sig med opkastninger, fanget og progressiv dysfagi til væsker. Han gennemgik en bariumsugning, som afslørede en øsofagusstenose ved øsofagogastrisk junktion og viste “fuglenæb”-tegnet. Øvre endoskopi viste øsofagal dilatation i sin helhed samt en central og punktformet sphincter. HREM var i overensstemmelse med type II EA (figur 1). Patienten gennemgik Heller myotomi, men forbedringen af symptomerne var ikke tilfredsstillende, så han blev behandlet med botulinumtoksin (100 IE), der viste et godt respons.
Figur 1. HREM-plot, der viser esophageal panpressurisering og ufuldstændig afslapning af LES.
Fald 2
2-årig 4 måneder gammel kvinde med kronisk underernæring (BMI: 13,98, SD: +/- 2,35) og en historie med global neurodevelopmental forsinkelse. I en alder af 2 måneder begyndte hun at få opkastninger og dyschezia samt flere episoder af lungebetændelse. Der blev stillet en diagnose af gastroøsofageal reflukssygdom (GERD), og hun modtog mange medicinske behandlinger. Øvre endoskopi viste suggestive tegn på achalasia, og HREM bekræftede diagnosen type II EA. Hun gennemgik fundoplikation og Heller myotomi.
Fald 3
En 16-årig kvinde med normal vægt og højde (BMI: 19,34, SD: +/- 0,33). Hun havde en historie med progressiv dysfagi, opkastninger og natlig regurgitation. Øvre endoskopi viste øsofagal stenose, og bariumsvælling viste “fuglenæb”-tegn (Figur 2). HREM var i overensstemmelse med type II EA.
Figur 2. Bariumsugninger, der viser en tilspidsning af det distale esophagus (“fuglenæb”-tegnet).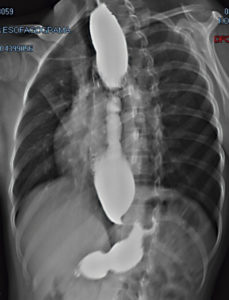
Fald 4
En 1-årig dreng med kronisk underernæring (BMI: 13,30, SD: +/- 3,05). Han blev henvist til os for at få foretaget en opfølgende HERM. I en alder af 15 dage præsenterede han sig med opkastninger, irritabilitet og forstoppelse. Efter en udtømmende undersøgelse blev han i en alder af 4 måneder diagnosticeret med EA og blev behandlet med esophageal dilatation efterfulgt af Heller myotomi. HREM var i overensstemmelse med type II EA.
Case 5
En 1 år og 9 måneder gammel kvinde med kronisk underernæring. Hun havde en historie med opkastninger, dysfagi og dårlig vægtøgning. Hun blev henvist til os for at få foretaget en HREM, som var i overensstemmelse med type I EA. (Figur 3).
Figur 3. HREM-plot, der viser esophageal aperstialsis og ufuldstændig afslapning af LES.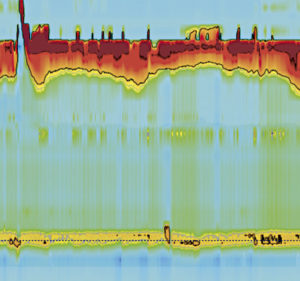
Fald 6
En 18-årig kvinde med kronisk underernæring. Hun havde en anamnese med almindelig variabel immundefekt og autoimmune sygdomme (vitiligo og autoimmun thyroiditis). I en alder af 17 år begyndte hun at klage over brystsmerter og hurtigt progredierende dysfagi; der blev foretaget en HREM, som var i overensstemmelse med type III EA. (Figur 4).
Figur 4. HREM-plot, der viser spastiske esophageale kontraktioner og ufuldstændig afslapning af LES.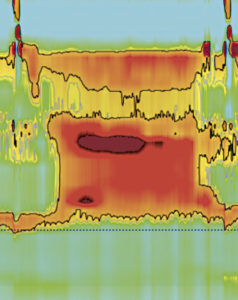
Diskussion
EA er en neurodegenerativ lidelse med en lav forekomst i den pædiatriske befolkning. De mest almindelige symptomer hos vores patienter var opkastning, progressiv dysfagi til væsker og vægttab, hvilket er i overensstemmelse med den medicinske litteratur.4 Disse symptomer kan også være suggestive for GERD og kan forsinke diagnosen, som det var tilfældet hos nogle af vores patienter.5
Bariumsvælling viser typisk “fuglenæb”-tegnet i forbindelse med aperistaltik og dårlig kontrasttømning.1 Øvre endoskopi er ikke rutinemæssigt indiceret hos børn, især ikke hvis den kliniske præsentation er indlysende.3 Faktisk blev der udført øvre endoskopi og billeddannende undersøgelser hos nogle af vores patienter som en del af den diagnostiske udredning, før HREM blev udført.
Indførelsen af HREM har forbedret karakteriseringen af esophagealmotorikken.6 Selv om kliniske og radiologiske fund kan være suggestive for EA, anses HREM for at være guldstandarden for dens diagnose og yderligere klassificering.7
I henhold til Chicago-klassifikationen v3.0 (CC) kan EA opdeles i tre forskellige undertyper baseret på trykmønstre. Type I EA (klassisk) udviser 100 % mislykket peristaltik; type II (med esophageal kompression) udviser panpressuriseringer i mindst 20 % af slugningerne; og type III (spastisk) udviser for tidlige sammentrækninger i mindst 20 % af slugningerne7, 8 (tabel 2).
Tabla 2. Chicago-klassifikation baseret på HREM-subtyper af achalasi.
Type II EA er den mest almindelige undertype og den med det mest gunstige behandlingsrespons, efterfulgt af type I.9, 10 På den anden side er type III EA den mindst almindelige undertype og den med det dårligste behandlingsrespons. I den foreliggende undersøgelse fandt vi 4 patienter med type II EA, 1 patient med type I og 1 teenager med type III, hvilket stemmer overens med andre sagsserier af pædiatriske patienter med EA.11
HREM anvendes i vid udstrækning i den voksne befolkning, og nogle undersøgelser hos børn tyder på, at esophageale motilitetsforstyrrelser kan klassificeres ved hjælp af Chicago V3.0-klassifikationen.10 HREM i pædiatrien har nogle begrænsninger, nogle forfattere har observeret, at hos børn kan længden af øsofagus påvirke nogle målinger.11 HREM bør dog betragtes som en nødvendig undersøgelse i evalueringen af børn med dysfagi, opkastning eller karakteristiske symptomer på øsofageale motilitetsforstyrrelser.
Slutninger
HREM er nyttig til diagnosticering og klassificering af EA hos børn. Selv om det er en invasiv procedure, er risikoen for komplikationer lav; den bør derfor udføres hos børn, der præsenterer symptomer, der tyder på EA. Disse patienter bør henvises til specialiserede centre for at stille en hurtig diagnose og iværksætte behandling og for at forbedre livskvaliteten.
Finansiel støtte. Ikke modtaget.
- Franklin AL, Petrosyan M, Petrosyan M, Kane TD. Achalasia hos børn: En omfattende gennemgang af sygdom, diagnose og terapeutisk behandling. World J Gastrointest Endosc 2014; 6 (4): 105-111.
- Lasso CE, Garrido JI, Gómez OD, Castillo AL, Granero R, Paredes RM. La acalasia en la infancia y la adolescencia un reto terapéutico. Cir Pediatr 2014; 27: 6-10.
- Van Lennep M, van Wijk MP, Omari TIM, Benninga MA, Singendonk MMJ. Klinisk behandling af achalasi hos børn. Expert Rev Gastroenterol Hepatol 2018; 12 (4): 391-404.
- Pastor AC, Mills J, Marcon MA, Himidan S, Kim PC. En 26-årig erfaring fra et enkelt center med behandling af esophageal achalasia: Er der en optimal metode? J Pediatr Surg 2009; 44 (7): 1349-1354.
- Eckardt VF, Köhne U, Junginger T, Westermeier T. Risk factors for diagnostic delay in achalasia. Dig Dis Sci. 1997; 42 (3): 580-585.
- Kessing BF, Smout AJ, Bredenoord AJ. Kliniske anvendelser af esophageal impedansovervågning og højopløsningsmanometri. Curr Gastroenterol Rep 2012; 14 (3): 197-205.
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE. Chicago-klassifikationen af lidelser i den esofageale motilitet, v3.0. Neurogastroenterol Motil 2015; 27 (2): 160-174.
- Flández J, Monrroy H, Morales E, Cisternas D. Clasificación de Chicago para trastornos de la motilidad esofágica versión 3.0. Gastroenterol latinoam 2016; 27 (1): 51-61.
- González-Rodríguez R, Ortiz-Olvera NX, González Martínez M, Flores-Calderón J. Achalasia in Pediatric Population: Anvendelse af højopløsningsmanometri hos børn, Achalasia in Pediatric Population. J Gastrointest Dig Syst 5: 286.
- Edeani F, Malik A, Kaul A. Characterization of Esophageal Motility Disorders in Children Presenting With Dysphagia Using High-Resolution Manometry (Karakterisering af øsofageale Motilitetsforstyrrelser hos børn, der præsenterer sig med dysfagi ved hjælp af højopløsningsmanometri). Curr Gastroenterol Rep 2017; 19 (3): 13.
- Singendonk MMJ, Ferris LF, McCall L, Seiboth G, Lowe K, Moore D, Hammond P, Couper R, Abu-Assi R, Cock C, Benninga MA, van Wijk MP, Omari T. High-resolution esophageal manometry in pediatrics: Effekten af esophageal længde på de diagnostiske foranstaltninger. Neurogastroenterol Motil 2020; 32 (1): e13721.