Denne vejledning vil hjælpe dig med at blive klar til din operation for brok i maven på Memorial Sloan Kettering (MSK). Den vil også hjælpe dig med at forstå, hvad du kan forvente under din helbredelse.
Læs denne vejledning mindst én gang før din operation og brug den som opslagsværk i dagene op til din operation.
Bær denne vejledning med dig hver gang du kommer til MSK, også på dagen for din operation. Du og dit sundhedsteam vil henvise til den under hele din behandling.
Tilbage til toppen
- Om din operation
- Om brok i bugvæggen
- Om din brokoperation
- Laparoskopisk operation
- Open kirurgi
- For din operation
- Gør dig klar til din operation
- Om at drikke alkohol
- Om rygning
- Om søvnapnø
- Inden for 30 dage før din operation
- Presurgisk testning (PST)
- Identificer din pårørende
- For plejere
- Udfyld en formular om fuldmagt til sundhedspleje
- Før vejrtræknings- og hostøvelser
- Følg en sund kost
- Køb en 4 % chlorhexidin-gluconat (CHG)-opløsning med antiseptisk hudrens (f.eks. Hibiclens®)
- 7 dage før din operation
- Følg din sundhedspersons anvisninger om at tage aspirin
- Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud
- 2 dage før din operation
- Stop med at tage ikke-steroide antiinflammatoriske lægemidler (NSAID’er)
- 1 dag før din operation
- Følg en klar flydende diæt
- For personer med diabetes
- Start tarmforberedelse, hvis nødvendigt
- Notér tidspunktet for din operation
- Bad med en 4 % CHG-opløsning antiseptisk hudrens (f.eks. Hibiclens)
- Søvn
- Instruktioner til at spise før din operation
- Morgenen før din operation
- Instruktioner for drikkevarer før din operation
- Tag din medicin som anvist
- Bad dig med en 4 % CHG-opløsning antiseptisk hudrens (f.eks. Hibiclens)
- Det skal du huske
- Hvad du skal medbringe
- Hvor du skal parkere
- Når du er på hospitalet
- Få tøj på til operationen
- Mødes med en sygeplejerske
- Møde med en anæstesiolog
- Gør dig klar til din operation
- Under operationen
- Efter din operation
- Hvad du kan forvente
- Hyppigt stillede spørgsmål
- Har jeg smerter efter min operation?
- Kan jeg spise?
- Hvor længe skal jeg være på hospitalet?
- Har jeg smerter, når jeg er hjemme?
- Hvordan kan jeg forhindre forstoppelse?
- Hvordan plejer jeg mit snit?
- Er det normalt at føle sig træt?
- Hvordan vil min kost ændre sig efter operationen?
- Kan jeg gå i bad?
- Hvornår er det sikkert for mig at køre bil?
- Hvilke øvelser kan jeg lave?
- Hvornår kan jeg løfte tunge genstande?
- Hvornår er min første aftale efter min operation?
- Hvordan kan jeg håndtere mine følelser?
- Hvad sker der, hvis jeg har andre spørgsmål?
- Hvornår skal du kontakte din sundhedspersonale
- Supporttjenester
- MSK-støttetjenester
- Eksterne støttetjenester
- Uddannelsesressourcer
Om din operation
Om brok i bugvæggen
Din bugvæg, som består af muskler, beskytter organerne i dit underliv (mave).
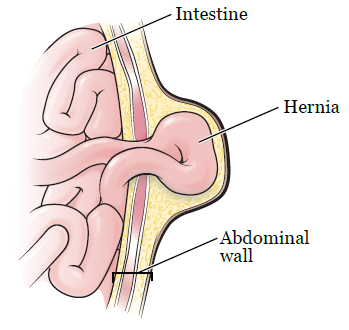
Et brok opstår, når et organ eller fedtvæv klemmer sig gennem et svagt punkt i mavens muskler eller bindevæv (se figur 1).
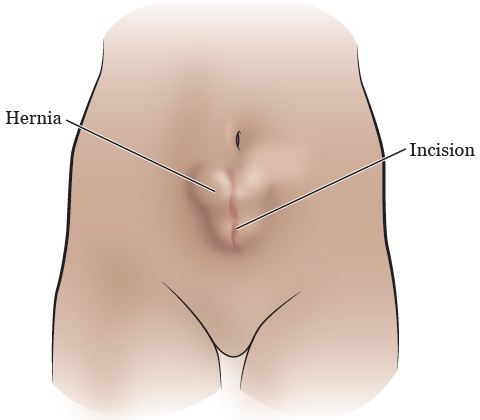
Figur 1. Et abdominalt brok
En type brok er et incisionsbrok
En type brok er et incisionsbrok. Et incisionsbrok kan udvikle sig omkring snittet (kirurgisk snit) i arvævet fra en tidligere operation (se figur 2). Dette kan ske ved enhver operation, der er foretaget i dit maveområde fra brystbenet og ned til lysken.
Figur 2. Et abdominalt incisionsbrok
Hvis du har et incisionsbrok, kan du måske bemærke en hævelse eller en bule under huden, hvor du tidligere er blevet opereret. Du kan også have ubehag i maven, når du løfter eller bøjer dig.
Om din brokoperation
Du skal opereres for at få ordnet dit brok. Der findes forskellige typer af brokoperationer, herunder en åben operation eller en laparoskopisk operation. Din kirurg vil tale med dig om, hvilken type brokoperation der er bedst for dig.
Laparoskopisk operation
I en laparoskopisk operation vil din kirurg lave et par små snit i din mave. Din mave vil blive pustet op med luft, så din kirurg kan se dine organer. Din kirurg vil indsætte et tyndt, oplyst teleskop kaldet et laparoskop gennem snittet. De vil indsætte værktøj til at reparere brokket gennem de andre snit.
Open kirurgi
I en åben operation vil din kirurg lave et snit, der er stort nok til at fjerne arvæv og fedt fra din bugvæg i nærheden af brokket. De kan også anvende et netplaster for at holde det svækkede område i din bugvæg. Netplasteret vil blive fastgjort til din bugvæg og dække hullet eller det svækkede område under det. Med tiden vil dette plaster blive absorberet af din indre bugvæg.
Din operation vil tage ca. 3 timer.
Tilbage til toppen
For din operation
Informationerne i dette afsnit vil hjælpe dig med at gøre dig klar til din operation. Læs dette afsnit igennem, når din operation er planlagt, og henvis til det, efterhånden som din operationsdato nærmer sig. Det indeholder vigtige oplysninger om, hvad du skal gøre før din operation.
Skriv dine spørgsmål ned, og husk at stille dem til din sundhedsplejerske.
Gør dig klar til din operation
Du og dit sundhedsteam vil arbejde sammen om at gøre dig klar til din operation. Hjælp os med at holde dig sikker under din operation ved at fortælle os, om nogen af følgende udsagn gælder for dig, selv om du ikke er sikker.
- Jeg tager en blodfortyndende medicin. Nogle eksempler er aspirin, heparin, warfarin (Jantoven®, Coumadin®), clopidogrel (Plavix®), enoxaparin (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®) og rivaroxaban (Xarelto®). Der er andre, så sørg for, at din sundhedsperson kender til al den medicin, du tager.
- Jeg tager receptpligtig medicin (medicin ordineret af en sundhedsperson), herunder plastre og cremer.
- Jeg tager håndkøbsmedicin (medicin, som jeg køber uden recept), herunder plastre og cremer.
- Jeg tager kosttilskud, f.eks. urter, vitaminer, mineraler eller natur- eller husråd.
- Jeg har en pacemaker, automatisk implanterbar kardioverter-defibrillator (AICD) eller anden hjerteanordning.
- Jeg har søvnapnø.
- Jeg har tidligere haft et problem med anæstesi (medicin, der får dig til at sove under en operation).
- Jeg er allergisk over for visse lægemidler eller materialer, herunder latex.
- Jeg er ikke villig til at modtage en blodtransfusion.
- Jeg drikker alkohol.
- Jeg ryger.
- Jeg bruger rekreative stoffer.
Om at drikke alkohol
Mængden af alkohol, du drikker, kan påvirke dig under og efter din operation. Det er vigtigt at tale med dine sundhedspersoner om, hvor meget alkohol du drikker. Dette vil hjælpe os med at planlægge din pleje.
- Hvis du pludselig holder op med at drikke alkohol, kan det forårsage kramper, delirium og død. Hvis vi ved, at du er i risiko for disse komplikationer, kan vi ordinere medicin for at forhindre, at de opstår.
- Hvis du drikker alkohol regelmæssigt, kan du være i risiko for andre komplikationer under og efter din operation. Disse omfatter blødninger, infektioner, hjerteproblemer og et længere hospitalsophold.
Der er ting, du kan gøre før din operation for at undgå at få problemer:
- Vær ærlig over for dine sundhedspersoner om, hvor meget alkohol du drikker.
- Forsøg at stoppe med at drikke alkohol, når din operation er planlagt. Hvis du får hovedpine, kvalme (følelse af, at du skal kaste op), øget angst eller ikke kan sove, efter at du er holdt op med at drikke, skal du straks fortælle det til din sundhedsplejerske. Dette er tidlige tegn på alkoholafvænning og kan behandles.
- Fortæl din sundhedsplejerske, hvis du ikke kan holde op med at drikke.
- Spørg din sundhedsplejerske om spørgsmål om alkohol og operation. Som altid vil alle dine medicinske oplysninger blive behandlet fortroligt.
Om rygning
Hvis du ryger, kan du få vejrtrækningsproblemer, når du bliver opereret. Det kan hjælpe at holde op, selv i et par dage før operationen. Hvis du ryger, vil din sundhedspersonale henvise dig til vores tobaksbehandlingsprogram. Du kan også få fat i programmet ved at ringe på 212-610-0507.
Om søvnapnø
Søvnapnø er en almindelig åndedrætsforstyrrelse, der får dig til at holde op med at trække vejret i korte perioder, mens du sover. Den mest almindelige type er obstruktiv søvnapnø (OSA). Ved OSA bliver dine luftveje fuldstændig blokeret under søvnen. OSA kan give alvorlige problemer under og efter operationen.
Du bedes fortælle os, om du har søvnapnø, eller om du tror, du måske har det. Hvis du bruger et åndedrætsapparat (f.eks. et CPAP-apparat) mod søvnapnø, skal du medbringe det på operationsdagen.
Inden for 30 dage før din operation
Presurgisk testning (PST)
Forud for din operation skal du have en tid til presurgisk testning (PST). Dato, tid og sted for din PST-aftale vil være trykt på påmindelsen om aftalen fra din kirurgs kontor.
Du kan spise og tage din sædvanlige medicin på dagen for din PST-aftale.
Ved din aftale mødes du med en sygeplejerske, som arbejder tæt sammen med anæstesiologipersonale (specialiserede sundhedspersonale, som giver dig bedøvelse under din operation). Din NP vil gennemgå din medicinske og kirurgiske historie med dig. Du kan få foretaget undersøgelser, f.eks. et elektrokardiogram (EKG) for at kontrollere din hjerterytme, en røntgenundersøgelse af brystet, blodprøver og eventuelle andre undersøgelser, der er nødvendige for at planlægge din pleje. Din NP kan også anbefale, at du opsøger andre sundhedspersoner.
Din NP vil tale med dig om, hvilken medicin du skal tage om morgenen før din operation.
Det er meget nyttigt at medbringe følgende ting til din PST-aftale:
- En liste over al den medicin, du tager, herunder receptpligtig og håndkøbsmedicin, plastre og cremer.
- Resultater af eventuelle prøver udført uden for MSK, f.eks. en hjertestresstest, et ekkokardiogram eller en carotisdopplerundersøgelse.
- Navn(e) og telefonnummer(e) på din(e) sundhedsperson(er).
Identificer din pårørende
Din pårørende spiller en vigtig rolle i din pleje. Før din operation vil du og din pårørende blive informeret om din operation af dine sundhedspersoner. Efter din operation vil din plejer tage dig med hjem, når du bliver udskrevet fra hospitalet. De vil også hjælpe dig med at passe dig selv derhjemme.
For plejere
Der findes ressourcer og støtte til at hjælpe med at håndtere det ansvar, der følger med at passe en person, der er i gang med kræftbehandling. Du kan finde ressourcer og oplysninger om støtte på www.mskcc.org/caregivers eller læse A Guide for Caregivers.
Udfyld en formular om fuldmagt til sundhedspleje
Hvis du ikke allerede har udfyldt en formular om fuldmagt til sundhedspleje, anbefaler vi, at du udfylder en nu. Hvis du allerede har udfyldt en, eller hvis du har andre forhåndsdirektiver, skal du medbringe dem til din næste aftale.
En fuldmagt til sundhedspleje er et juridisk dokument, der identificerer den person, der skal tale for dig, hvis du ikke selv kan kommunikere for dig selv. Den person, du identificerer, kaldes din repræsentant for sundhedspleje.
Tal med din sundhedsperson, hvis du er interesseret i at udfylde en fuldmagt for sundhedspleje. Du kan også læse ressourcerne Advance Care Planning og How to Be a Health Care Agent for at få oplysninger om sundhedsfuldmagter, andre forhåndsdirektiver og om at være en sundhedsagent.
Før vejrtræknings- og hostøvelser
Øv dig i at tage dybe indåndinger og hoste før din operation. Din sundhedsplejerske vil give dig et incitaments-spirometer for at hjælpe dig med at udvide dine lunger. Du kan få flere oplysninger i ressourcen Sådan bruger du dit incitaments-spirometer. Hvis du har spørgsmål, kan du spørge din sundhedsplejerske.
Følg en sund kost
Følg en velafbalanceret, sund kost før din operation. Hvis du har brug for hjælp med din kost, kan du tale med din sundhedsplejerske om at mødes med en klinisk diætist ernæringsekspert.
Køb en 4 % chlorhexidin-gluconat (CHG)-opløsning med antiseptisk hudrens (f.eks. Hibiclens®)
4 % CHG-opløsning er et hudrensemiddel, der dræber bakterier i 24 timer, efter at du har brugt det. Hvis du tager brusebad med den før din operation, vil det hjælpe med at mindske din risiko for infektion efter operationen. Du kan købe en 4 % CHG-opløsning til antiseptisk hudrensning på dit lokale apotek uden recept.
7 dage før din operation
Følg din sundhedspersons anvisninger om at tage aspirin
Hvis du tager aspirin eller en medicin, der indeholder aspirin, skal du muligvis ændre din dosis eller stoppe med at tage den 7 dage før din operation. Aspirin kan forårsage blødning.
Følg din sundhedspersons anvisninger. Du må ikke stoppe med at tage aspirin, medmindre de beder dig om det. Du kan få flere oplysninger i ressourcen Almindelige lægemidler, der indeholder aspirin, andre ikke-steroide antiinflammatoriske lægemidler (NSAID’er) eller E-vitamin.
Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud
Stop med at tage E-vitamin, multivitaminer, naturlægemidler og andre kosttilskud 7 dage før din operation. Disse ting kan forårsage blødning. Du kan få flere oplysninger i ressourcen Urtepræparater og kræftbehandling.
2 dage før din operation
Stop med at tage ikke-steroide antiinflammatoriske lægemidler (NSAID’er)
Stop med at tage NSAID’er, såsom ibuprofen (Advil®, Motrin®) og naproxen (Aleve®), 2 dage før din operation. Disse medikamenter kan forårsage blødning. Du kan få flere oplysninger i ressourcen Almindelige lægemidler, der indeholder aspirin, andre ikke-steroide antiinflammatoriske lægemidler (NSAID) eller E-vitamin.
1 dag før din operation
Følg en klar flydende diæt
Du skal følge en klar flydende diæt dagen før din operation. En klar væskekost omfatter kun væsker, som du kan se igennem. Eksempler er anført i tabellen “Klar væskekost”.
Mens du følger denne diæt:
- Du må ikke spise fast føde.
- Forsøg at drikke mindst 1 (8-ounce) glas klar væske hver time, mens du er vågen.
- Drik forskellige typer af klare væsker. Drik ikke kun vand, kaffe og te.
- Drik ikke sukkerfri væsker, medmindre du har diabetes, og et medlem af dit sundhedsteam beder dig om det.
For personer med diabetes
Hvis du har diabetes, skal du spørge den sundhedsperson, der tager sig af din diabetes, hvad du skal gøre, mens du følger en diæt med klar væske.
- Hvis du tager insulin eller anden medicin mod diabetes, skal du spørge, om du skal ændre dosis.
- Spørg, om du skal drikke sukkerfri klar væske.
Sørg for at kontrollere dit blodsukkerniveau ofte, mens du følger en klar væskekost. Hvis du har spørgsmål, kan du tale med din sundhedsplejerske, hvis du har spørgsmål.
| Klar væskekost | ||
|---|---|---|
| Drik | Du må ikke drikke | |
| Supper |
|
|
| Slik |
|
|
| Drikkevarer |
|
|
Start tarmforberedelse, hvis nødvendigt
Hvis din kirurg eller sygeplejerske har fortalt dig, at du skal lave en tarmforberedelse, skal du påbegynde den 1 dag før din operation. Under din tarmforberedelse:
- Du må ikke spise nogen faste fødevarer.
- Sørg for at drikke rigeligt med andre væsker end vand, sort kaffe og te. Prøv at drikke mindst 1 glas (8 ounce) hver time, mens du er vågen.
Du skal drikke magnesiumcitratet kl. 14.00 dagen før din operation.
Notér tidspunktet for din operation
En medarbejder fra indlæggelseskontoret vil ringe til dig efter kl. 14.00 dagen før din operation. Hvis din operation er planlagt til en mandag, vil de ringe til dig fredag før. Hvis du ikke får en opringning inden kl. 19.00, skal du ringe på 212-639-5014.
Medarbejderen vil fortælle dig, hvornår du skal møde op på hospitalet til din operation. De vil også minde dig om, hvor du skal gå hen.
Det vil være et af følgende steder:
- Presurgical Center (PSC) på 2. etage
1275 York Avenue (mellem East 67th og East 68th Streets)
New York, NY 10065
M elevator til 2. etage - Presurgical Center (PSC) på 6. etage
1275 York Avenue (mellem East 67th og East 68th Streets)
New York, NY 10065
B elevator til 6. etage
Bad med en 4 % CHG-opløsning antiseptisk hudrens (f.eks. Hibiclens)
Natten før din operation skal du tage et brusebad med en 4 % CHG-opløsning antiseptisk hudrens.
- Brug din normale shampoo til at vaske dit hår. Skyl hovedet godt.
- Brug din normale sæbe til at vaske dit ansigt og kønsorganer. Skyl din krop godt med varmt vand.
- Åbn flasken med 4 % CHG-opløsning. Hæld noget i din hånd eller en ren vaskeklud.
- Bevæg dig væk fra brusestrømmen. Gnid den 4 % CHG-opløsning forsigtigt ind over kroppen fra nakken til fødderne. Kom den ikke i ansigtet eller på kønsorganerne.
- Flyt tilbage til brusestrømmen for at skylle den 4 % CHG-opløsning af. Brug varmt vand.
- Tør dig selv af med et rent håndklæde efter brusebadet.
- Tør dig ikke ind med lotion, creme, deodorant, makeup, pudder, parfume eller eau de cologne efter brusebadet.
Søvn
Gå tidligt i seng og få en hel nats søvn.
Instruktioner til at spise før din operation
Du må ikke spise noget efter midnat aftenen før din operation. Dette omfatter slik og tyggegummi.
Morgenen før din operation
Instruktioner for drikkevarer før din operation
Du kan drikke i alt 12 ounces vand mellem midnat og 2 timer før din planlagte ankomsttid. Du må ikke drikke andet.
Du må ikke drikke noget fra 2 timer før dit planlagte ankomsttidspunkt. Dette omfatter vand.
Tag din medicin som anvist
Hvis din sundhedsplejerske har bedt dig om at tage visse former for medicin om morgenen før operationen, skal du kun tage denne medicin med en slurk vand. Afhængigt af hvilken medicin du tager, kan det være al, nogle eller ingen af dine sædvanlige morgenmediciner.
Bad dig med en 4 % CHG-opløsning antiseptisk hudrens (f.eks. Hibiclens)
Bad dig med en 4 % CHG-opløsning antiseptisk hudrens, før du tager af sted til hospitalet. Brug det på samme måde som aftenen før.
Brug ikke lotion, creme, deodorant, makeup, pudder, parfume eller parfume efter brusebadet.
Det skal du huske
- Bær noget behageligt og løstsiddende tøj.
- Hvis du bruger kontaktlinser, så tag dine briller på i stedet. Hvis du bærer kontaktlinser under operationen, kan det beskadige dine øjne.
- Du må ikke bære nogen metalgenstande. Fjern alle smykker, herunder piercinger i kroppen. Det udstyr, der bruges under din operation, kan forårsage forbrændinger, hvis det kommer i kontakt med metal.
- Brug ikke lotion, creme, deodorant, makeup, pudder, parfume eller eau de cologne.
- Lad værdifulde genstande (såsom kreditkort, smykker og dit checkhæfte) blive hjemme.
- Hvis du har menstruation (har din månedlige menstruation), skal du bruge et bind og ikke en tampon. Du får engangsundertøj samt en tampon, hvis det er nødvendigt.
Hvad du skal medbringe
- Din åndedrætsapparat til behandling af søvnapnø (f.eks. dit CPAP-apparat), hvis du har et sådant.
- Din redningsinhalator (f.eks. albuterol til astma), hvis du har en.
- Din incitaments-spirometer, hvis du har et.
- Din formular om fuldmagt til sundhedspleje og andre forhåndsdirektiver, hvis du har udfyldt dem.
- Din mobiltelefon og din oplader.
- Kun de penge, du måske ønsker til små indkøb (f.eks. en avis).
- Et etui til dine personlige ting (f.eks. briller, høreapparat(er), proteser, proteser, paryk og religiøse artikler), hvis du har et sådant.
- En liste over den medicin, du tager hjemme.
- Denne vejledning. Dit sundhedsteam vil bruge den til at lære dig, hvordan du skal passe på dig selv efter operationen.
Hvor du skal parkere
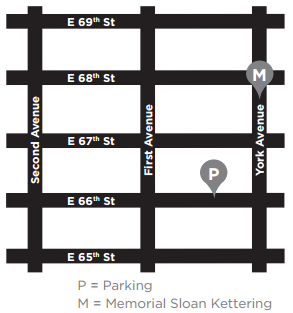
MSK’s parkeringsgarage ligger på East 66th Street mellem York og First Avenues. Hvis du har spørgsmål om priser, kan du ringe på 212-639-2338.
For at komme til garagen skal du dreje ind på East 66th Street fra York Avenue. Garagen ligger ca. et kvarter inde fra York Avenue, på højre (nordlige) side af gaden. Der er en tunnel, som du kan gå igennem, og som forbinder garagen med hospitalet.
Der er også andre garager, der ligger på East 69th Street mellem First og Second Avenues, East 67th Street mellem York og First Avenues og East 65th Street mellem First og Second Avenues.
Når du er på hospitalet
Du vil blive bedt om at sige og stave dit navn og din fødselsdato mange gange. Dette er for din sikkerheds skyld. Personer med det samme eller et lignende navn kan blive opereret samme dag.
Få tøj på til operationen
Når det er tid til at klæde om til operationen, får du en hospitalskjole, en kåbe og skridsikre sokker på.
Mødes med en sygeplejerske
Du mødes med en sygeplejerske før operationen. Fortæl dem dosis af al medicin, du har taget efter midnat (herunder receptpligtig og håndkøbsmedicin, plastre og cremer), og hvornår du har taget dem.
Din sygeplejerske lægger muligvis en intravenøs (IV) linje i en af dine vener, som regel i din arm eller hånd. Hvis din sygeplejerske ikke lægger IV-linjen, vil din anæstesiolog gøre det på operationsstuen.
Møde med en anæstesiolog
Du vil også mødes med en anæstesiolog før operationen. De vil:
- Gennemgå din sygehistorie med dig.
- Spørge dig, om du tidligere har haft problemer med anæstesi, herunder kvalme eller smerter.
- Samtaler med dig om din komfort og sikkerhed under operationen.
- Samtaler med dig om den slags anæstesi, du vil få.
- Svar på dine spørgsmål om din bedøvelse.
Gør dig klar til din operation
Når det er tid til din operation, skal du fjerne dine høreapparater, proteser, proteser, paryk og religiøse genstande, hvis du har dem.
Du vil enten gå ind i operationsstuen eller blive kørt ind på en båre. Et medlem af operationsteamet på operationsstuen hjælper dig op på operationssengen. Der vil blive lagt kompressionsstøvler på dine underben. Disse pustes forsigtigt op og tømmes forsigtigt for at hjælpe blodgennemstrømningen i dine ben.
Når du har det behageligt, vil din anæstesiolog give dig bedøvelse gennem din intravenøse linje, og du falder i søvn. Du får også væske gennem din intravenøse linje under og efter operationen.
Under operationen
Når du er faldet helt i søvn, vil der blive lagt et åndedrætsslange gennem din mund og ind i dit luftrør for at hjælpe dig med at trække vejret. Der vil også blive anbragt et urin (Foley) kateter for at dræne urinen (tis) fra din blære.
Når din operation er færdig, vil dit snit blive lukket med hæfteklammer eller suturer (sting). Du vil også få Steri-Strips™ (tynde stykker kirurgisk tape) over dine snit. Dine snit kan blive dækket med en forbinding. Din åndedrætsrør tages normalt ud, mens du stadig er på operationsstuen.
Tilbage til toppen
Efter din operation
Informationerne i dette afsnit fortæller dig, hvad du kan forvente efter din operation, både under dit hospitalsophold og efter du forlader hospitalet. Du lærer, hvordan du sikkert kan komme dig efter din operation.
Skriv dine spørgsmål ned, og husk at stille dem til din sundhedsperson.
Hvad du kan forvente
Når du vågner efter din operation, befinder du dig på Post Anesthesia Care Unit (PACU).
Du får ilt gennem et tyndt rør, der hviler under din næse og kaldes en næsekanyle. En sygeplejerske vil overvåge din kropstemperatur, din puls, dit blodtryk og dit iltniveau.
Du vil få et Foley-kateter i din blære for at overvåge den mængde urin, du producerer. For de fleste mennesker fjernes det 2 dage efter operationen. Du vil også have kompressionsstøvler på dine underben. De tages af, når du er i stand til at gå.
Du kan også have et Jackson-Pratt®-dræn (JP-dræn). Drænet bruges til at opsamle ekstra væske for at mindske din risiko for infektion og hjælpe din krop med at heles. For det meste fjernes drænet efter et par dage. Hvis du tager hjem med et dræn, vil din sygeplejerske vise dig, hvordan du skal passe det.
Du vil få medicin til at kontrollere dine smerter og holde dig komfortabel. Der er forskellige måder, hvorpå denne medicin kan gives.
- Epiduralkateter. Nogle mennesker kan få smertestillende medicin gennem et epiduralkateter i rygsøjlen. Det kan være en patientstyret analgetikaanordning (PCA). PCA bruger en computerstyret pumpe til at give smertestillende medicin i dit drop. Du kan få flere oplysninger ved at læse Patient-Controlled Analgesia (PCA).
- Nerveblokade. Nogle personer kan få en nerveblokade før eller under en operation. Ved en nerveblokade sprøjter din læge medicin ind i noget af din nerve for at mindske smerten efter operationen.
- Intravenøs medicin. Nogle mennesker kan få smertestillende medicin direkte ind i en blodåre gennem deres intravenøse linje.
- Oral medicin. Nogle mennesker kan få oral smertestillende medicin (medicin, der skal sluges, f.eks. piller).
Du kan få 1 eller flere af disse efter din operation. De er alle effektive metoder til at kontrollere dine smerter, og din læge vil tale med dig, før han/hun vælger den/de bedste til dig.
Efter dit ophold i PACU vil en medarbejder køre dig til dit hospitalsværelse. Kort efter du er ankommet til dit værelse, vil du blive hjulpet ud af sengen og op i en stol.
Din sygeplejerske vil fortælle dig, hvordan du skal komme dig efter din operation. Nedenfor er der eksempler på, hvordan du kan hjælpe dig selv med at komme dig sikkert til hægterne.
- Det er vigtigt at gå rundt efter operationen. At gå hver 2. time er et godt mål. Dette vil hjælpe med at forhindre blodpropper i dine ben.
- Brug dit incitaments-spirometer. Dette vil hjælpe dine lunger med at udvide sig, hvilket forebygger lungebetændelse. Du kan få flere oplysninger i Sådan bruger du dit incitaments-spirometer.
Hyppigt stillede spørgsmål
Har jeg smerter efter min operation?
Du vil have nogle smerter fra dine snit(e) efter din operation. Din læge og sygeplejerske vil ofte spørge dig om dine smerter. Du vil få medicin til at styre dine smerter efter behov. Hvis dine smerter ikke bliver lindret, skal du fortælle det til din læge eller sygeplejerske. Det er vigtigt at kontrollere dine smerter, så du kan hoste, trække vejret dybt, bruge dit incitamentspirometer og komme ud af sengen og gå.
Kan jeg spise?
Du kan muligvis spise ischips dagen efter din operation. Herefter kan du begynde at få slurke af klare væsker. Du vil gradvist gå over til en almindelig kost, efterhånden som du kommer dig.
Hvor længe skal jeg være på hospitalet?
De fleste mennesker er på hospitalet i 2 dage efter en laparoskopisk operation og 5 dage efter en åben operation, men det afhænger af den præcise operation, der er foretaget.
Har jeg smerter, når jeg er hjemme?
Den tid, som hver person har smerter eller ubehag, varierer. Du kan stadig have nogle smerter, når du går hjem, og du vil sandsynligvis tage smertestillende medicin. Følg nedenstående retningslinjer:
- Tag din medicin som anvist og efter behov.
- Kald på din læge, hvis den medicin, der er ordineret til dig, ikke lindrer dine smerter.
- Du må ikke køre bil eller drikke alkohol, mens du tager receptpligtig smertestillende medicin.
- Når dit snit heler, vil du have mindre smerter og have brug for mindre smertestillende medicin. Et mildt smertestillende middel som f.eks. acetaminophen (Tylenol) eller ibuprofen (Advil) vil lindre smerter og ubehag. Store mængder acetaminophen kan dog være skadeligt for din lever. Du må ikke tage mere paracetamol end den mængde, der er angivet på flasken, eller som din læge eller sygeplejerske har anvist.
- Smertestillende medicin skal hjælpe dig, når du genoptager dine normale aktiviteter. Tag nok medicin til at udføre dine øvelser komfortabelt. Smertestillende medicin er mest effektiv 30 til 45 minutter efter, at du har taget den. Hold styr på, hvornår du tager din smertestillende medicin. Det er mere effektivt at tage den, når dine smerter begynder, end at vente på, at smerterne bliver værre.
Smertestillende medicin kan forårsage forstoppelse (at have færre afføringer, end hvad der er normalt for dig).
Hvordan kan jeg forhindre forstoppelse?
- Gå på toilettet på samme tid hver dag. Din krop vil vænne sig til at gå på det tidspunkt.
- Hvis du føler trang til at gå på toilettet, skal du ikke udskyde det. Prøv at gå på toilettet 5 til 15 minutter efter måltiderne.
- Efter morgenmaden er et godt tidspunkt at bevæge dine tarme på. Reflekserne i din tyktarm er stærkest på dette tidspunkt.
- Gymnastik, hvis du kan. Gåture er en glimrende form for motion.
- Drik 8 (8-ounce) glas (2 liter) væske dagligt, hvis du kan. Drik vand, juice, supper, is-shakes og andre drikkevarer, der ikke indeholder koffein. Drikkevarer med koffein, som f.eks. kaffe og sodavand, trækker væske ud af kroppen.
- Skridt øge fibermængden i din kost til 25 til 35 gram om dagen. Frugt, grøntsager, fuldkorn og kornprodukter indeholder fibre. Hvis du har en stomi eller for nylig har gennemgået en tarmoperation, skal du kontakte din læge eller sygeplejerske, før du foretager ændringer i din kost.
- Både håndkøbsmedicin og receptpligtig medicin er tilgængelig til behandling af forstoppelse. Start med 1 af følgende håndkøbsmedicin først:
- Polyethylenglycol (MiraLAX®) 17 gram dagligt.
- Senna (Senokot®) 2 tabletter ved sengetid. Dette er et stimulerende afføringsmiddel, som kan give kramper. Hvis du ikke har haft afføring i 2 dage, skal du ringe til din læge eller sygeplejerske.
Hvordan plejer jeg mit snit?
Lokaliseringen af dit snit afhænger af den type operation, du har fået. Det er normalt, at huden under dit snit kan føles følelsesløs, fordi nogle af nerverne er blevet skåret over. Følelsesløsheden vil forsvinde med tiden.
- Hvornår du er klar til at forlade hospitalet, vil dit operationssnit være begyndt at hele.
- Kig på dit snit sammen med din sygeplejerske, inden du forlader hospitalet, så du ved, hvordan det ser ud.
- Hvis der løber noget ud fra dit snit, skal du skrive mængden og farven ned. Ring til din læges kontor og tal med sygeplejersken om eventuelt dræn fra dit snit.
Din sygeplejerske vil drøfte tegn på infektion med dig.
Hvis du tager hjem med bandager over dit snit, skal du skifte dem mindst én gang om dagen og oftere, hvis de bliver våde med dræn. Når der ikke længere kommer noget dræn fra dit snit, kan du lade det være utildækket.
Hvis du tager hjem med Steri-Strips på dit snit, vil de løsne sig og falde af af sig selv. Hvis de ikke er faldet af inden for 10 dage, kan du fjerne dem.
Hvis du går hjem med lim over dine suturer, vil det også løsne sig og falde af, på samme måde som Steri-Strips.
Er det normalt at føle sig træt?
Ja, det er almindeligt at føle sig træt (træthed) efter operationen, og det kan vare i 6 til 8 uger. Dette vil langsomt blive bedre med tiden. Prøv at øge dit aktivitetsniveau hver dag for at hjælpe med at håndtere din træthed. Rejs dig op, tag tøj på, og gå en tur. Du kan have brug for en lur i løbet af dagen, men prøv at holde dig så meget som muligt ude af sengen, så du kan sove om natten.
Hvordan vil min kost ændre sig efter operationen?
Efter din operation kan du have manglende appetit og føle dig hurtigt mæt efter at have spist. Disse er forventelige og bør blive bedre med tiden. Prøv at spise små mængder af dine yndlingsretter i løbet af dagen. Det er vigtigt at få nok kalorier og protein for at forhindre vægttab og fremme helingen.
Kan jeg gå i bad?
Ja, du kan gå i bad, når du kommer hjem. Det er afslappende at tage et varmt brusebad, og det kan hjælpe med at mindske muskelsmerter. Brug sæbe, når du tager brusebad, og vask forsigtigt dit snit. Dup områderne tørre med et håndklæde efter brusebadet, og lad dit snit være utildækket (medmindre der er drænage). Ring til din læge, hvis du ser rødme eller afløb fra dit snit.
Du må ikke tage badekarbad, før du har drøftet det med din læge ved den første aftale efter din operation.
Hvornår er det sikkert for mig at køre bil?
Du må ikke køre bil, mens du tager smertestillende medicin. Tal med din læge om, hvornår du kan genoptage kørslen.
Hvilke øvelser kan jeg lave?
Træning vil hjælpe dig med at få styrke og få det bedre. Gang er en glimrende motionsform. Forøg gradvist den afstand, du går, gradvist. Spørg din læge eller sygeplejerske, før du begynder på mere anstrengende øvelser.
Hvornår kan jeg løfte tunge genstande?
Samtal med din læge, før du foretager tunge løft. Normalt bør du ikke løfte noget, der er tungere end 4,5 kg (10 pund), i mindst 6 uger. Spørg din læge, hvor længe du bør undgå tunge løft.
Hvornår er min første aftale efter min operation?
Din første aftale efter operationen er normalt 1 til 2 uger efter, at du har forladt hospitalet. Din sygeplejerske vil give dig instruktioner om, hvordan du laver denne aftale, herunder hvilket telefonnummer du skal ringe til.
Hvordan kan jeg håndtere mine følelser?
Efter en operation for en alvorlig sygdom kan du få nye og foruroligende følelser. Mange mennesker fortæller, at de på et eller andet tidspunkt har følt sig grådige, triste, bekymrede, nervøse, irritable og vrede. Du kan opleve, at du ikke kan kontrollere nogle af disse følelser. Hvis det sker, er det en god idé at søge følelsesmæssig støtte.
Det første skridt i håndteringen er at tale om, hvordan du har det. Familie og venner kan hjælpe dig. Din sygeplejerske, læge og socialrådgiver kan berolige, støtte og vejlede dig. Det er altid en god idé at lade disse fagfolk vide, hvordan du, din familie og dine venner har det følelsesmæssigt. Der er mange ressourcer til rådighed for patienter og deres familier. Uanset om du er på hospitalet eller hjemme, er sygeplejerskerne, lægerne og socialrådgiverne her for at hjælpe dig og din familie og venner med at håndtere de følelsesmæssige aspekter af din sygdom.
Hvad sker der, hvis jeg har andre spørgsmål?
Hvis du har spørgsmål eller bekymringer, skal du tale med din læge eller sygeplejerske. Du kan få fat i dem mandag til fredag fra kl. 9.00 til 17.00.
Efter kl. 17.00, i weekenden og på helligdage skal du ringe på 212-639-2000 og bede om den vagthavende læge for din læge.
Tilbage til toppen
Hvornår skal du kontakte din sundhedspersonale
Kontakt din sundhedspersonale, hvis du har:
- En feber på 101 °F (38.3 °C) eller højere
- Rødme eller afløb fra dit snit
- En pludselig stigning i smerter eller nye smerter
- Kvalme og opkastninger
- Diarré (løs eller vandig afføring)
- Konstipation
- Alle problemer eller spørgsmål om dit JP-dræn
- Alle nye eller uforklarlige symptomer
- Alle spørgsmål eller bekymringer
Tilbage til toppen
Supporttjenester
Dette afsnit indeholder en liste over supporttjenester, der kan hjælpe dig med at blive klar til din operation og komme dig sikkert til hægterne igen.
Skriv dine spørgsmål ned, og husk at stille dem til din sundhedsperson.
MSK-støttetjenester
Admitting Office
212-639-7606
Ringe, hvis du har spørgsmål om din indlæggelse på hospitalet, herunder anmodning om et privat værelse.
Anæstesi
212-639-6840
Ringe, hvis du har spørgsmål om anæstesi.
Bloddonorrum
212-639-7643
Ringe for at få flere oplysninger, hvis du er interesseret i at donere blod eller blodplader.
Bobst International Center
888-675-7722
MSK byder patienter fra hele verden velkommen. Hvis du er en international patient, kan du ringe for at få hjælp til at arrangere din behandling.
Kapellanter
212-639-5982
På MSK er vores kapellaner til rådighed til at lytte, hjælpe med at støtte familiemedlemmer, bede, kontakte præster eller trosgrupper i lokalsamfundet eller blot være en trøstende ledsager og en åndelig tilstedeværelse. Alle kan anmode om åndelig støtte, uanset formelt religiøst tilhørsforhold. Det interreligiøse kapel ligger i nærheden af hovedlobbyen på Memorial Hospital og er åbent 24 timer i døgnet. Hvis du har et nødstilfælde, bedes du ringe til hospitalets telefonist og spørge efter den vagthavende kapellan.
Rådgivningscenter
646-888-0200
Mange mennesker finder ud af, at rådgivning hjælper dem. Vi tilbyder rådgivning til enkeltpersoner, par, familier og grupper samt medicin, der kan hjælpe, hvis du føler dig ængstelig eller deprimeret. Hvis du vil lave en aftale, kan du bede din sundhedsplejerske om en henvisning eller ringe til ovenstående nummer.
Food Pantry Program
646-888-8055
Madpantry-programmet giver mad til folk i nød under deres kræftbehandling. Du kan få flere oplysninger ved at tale med din læge eller ringe til ovenstående nummer.
Integrative Medicine Service
646-888-0800
Integrative Medicine Service tilbyder mange tjenester som supplement til traditionel medicinsk behandling, herunder musikterapi, mind/body terapier, danse- og bevægelsesterapi, yoga og berøringsterapi.
MSK Library
library.mskcc.org
212-639-7439
Du kan besøge vores bibliotekswebsted eller tale med bibliotekets referencepersonale for at finde flere oplysninger om din specifikke kræfttype. Du kan også besøge LibGuides på MSK’s bibliotekswebsted på libguides.mskcc.org.
Patient and Caregiver Education
www.mskcc.org/pe
Besøg webstedet Patient and Caregiver Education for at søge i vores virtuelle bibliotek. Der kan du finde skriftlige uddannelsesressourcer, videoer og onlineprogrammer.
Patient og pårørende Peer Support Program
212-639-5007
Du vil måske finde det betryggende at tale med en person, der har været igennem en behandling, der ligner din egen. Du kan tale med en tidligere MSK-patient eller pårørende gennem vores Patient and Caregiver Peer Support Program. Disse samtaler er fortrolige. De kan finde sted personligt eller over telefonen.
Patientfakturering
646-227-3378
Ringe, hvis du har spørgsmål om forhåndsgodkendelse hos dit forsikringsselskab. Dette kaldes også for forhåndsgodkendelse.
Patientrepræsentationskontor
212-639-7202
Kald hvis du har spørgsmål om formularen Sundhedsplejefuldmagt eller hvis du har bekymringer om din pleje.
Perioperative Nurse Liaison
212-639-5935
Kald hvis du har spørgsmål om MSK’s frigivelse af oplysninger, mens du bliver opereret.
Privat sygeplejekontor
212-639-6892
Du kan anmode om private sygeplejersker eller ledsagere. Ring for at få flere oplysninger.
Resources for Life After Cancer (RLAC) Program
646-888-8106
På MSK slutter plejen ikke efter den aktive behandling. RLAC-programmet er for patienter og deres familier, der har afsluttet behandlingen. Dette program har mange tjenester, herunder seminarer, workshops, støttegrupper, rådgivning om livet efter behandlingen og hjælp med forsikrings- og beskæftigelsesmæssige spørgsmål.
Sexual Health Programs
Kræft og kræftbehandlinger kan have en indvirkning på din seksuelle sundhed. MSK’s seksuelle sundhedsprogrammer kan hjælpe dig med at tage handling og løse seksuelle sundhedsproblemer før, under eller efter din behandling.
- Vores Female Sexual Medicine and Women’s Health Program hjælper kvinder, der har at gøre med kræftrelaterede seksuelle sundhedsudfordringer, herunder tidlig overgangsalder og fertilitetsproblemer. For yderligere oplysninger eller for at bestille en tid kan du ringe på 646-888-5076.
- Vores seksual- og reproduktionsmedicinske program for mænd hjælper mænd, der har problemer med kræftrelaterede seksuelle sundhedsproblemer, herunder erektil dysfunktion. For yderligere oplysninger eller for at lave en aftale, ring 646-888-6024.
Socialarbejde
212-639-7020
Socialarbejdere hjælper patienter, familie og venner med at håndtere de problemer, der er almindelige for kræftpatienter. De tilbyder individuel rådgivning og støttegrupper i hele behandlingsforløbet og kan hjælpe dig med at kommunikere med børn og andre familiemedlemmer. Vores socialrådgivere kan også hjælpe dig med at henvise dig til lokale organisationer og programmer samt til økonomiske ressourcer, hvis du er berettiget hertil.
Tobakbehandlingsprogram
212-610-0507
Hvis du ønsker at holde op med at ryge, har MSK specialister, der kan hjælpe dig. Ring for at få flere oplysninger.
Virtuelle programmer
www.mskcc.org/vp
MSK’s virtuelle programmer tilbyder onlineuddannelse og støtte til patienter og pårørende, selv når du ikke kan komme personligt til MSK. Gennem levende, interaktive sessioner kan du lære om din diagnose, hvad du kan forvente under behandlingen, og hvordan du kan forberede dig på de forskellige faser af din kræftbehandling. Sessionerne er fortrolige, gratis og ledes af klinisk ekspertpersonale. Hvis du er interesseret i at deltage i et virtuelt program, kan du besøge vores websted på www.mskcc.org/vp for at få flere oplysninger.
For mere online information kan du besøge afsnittet Kræfttyper på www.mskcc.org.
Eksterne støttetjenester
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
I New York tilbyder MTA en delt tur, dør-til-dør-tjeneste for handicappede, som ikke kan tage den offentlige bus eller metro.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Forsyning af rejser til behandlingscentre.
American Cancer Society (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Forsyning af en række oplysninger og tjenester, herunder Hope Lodge, et gratis sted for patienter og pårørende at bo under kræftbehandling.
Cancer and Careers
www.cancerandcareers.org
En ressource for uddannelse, værktøjer og arrangementer for medarbejdere med kræft.
CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (Between West 25th & 26th Streets)
New York, NY 10001
Giver rådgivning, støttegrupper, uddannelsesworkshops, publikationer og økonomisk hjælp.
Cancer Support Community
www.cancersupportcommunity.org
Giver støtte og uddannelse til personer, der er ramt af kræft.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Giver uddannelse og støtte til personer, der tager sig af pårørende med en kronisk sygdom eller et handicap.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Obbyder gratis rejser til behandlinger i hele landet ved hjælp af tomme sæder på firmafly.
Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Et sted, hvor mænd, kvinder og børn, der lever med kræft, finder social og følelsesmæssig støtte gennem netværk, workshops, foredrag og sociale aktiviteter.
Good Days
www.mygooddays.org
877-968-7233
Byder økonomisk hjælp til betaling af egenbetalinger under behandlingen. Patienterne skal have en sygesikring, opfylde indkomstkriterierne og have ordineret medicin, der er en del af Good Days formular.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Giver økonomisk støtte til dækning af egenbetalinger, sundhedspræmier og selvrisikobeløb for visse lægemidler og behandlinger.
Joe’s House
www.joeshouse.org
877-563-7468
Giver en liste over steder at bo i nærheden af behandlingscentre for kræftramte og deres familier.
LGBT Cancer Project
http://lgbtcancer.com/
Sørger for støtte og fortalervirksomhed for LGBT-samfundet, herunder online-støttegrupper og en database over LGBT-venlige kliniske forsøg.
LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Giver reproduktive oplysninger og støtte til kræftpatienter og overlevende, hvis medicinske behandlinger har risici forbundet med infertilitet.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Dette program tilbyder workshops, hvor du kan lære ting, du kan gøre for at få dig til at føle dig bedre tilpas med dit udseende. Du kan få flere oplysninger eller tilmelde dig en workshop ved at ringe til ovenstående nummer eller besøge programmets hjemmeside.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
National Cancer Legal Services Network
www.nclsn.org
Gratis juridisk rådgivningsprogram for kræftsager.
National LGBT Cancer Network
www.cancer-network.org
Giver undervisning, uddannelse og interessevaretagelse for LGBT-kræftoverlevende og risikogrupper.
Needy Meds
www.needymeds.org
Lister over patientstøtteprogrammer for mærkevarer og generiske lægemidler.
NYRx
www.nyrxplan.com
Giver receptpligtige ydelser til berettigede ansatte og pensionister hos arbejdsgivere i den offentlige sektor i staten New York.
Partnership for Prescription Assistance
www.pparx.org
888-477-2669
Hjælper kvalificerede patienter uden receptpligtig lægedækning med at få gratis eller billig medicin.
Patient Access Network Foundation
www.panfoundation.org
866-316-7263
Giver hjælp til egenbetalinger til patienter med forsikring.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Giver adgang til pleje, økonomisk hjælp, forsikringshjælp, hjælp til at beholde jobbet og adgang til den nationale ressourcefortegnelse for underforsikrede.
RxHope
www.rxhope.com
877-267-0517
Giver hjælp til at hjælpe folk med at få medicin, som de har svært ved at betale.
Tilbage til toppen
Uddannelsesressourcer
Dette afsnit indeholder de uddannelsesressourcer, som der henvises til i denne vejledning. Disse ressourcer vil hjælpe dig med at gøre dig klar til din operation og med at komme dig sikkert efter operationen.
Skriv dine spørgsmål ned, og husk at stille dem til din sundhedsperson.
- Fælles medicin, der indeholder aspirin, andre ikke-steroide antiinflammatoriske lægemidler (NSAID) eller E-vitamin
- Kerbalmidler og kræftbehandling
- Hvordan du bruger dit incitamentspirometer
- Patientkontrolleret analgesi (PCA)
Tilbage til toppen