Von Rebekah Moan, AuntMinnie.com-Mitarbeiterin
März 4, 2015 Wenn es um das Screening von Frauen auf Brustkrebs geht, sind diejenigen mit dichter Brust oder Gewebeanomalien am problematischsten, aber der Brust-Ultraschall hat seinen Nutzen für diese Frauen bewiesen und wird es auch weiterhin tun, sagen führende Forscher.
Wenn es um das Screening von Frauen auf Brustkrebs geht, sind diejenigen mit dichter Brust oder Gewebeanomalien am problematischsten, aber der Brust-Ultraschall hat seinen Nutzen für diese Frauen bewiesen und wird es auch weiterhin tun, sagen führende Forscher.
Die Schätzungen für die Sensitivität der Mammografie reichen von 65 % bis 91 %, und der Maskierungseffekt von dichtem Brustgewebe ist die wichtigste Ursache für falsch negative Ergebnisse, so Dr. Veronica Girardi vom Istituti Ospedalieri Bresciani in Brescia, Italien, die heute auf dem ECR-Auffrischungskurs 2015 sprach.
„Wenn wir die Brustdichte betrachten, gibt es zwei verschiedene Aspekte: Die eine ist, dass sie die Krebserkennung bei der Mammographie beeinflusst, und die zweite ist ihre mögliche unabhängige Auswirkung auf das Brustkrebsrisiko“, sagte sie. „Die Brustdichte steht in jedem Alter in signifikantem Zusammenhang mit einem erhöhten Brustkrebsrisiko, scheint aber die Genauigkeit der Ultraschalluntersuchung nicht zu beeinflussen. Aus diesem Grund wurde von vielen Autoren vorgeschlagen, die Mammographie bei Frauen mit dichter Brust durch Ultraschall zu ergänzen, obwohl es keine Beweise für eine Verringerung der Sterblichkeit gibt.“
Girardi befürwortet die Ultraschalluntersuchung, da sie, insbesondere im Vergleich zur Mammographie und MRT, schnell, weithin verfügbar, gut verträglich, sehr sicher und relativ kostengünstig ist. Außerdem kann er die Krebsentdeckung um etwa 2,9 % steigern, wie eine aktuelle Studie ihrer Gruppe ergab. Allerdings kann Ultraschall die Zahl der falsch-positiven Biopsien erhöhen.
„Wir haben keine ausreichenden Informationen für eine gründliche Kostenanalyse, aber es ist ziemlich offensichtlich, dass Ultraschall im Vergleich zur reinen Mammographie relevante zusätzliche Kosten verursacht und einen erheblichen Anstieg der invasiven diagnostischen Verfahren verursacht“, sagte sie.
Es waren etwa 540 Ultraschalluntersuchungen erforderlich, um einen zusätzlichen Krebs zu entdecken, was natürlich von Patientenmerkmalen wie Alter, früheren Krebserkrankungen oder dichter Brust abhängt.
„Frühere Studien zeigen, dass die zusätzliche Krebsentdeckung durch Ultraschall den Nutzen des Screenings bei dichter Brust wahrscheinlich verbessert, und unterstützen die Durchführung einer randomisierten Studie zur zusätzlichen Ultraschalluntersuchung bei Frauen mit erhöhter Brustgewebedichte“, erklärte sie. „
Die Entscheidung über den Einsatz von Brust-Ultraschall sollte individuell getroffen werden und den Kontext der Patientin berücksichtigen, insbesondere den spezifischen Nutzen und Schaden.
„Obwohl ein zusätzliches Screening mit MR-Bildgebung der Brust in der Regel für Frauen mit sehr hohem Brustkrebsrisiko (d. h., Frauen mit einem Lebenszeitrisiko von über 20 %, Frauen, die BRCA-positiv sind oder mehrere Verwandte ersten Grades mit einer Vorgeschichte von Brustkrebs vor den Wechseljahren haben), sollte bei Frauen mit sehr hohem Brustkrebsrisiko, die eine MR-Bildgebung der Brust nicht vertragen, sowie bei Frauen mit dichtem Brustgewebe und mittlerem oder sogar durchschnittlichem Risiko eine Ultraschalluntersuchung der Brust in Betracht gezogen werden“, so Girardi.
Zukünftige Studien sollten Strategien zur Verringerung falsch-positiver Ergebnisse entwickeln und sowohl den von einem Techniker durchgeführten tragbaren Screening-Ultraschall als auch den automatisierten Ganzbrust-Ultraschall bei Frauen mit mammographisch dichtem Brustgewebe weiter optimieren.
Auch auf der wissenschaftlichen Sitzung, Dr. Corinne Balleyguier von der Abteilung für diagnostische Bildgebung am Gustave Roussy Cancer Campus in Villejuif, Frankreich, wird erörtern, ob die Elastosonographie einen echten Fortschritt oder eine falsche Hoffnung darstellt.
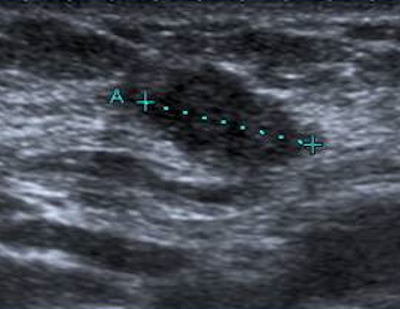
„Die B-Mode-Ultraschalluntersuchung (US) ist ein etabliertes und anspruchsvolles bildgebendes Verfahren für die Diagnose von Anomalien des Brustgewebes“, erklärte sie. „US bietet ein hohes Maß an Sensitivität bei der Differenzierung von Malignomen; dennoch stellen falsch-positive Ergebnisse einen Nachteil für US dar.“
Die Elastographie verbessert die Spezifität des Ultraschalls. Die gebräuchlichste Technik zur Darstellung der Elastizität ist die Freihand-Elastographie, die eine manuelle Kompression der Läsion mit der Ultraschallsonde erfordert.
„Diese Technik ist mit einer Lernkurve leicht durchführbar, bleibt aber abhängig vom Bediener“, fuhr sie fort. „
Die Scherwellenelastizität oder Elastographie kann die Charakterisierung von Brustläsionen verbessern und dazu beitragen, unbestimmte Läsionen wie BI-RADS 4a- und 3-Knoten besser zu kategorisieren. In der Tat wurden in der neuesten Version des BI-RADS-Ultraschall-Lexikons Merkmale der Elastizitätsbildgebung hinzugefügt.
„Die Elastizitätsbildgebung ist nicht obligatorisch, kann aber als zusätzliches Hilfsmittel zur Charakterisierung verwendet werden“, sagte sie. „Im Zweifelsfall sollte die B-Mode-Bildgebung dennoch vorrangig vor den Ergebnissen der Elastizität betrachtet werden. Die Grundsätze der Elastizitätsbildgebung mit einem Überblick über die verschiedenen Elastizitätsmodi, die verwendet werden können, werden in dieser Sitzung vorgestellt.“
In der Zwischenzeit wird Dr. Suzanne Diepstraten von der Abteilung für Radiologie am University Medical Center Utrecht in den Niederlanden einen Vortrag darüber halten, ob ein nodales Staging von Brustkrebs immer noch erforderlich ist.
„Bei Brustkrebs ist der axilläre Lymphknotenstatus ein wichtiger prognostischer Faktor und ein Leitfaktor für Behandlungsentscheidungen“, sagte sie. „Die Sentinel-Node-Biopsie, gefolgt von einer axillären Lymphknotendissektion in Fällen, in denen sich der Sentinel-Node als positiv erweist, ist seit mehr als einem Jahrzehnt der Behandlungsstandard für das axilläre Nodal Staging. Ein Nachteil dieses Ansatzes ist die Notwendigkeit einer zweistufigen Operation bei Patientinnen mit axillärem Befall.“
Rezente Studien haben gezeigt, dass bei Patientinnen mit begrenztem axillärem Befall, die sich einer brusterhaltenden Behandlung unterziehen, eine anschließende axilläre Lymphknotendissektion weder das Gesamtüberleben verbessert noch das lokale Wiederauftreten verringert, was bedeutet, dass eine Neubewertung des Wertes des präoperativen axillären Stagings für diese Untergruppe von Patientinnen notwendig ist.
„Zukünftige Studien, die das präoperative axilläre Staging untersuchen, sollten auf Methoden abzielen, die eine Differenzierung zwischen begrenzter und ausgedehnter axillärer Beteiligung oder eine spezifische Identifizierung und Entnahme des Sentinel-Lymphknotens ermöglichen“, schloss sie.
Ursprünglich veröffentlicht in ECR Today am 4. März 2015.
Copyright © 2015 European Society of Radiology
 Post-Connecticut, how is breast ultrasound performing?
Post-Connecticut, how is breast ultrasound performing?CHICAGO – Fünf Jahre nach der Verabschiedung des ersten Gesetzes zur Meldung der Brustdichte in Connecticut haben 18 weitere Bundesstaaten ihre eigenen Versionen des Gesetzes unterzeichnet….
 ABUS plus Mammographie erhöht Krebserkennungsrate um mehr als 30 %
ABUS plus Mammographie erhöht Krebserkennungsrate um mehr als 30 %Die Ergänzung der Mammographie zur Brustkrebsvorsorge durch automatischen Brustultraschall (ABUS) erhöht die Erkennungsrate invasiver Krebsarten um mehr als 30 %,…
Sowohl die Dehnungselastographie als auch die Scherwellenelastographie können gut mit dem B-Mode-Ultraschall kombiniert werden, um die Differenzierung von bösartigen und gutartigen…
 Nippel-Probleme, automatisierter Brust-Ultraschall kommen auf den Prüfstand
Nippel-Probleme, automatisierter Brust-Ultraschall kommen auf den PrüfstandVIENNA – Ein Vortrag beim Brust-Ultraschall-Kurs auf dem ECR 2014 am Donnerstag soll Fragen rund um die Brustwarze und den Areolarbereich beantworten und…
Die meisten Brustkrebsarten, die beim Screening-Ultraschall entdeckt werden, sind auf der Mammographie nicht zu sehen, selbst im Nachhinein, was darauf hindeutet, dass ein zusätzliches Screening mit Ultraschall…
Letzte Aktualisierung am 3/24/2015 9:35:29 AM