- tweet
- Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
- Zusammenfassung
- Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
- Resumen
- Fallserien
- Diskussion
- Schlussfolgerungen
Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
Departamento de Gastroenterología Pediátrica y Nutrición, Instituto Nacional de Pediatría. Ciudad de México, México.
Acta Gastroenterol Latinoam 2020;50(1):57-61
Recibido: 23/05/2018 / Aprobado: 18/06/2018 / Publicado en www.actagastro.org el 23/03/2020

Zusammenfassung
Die Ösophagusachalasie ist eine primäre motorische Störung, die sich mit Dysphagie sekundär zu einer Dysfunktion des Ösophaguskörpers und einer funktionellen Obstruktion des unteren Ösophagussphinkters präsentiert. Die hochauflösende Manometrie gilt als Goldstandard für die Diagnose der Achalasie und kann nach der Chicago-Klassifikation v3.0 in drei verschiedene Subtypen eingeteilt werden, die auf den Druckmustern basieren. Wir stellen hier die Fallserie von 6 pädiatrischen Patienten vor, bei denen eine hochauflösende Manometrie zur Diagnose und Klassifizierung der Ösophagusachalasie durchgeführt wurde.
Schlüsselwörter. Dysphagie, Achalasie, Ösophagusmanometrie.
Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
Resumen
La acalasia esofágica es un trastorno motor primario que se presenta con disfagia secundaria a la disfunción del cuerpo del esófago y a la obstrucción funcional del esfínter esofágico inferior. Die hochauflösende Manometrie gilt als das wichtigste Instrument für die Diagnose der Akalasie und kann nach der Chicago-Klassifikation V3.0 in drei Untergruppen eingeteilt werden, die sich durch die Art der Vorerkrankung unterscheiden. Wir stellen eine Fallserie von 6 pädiatrischen Patienten vor, bei denen eine hochauflösende Ösophagusmanometrie zur Diagnose und Klassifizierung einer Achalasie durchgeführt wurde.
Schlüsselwörter. Dysphagie, Achalasie, Ösophagus-Manometrie.
Abkürzungen
HREM: Hochauflösende Ösophagus-Manometrie.
EA: Ösophagus-Achalasie.
GERD: Gastroösophageale Refluxkrankheit.
LES: Unterer Ösophagussphinkter.
Die Ösophagusachalasie (EA) ist eine primäre motorische Störung der Speiseröhre, die durch eine fortschreitende Abnahme der Peristaltik und eine mangelnde Entspannung des unteren Ösophagussphinkters (LES) gekennzeichnet ist. EA ist in der Pädiatrie mit einer jährlichen Inzidenz von 0,18 Fällen pro 100.000 Kinder selten.1
Die klinische Präsentation ist vielfältig und umfasst Erbrechen, progressive Dysphagie bei Flüssigkeiten, Erbrechen und Gewichtsverlust.1, 2 Die diagnostische Abklärung umfasst kontrastierende bildgebende Untersuchungen, obere Endoskopie und hochauflösende Ösophagusmanometrie (HREM), wobei die letztere in der Lage ist, die verschiedenen Subtypen von EA auf der Grundlage des Druckmusters zu klassifizieren und als Goldstandard gilt.3
In diese Fallserie wurden pädiatrische Patienten aufgenommen, die an die Abteilung für Gastroenterologie, Physiologie und Motilität des Instituto Nacional de Pediatría überwiesen wurden, um Symptome zu untersuchen, die auf eine EA hinweisen. Außerdem wurden Patienten aufgenommen, bei denen bereits eine EA diagnostiziert worden war, bei denen aber noch keine Klassifizierung vorgenommen worden war. Alle Patienten erklärten sich mit der Durchführung des HREM einverstanden. Verwendet wurden die Software und Geräte Sandhill Scientific ZVU 2.1 (Highlands Ranch, CO).
Wir beschreiben die klinischen und manometrischen Merkmale der 6 Patienten, bei denen EA auf der Grundlage der Chicago 3.0-Klassifikation diagnostiziert wurde.
Fallserien
Manometrische Befunde sind in Tabelle 1 beschrieben.
Tabelle 1. Manometrische Befunde bei pädiatrischen Patienten mit Achalasie.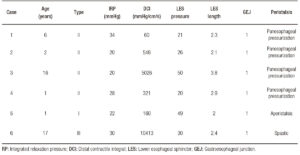
Fall 1
6-jähriger Mann mit chronischer Unterernährung (Body Mass Index : 12,37, Standardabweichung : +/- 3,91). Er stellte sich mit Erbrechen, Ertapptheit und fortschreitender Dysphagie bei Flüssigkeiten vor. Er unterzog sich einem Bariumschluck, der eine Ösophagusstenose an der ösophagogastrischen Verbindung ergab und das Vogelschnabelzeichen zeigte. Die obere Endoskopie zeigte eine vollständige Ösophagusdilatation sowie einen zentralen und punktförmigen Schließmuskel. Das HREM stimmte mit einer EA vom Typ II überein (Abbildung 1). Der Patient unterzog sich einer Heller-Myotomie, aber die Verbesserung der Symptome war nicht zufriedenstellend, so dass er mit Botulinumtoxin (100 IE) behandelt wurde, das gut ansprach.
Abbildung 1. HREM-Diagramm mit Ösophagus-Panpressur und unvollständiger Entspannung des LES.
Fall 2
2 Jahre und 4 Monate altes Mädchen mit chronischer Unterernährung (BMI: 13,98, SD: +/- 2,35) und einer globalen neurologischen Entwicklungsverzögerung. Im Alter von 2 Monaten begann sie mit Erbrechen und Dyschezia sowie mehreren Episoden von Lungenentzündung. Es wurde eine gastroösophageale Refluxkrankheit (GERD) diagnostiziert, und sie erhielt zahlreiche medizinische Behandlungen. Die obere Endoskopie zeigte Anzeichen einer Achalasie, und die HREM bestätigte die Diagnose einer EA vom Typ II. Sie unterzog sich einer Fundoplikatio und einer Heller-Myotomie.
Fall 3
Eine 16-jährige Frau mit normalem Gewicht und normaler Größe (BMI: 19,34, SD: +/- 0,33). Sie hatte eine Vorgeschichte mit progressiver Dysphagie, Erbrechen und nächtlichem Aufstoßen. Die obere Endoskopie ergab eine Ösophagusstenose, und der Bariumschluck zeigte das Vogelschnabel“-Zeichen (Abbildung 2). Das HREM stimmte mit einer EA vom Typ II überein.
Abbildung 2. Barium-Schlucke mit Verjüngung der distalen Speiseröhre (Vogelschnabel-Zeichen).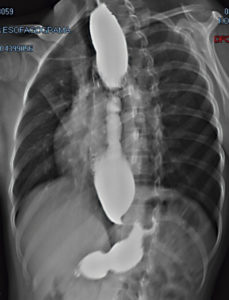
Fall 4
Ein 1-jähriger Junge mit chronischer Unterernährung (BMI: 13,30, SD: +/- 3,05). Er wurde zu uns überwiesen, um eine HERM-Untersuchung durchzuführen. Im Alter von 15 Tagen stellte er sich mit Erbrechen, Reizbarkeit und Verstopfung vor. Nach einer umfassenden Untersuchung wurde bei ihm im Alter von 4 Monaten eine EA diagnostiziert und mit Ösophagusdilatationen und anschließender Heller-Myotomie behandelt. Das HREM ergab eine EA vom Typ II.
Fall 5
Ein 1 Jahr und 9 Monate altes Mädchen mit chronischer Unterernährung. In der Vorgeschichte hatte sie Erbrechen, Dysphagie und eine geringe Gewichtszunahme. Sie wurde an uns überwiesen, um ein HREM durchzuführen, das auf eine EA vom Typ I hinwies. (Abbildung 3).
Abbildung 3. HREM-Diagramm mit Ösophagus-Aperstialis und unvollständiger Entspannung des LES.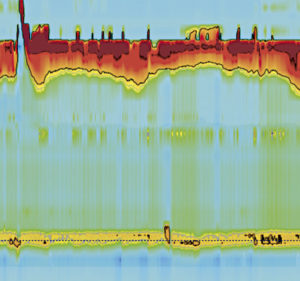
Fall 6
Eine 18-jährige Frau mit chronischer Unterernährung. Sie hatte eine Vorgeschichte mit allgemeiner variabler Immundefizienz und Autoimmunerkrankungen (Vitiligo und Autoimmunthyreoiditis). Im Alter von 17 Jahren begann sie über Schmerzen in der Brust und eine rasch fortschreitende Dysphagie zu klagen; es wurde ein HREM durchgeführt, das auf eine EA vom Typ III hinwies. (Abbildung 4).
Abbildung 4. HREM-Diagramm mit spastischen Ösophaguskontraktionen und unvollständiger Entspannung des LES.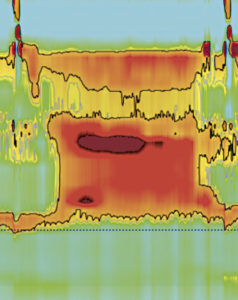
Diskussion
EA ist eine neurodegenerative Störung mit geringer Inzidenz in der pädiatrischen Bevölkerung. Die häufigsten Symptome bei unseren Patienten waren Erbrechen, fortschreitende Dysphagie bei Flüssigkeiten und Gewichtsverlust, was mit der medizinischen Literatur übereinstimmt.4 Diese Symptome können auch auf eine GERD hindeuten und die Diagnose verzögern, wie bei einigen unserer Patienten.5
Bariumschluck zeigt typischerweise das „Vogelschnabel“-Zeichen in Verbindung mit Aperistaltik und schlechter Kontrastmittelentleerung.1 Eine obere Endoskopie ist bei Kindern nicht routinemäßig indiziert, insbesondere wenn die klinische Präsentation offensichtlich ist.3 Tatsächlich wurden bei einigen unserer Patienten eine obere Endoskopie und bildgebende Untersuchungen als Teil der diagnostischen Abklärung durchgeführt, bevor die HREM durchgeführt wurde.
Die Einführung der HREM hat die Charakterisierung der Ösophagusmotorik verbessert.6 Obwohl klinische und radiologische Befunde auf eine EA hindeuten können, gilt die HREM als Goldstandard für die Diagnose und weitere Klassifizierung.7
Nach der Chicago-Klassifikation v3.0 (CC) kann die EA anhand der Druckmuster in drei verschiedene Subtypen unterteilt werden. Typ I EA (klassisch) weist eine zu 100 % fehlgeschlagene Peristaltik auf; Typ II (mit Ösophaguskompression) weist Panpressurisationen bei mindestens 20 % der Schlucke auf; und Typ III (spastisch) weist vorzeitige Kontraktionen bei mindestens 20 % der Schlucke auf7, 8 (Tabelle 2).
Tabelle 2. Auf der Chicagoer Klassifikation basierende HREM-Subtypen der Achalasie.
Typ II EA ist der häufigste Subtyp und derjenige mit dem günstigsten Ansprechen auf die Behandlung, gefolgt von Typ I.9, 10 Auf der anderen Seite ist Typ III EA der am wenigsten verbreitete Subtyp und derjenige mit dem schlechtesten Ansprechen auf die Behandlung. In der vorliegenden Studie fanden wir 4 Patienten mit EA des Typs II, 1 Patient mit EA des Typs I und 1 Jugendlicher mit EA des Typs III, was mit anderen Fallserien pädiatrischer Patienten mit EA übereinstimmt.11
HREM ist in der erwachsenen Bevölkerung weit verbreitet, und einige Studien bei Kindern deuten darauf hin, dass Ösophagusmotilitätsstörungen anhand der Chicago V3.0-Klassifikation klassifiziert werden können.10 Die HREM in der Pädiatrie hat einige Einschränkungen, da einige Autoren festgestellt haben, dass bei Kindern die Länge der Speiseröhre einige Messwerte beeinflussen könnte.11 Dennoch sollte die HREM als notwendige Untersuchung bei der Beurteilung von Kindern mit Dysphagie, Erbrechen oder charakteristischen Symptomen von Ösophagusmotilitätsstörungen in Betracht gezogen werden.
Schlussfolgerungen
Die HREM ist nützlich für die Diagnose und Klassifizierung von EA bei Kindern. Obwohl es sich um ein invasives Verfahren handelt, ist das Risiko von Komplikationen gering; daher sollte es bei Kindern durchgeführt werden, die Symptome aufweisen, die auf eine EA hindeuten. Diese Patienten sollten an spezialisierte Zentren überwiesen werden, um eine rasche Diagnose zu stellen, eine Behandlung einzuleiten und die Lebensqualität zu verbessern.
Finanzielle Unterstützung. Nicht erhalten.
- Franklin AL, Petrosyan M, Kane TD. Childhood achalasia: A comprehensive review of disease, diagnosis and therapeutic management. World J Gastrointest Endosc 2014; 6 (4): 105-111.
- Lasso CE, Garrido JI, Gómez OD, Castillo AL, Granero R, Paredes RM. La acalasia en la infancia y la adolescencia un reto terapéutico. Cir Pediatr 2014; 27: 6-10.
- Van Lennep M, van Wijk MP, Omari TIM, Benninga MA, Singendonk MMJ. Klinisches Management der pädiatrischen Achalasie. Expert Rev Gastroenterol Hepatol 2018; 12 (4): 391-404.
- Pastor AC, Mills J, Marcon MA, Himidan S, Kim PC. A single centre 26-year experience with treatment of esophageal achalasia: is there an optimal method? J Pediatr Surg 2009; 44 (7): 1349-1354.
- Eckardt VF, Köhne U, Junginger T, Westermeier T. Risk factors for diagnostic delay in achalasia. Dig Dis Sci. 1997; 42 (3): 580-585.
- Kessing BF, Smout AJ, Bredenoord AJ. Klinische Anwendungen der ösophagealen Impedanzüberwachung und hochauflösenden Manometrie. Curr Gastroenterol Rep 2012; 14 (3): 197-205.
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE. The Chicago Classification of esophageal motility disorders, v3.0. Neurogastroenterol Motil 2015; 27 (2): 160-174.
- Flández J, Monrroy H, Morales E, Cisternas D. Clasificación de Chicago para trastornos de la motilidad esofágica versión 3.0. Gastroenterol latinoam 2016; 27 (1): 51-61.
- González-Rodríguez R, Ortiz-Olvera NX, González Martínez M, Flores-Calderón J. Achalasia in Pediatric Population: Einsatz der hochauflösenden Manometrie bei Kindern, Achalasie in der pädiatrischen Bevölkerung. J Gastrointest Dig Syst 5: 286.
- Edeani F, Malik A, Kaul A. Characterization of Esophageal Motility Disorders in Children Presenting With Dysphagia Using High-Resolution Manometry. Curr Gastroenterol Rep 2017; 19 (3): 13.
- Singendonk MMJ, Ferris LF, McCall L, Seiboth G, Lowe K, Moore D, Hammond P, Couper R, Abu-Assi R, Cock C, Benninga MA, van Wijk MP, Omari T. High-resolution esophageal manometry in pediatrics: Einfluss der Ösophaguslänge auf diagnostische Maßnahmen. Neurogastroenterol Motil 2020; 32 (1): e13721.