Einführung
Das Fehlen von Läsionen auf einem einfachen Röntgenbild und einer Computertomographie bei einem Patienten mit einem neurologischen Defizit rückenmarksbedingten Ursprungs wird als SCIWORA (spinal cord injury without radiographic abnormality) bezeichnet.1-3
Das Konzept wurde von Pang und Wilberger 19822 eingeführt und war zunächst für pädiatrische Fälle und hier für den Halswirbelbereich gedacht. Bei Kindern kann die größere Elastizität und Beweglichkeit der zervikalen Rachis zusammen mit der Größe und dem Gewicht des Kopfes zu einer Schädigung des zervikalen Rückenmarks führen, ohne dass es zu Frakturen oder Dislokationen kommt.
Die Identifizierung von Symptomen dieser Art in der erwachsenen Bevölkerung hat zu dem Akronym SCIWORET (spinal cord injury without radiologic evidence of trauma) für Erwachsene geführt, da viele Erwachsene spondylotische Veränderungen haben und somit radiologische Anomalien aufweisen würden und nicht in SCIWORA eingeschlossen wären.4
Das Aufkommen der Magnetresonanztomographie (MRT) hat es möglich gemacht, Rückenmarksläsionen bei Patienten mit einfachen Röntgenbildern und normalen CT-Scans nachzuweisen. Bei der überwiegenden Mehrheit (90 %) der SCIWORA-Fälle handelt es sich um Patienten mit Rückenmarksverletzungen, bei denen beide Untersuchungen (Röntgen und CT) negativ sind, die MRT-Untersuchung jedoch pathologisch ist. In den verbleibenden Fällen von SCIWORA, etwa 10 %,5 gibt es symptomatische Rückenmarksläsionen mit normalem MRT6, d. h. es handelt sich um normale Patienten mit Rückenmarksverletzungen, bei denen Röntgen, CT und MRT normal sind.
Es spricht also viel dafür, die Terminologie umzustrukturieren und von SCIWORA in Fällen zu sprechen, in denen im MRT eine Nervenschädigung festgestellt wird, die anderen Untersuchungen aber normal sind.7 Wenn in einem Fall mit klinischer Rückenmarksschädigung alle bildgebenden Tests, einschließlich der MRT, normal sind, würden wir von SCIWNA oder „Rückenmarksverletzung ohne Neuroimaging-Anomalie „8 sprechen (Tabelle 1).
Vorstellungen mit Symptomatik und normalem Neuroimaging.
| Akronym | Text | Bedeutung |
|---|---|---|
| SCIWORA | Rückenmarksverletzungen ohne radiologische Auffälligkeiten | Ein MRT zeigt eine Rückenmarksschädigung, mit normalen Röntgen- und CT-Aufnahmen. |
| SCIWNA | Rückenmarksverletzung ohne bildgebende Anomalien | Röntgenbilder, CT und MRT normal, aber klinische Rückenmarksschädigung |
| SCIWORET | Rückenmarksverletzung ohne radiologische Anzeichen eines Traumas | Zulässig sind pathologische Daten in Röntgenbildern, CT- und MRT-Scans, aber nicht im Zusammenhang mit einer Verletzung |
Die Grundlage all dieser Präsentationen ist die Disassoziation zwischen den klinischen Symptomen (Symptome oder Anzeichen einer neurologischen Beeinträchtigung) und der Radiologie (normales Röntgen, CT, MRT). Abgesehen von dem klinischen Interesse, das dies haben kann, können die Auswirkungen aus medizinisch-rechtlicher Sicht erheblich sein. So legt das spanische Gesetz 35/20159 fest, dass eine Wirbelsäulenverletzung, bei der die Symptome auf Schmerzen beruhen und die ergänzenden Untersuchungen normal sind, als leichte Wirbelsäulenverletzung anzusehen ist. Verletzungen dieser Art führen nur ausnahmsweise zu Folgeerscheinungen, die zudem geringfügig sind. Darüber hinaus müssen sie nur als vorübergehende Verletzungen entschädigt werden. Folglich besteht die Gefahr, dass bestimmte SCIWORA oder SCIWNA fälschlicherweise als geringfügige Wirbelsäulenverletzungen angesehen werden, insbesondere wenn die Symptome oder die klinischen Untersuchungsdaten (die das Gesetz nicht berücksichtigt) nicht sorgfältig analysiert werden.
Diese Studie versucht, das Thema zu überprüfen und eine Anleitung für die richtige Diagnose und Bewertung solcher Fälle zu geben.
Die Literatur wurde zusammen mit den Erfahrungen unseres Zentrums in solchen Fällen überprüft.
Wir führen eine kritische Überprüfung der veröffentlichten Arbeiten durch, um die aktuellen Konzepte zu Verletzungen dieser Art zu ermitteln. Es werden die wichtigsten medizinisch-rechtlichen Fragen besprochen, insbesondere diejenigen, die sich nach dem Inkrafttreten des Gesetzes 35/2015 ergeben.
DiskussionAetiopathogenese
Pangs ursprüngliche Beschreibung nennt 4 ursächliche Mechanismen für diese Symptome: Flexion, Hyperextension, Längsdistraktion und Ischämie.2 Man geht davon aus, dass die Reaktion hauptsächlich auf eine Hyperextension der Rachis zurückzuführen ist und dementsprechend normalerweise bei Verkehrsunfällen oder direkten kraniofazialen Traumata auftritt.7
Bei Erwachsenen ist ein gemeinsames Merkmal das Vorliegen einer zervikalen Spondylose. In solchen Fällen kann das Vorhandensein von hinteren diskoarthritischen Stäben sowie die Redundanz der Bänder aufgrund der Teleskopierung zu intramedullären Schäden führen, selbst nach einer leichten Hyperextension.10
Schneider et al.11 beschrieben ein Zentralbandsyndrom bei Patienten mit engem Kanal, die ein Trauma aufgrund einer Hyperextension erlitten hatten. Typisch ist ein größeres neurologisches Defizit in den oberen Gliedmaßen im Vergleich zu den unteren.
Eine Reihe von Autoren weist auf eine andere ätiologische Möglichkeit hin, nämlich die Traktion des Rückenmarks von den distalsten Wurzeln oder Nerven, wie dem Ischias- oder Thoraxnerven, bei Flexions-Extensionsmechanismen der Rachis.12,13 Diese Ursache ist interessant, da ein Marker für die radikuläre Dehnung, wenn die Wurzel von ihrem Ansatzpunkt abgelöst wird (was als Avulsion bezeichnet wird), Arachnoidalzysten im radikulären Ursprung sind. Diese Zysten sind im MRT leicht zu erkennen. Klinisch führt die Abtrennung manchmal zu kleinen Subarachnoidalblutungen, die zu spinalen oder radikulären Schmerzen und einem meningealen Syndrom (Kopfschmerzen, Nackenschmerzen und Nackensteifigkeit) führen.
Andere mögliche Ursachen sind vaskulär, wie z. B. eine arterielle Dissektion, die die Bewässerung des Rückenmarks beeinträchtigen würde. Wir haben einen Fall ausgewertet, bei dem eine posttraumatische lumbal-gluteale arteriovenöse Fistel eine venöse Verstopfung des epiduralen Venensystems bedingte, mit ischämischen Foix-Alajouanin-Myelopathien auf D8-Ebene aufgrund der venösen Stauung.
Klinische Symptome
Patienten mit SCIWORA weisen ein breites Spektrum an klinischen Manifestationen auf, das von leichten, vorübergehenden Symptomen oder Defiziten (z. B. Parästhesien) bis hin zu Tetraparese oder Tetraplegie reicht. Bei einigen Patienten treten die Symptome nur zum Zeitpunkt des Traumas auf, während bei anderen die neurologischen Defizite erst einige Tage später sichtbar werden.1 Ein Element von größter Bedeutung ist, dass großflächige Traumata nicht spezifiziert werden, da es, insbesondere bei Erwachsenen, Kofaktoren (Mitursachen) geben kann, die die Schädigung des Rückenmarks begründen. Zum Beispiel eine zervikale Arthrose oder eine Kanalstenose (Abb. 1). Dies verstößt häufig gegen das rechtsmedizinische Kriterium der Verhältnismäßigkeit. Ein weiteres Merkmal ist, dass diese Patienten nicht immer neurologische Symptome aufweisen, oder diese können subtil sein oder nicht fachkundig beurteilt werden. Folglich können sie fälschlicherweise als leichte Verletzungen der Halswirbelsäule (gemäß Gesetz 35/2015) angesehen werden.
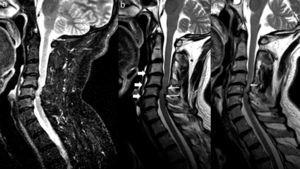
MRT der zervikalen Säule mit STIR-Sequenzen (a) und T2 (b und c) in sagittalen Ebenen. Man erkennt eine Inversion der zervikalen Lordose mit fortgeschrittenen degenerativen disco-vertebralen Veränderungen in C3 bis C7 (dicke Pfeile in b) und eine signifikante Verengung des zentralen Kanals in Höhe von C4 und C5 (Pfeile in b). In der STIR-Sequenz ist selbst im Weichteilgewebe kein Knochenmarködem zu erkennen, was auf eine akute Läsion hindeuten könnte (a). In der T2-Sequenz ist jedoch ein Hypersignal im Rückenmark auf Höhe von C4-C5 zu erkennen (Pfeil in c), was auf ein Rückenmarksödem hinweist (Kulkarni-Muster II). Klinisch: vorherige Normalität. Okzipitale Schmerzen und Parästhesien in allen 4 Gliedmaßen nach abrupten Hyperextensionsmechanismen. Bei der Untersuchung: spastische Tetraparese und Gangataxie.
Diagnose
Das geeignetste diagnostische Instrument für diese Fälle ist die MRT. Es muss Sequenzen umfassen wie: Spin-Echo-T1 (T1 SE), Gradienten-Echo-T2 (T2-gewichtetes GRE) und STIR (Kurzzeit-T1-Inversionserholung).1
Ein wichtiges Problem ist, dass häufig nicht die geeigneten Sequenzen durchgeführt werden. Diesbezüglich wurde berichtet, dass die STIR-Sequenz für das Screening traumatischer Läsionen in der Rachis am besten geeignet ist, da sie das Fett sättigt und das Signal in Geweben mit langen T2-Relaxationszeiten verstärkt, was die Empfindlichkeit bei der Erkennung von Knochenmark und Weichteilödemen erhöht. So sehr, dass es aufgrund seiner Leuchtkraft, bei der Läsionen wie Glühbirnen erscheinen, als „forensisches Sentinel-Zeichen „14 bezeichnet wurde (Abb. 2). Zahlreiche Studien verweisen auf die Nützlichkeit dieser Sequenz als Screening-Methode bei kleineren Verletzungen15-17 und betonen ihren Wert für die Erkennung von Läsionen in Bändern, die sonst unbemerkt bleiben würden18. Folglich könnte man sagen, dass eine frühe MRT-Untersuchung ohne diese Sequenz für forensische Zwecke nichts weniger als ungültig wäre, da akute Läsionen in Weichteilen und Bändern unbemerkt bleiben können.

MRT der dorsalen Säule mit STIR-Sagittalsequenzen (a), Dixon T2FS (b) und T2 (c). Im Dornfortsatz von D5 (Pfeil in a) und in den Pedikeln von D5 und D6 (Pfeile in b) ist ein Knochenmarködem zu beobachten, ohne dass Frakturlinien erkennbar sind. Eine zentrale Vorwölbung der Bandscheibe D5-D6 ist zu sehen (Pfeil in c).
Eine weitere MRT-Technik, die – in diesem Fall zum Nachweis von Rückenmarksläsionen – nützlich sein kann, ist die Spektroskopie. Sie wurde bei Patienten mit spondylotischen Myelopathien19 und chronischer Halswirbelsäulenzerrung vorgeschlagen.20 Trotz der geringen Fallzahlen hat sich gezeigt, dass sie in der Lage ist, Rückenmarksläsionen aufzudecken, die in der konventionellen MRT unbemerkt bleiben.
Auch andere Methoden zeigen Möglichkeiten auf, Arbeitsunfähigkeit bei spondylotischen Myelopathien und MRT-Befunde in Beziehung zu setzen.21 Die Nützlichkeit von Sequenzen wie der Diffusion (diffusionsgewichtete Bildgebung) wurde beschrieben, wobei die Tatsache hervorgehoben wurde, dass die DWI bei Patienten mit normalem MRT traumatische Läsionen im Weichgewebe aufzeigen kann.22
Magnetresonanztransfer (MRT) scheint die Integrität der weißen Substanz zu charakterisieren, was zur Erstellung einer Prognose beitragen kann.23 Es wurde angedeutet, dass dies bei zervikalen Belastungen von Nutzen sein kann, um Läsionen des Rückenmarks zu identifizieren, die sonst unbemerkt bleiben würden.24 Diese Systeme (DWI und MRT) sind jedoch noch nicht vollständig validiert und können zu falsch-positiven Ergebnissen führen.25
Die umfassendste Klassifizierung für Rückenmarksverletzungen in der MRT ist die von Kulkarni et al.26: Muster I (Hämorrhagie), ausgedehnter zentraler Bereich mit Hypointensität, umgeben von einem feinen Rand mit Hyperintensität in T2-Sequenzen. Muster II (Ödem): Bereich mit Hyperintensität in T2. Muster III (Rückenmarkskontusion), dünner zentraler Bereich mit Hypointensität, umgeben von einem dicken Rand mit Hyperintensität in T2-Sequenzen. Bei Verletzungen der Halswirbelsäule wird die Verwendung dieser Terminologie empfohlen, da sie die Klärung von Fragen von medizinisch-rechtlichem und medizinischem Interesse ermöglicht, wie z. B. die Daten oder das Ausmaß der Verletzung. In den Berichten über diese Fälle ist diese Klassifizierung nicht immer enthalten.
Es ist auch möglich, dass die erste MRT-Untersuchung normal oder unspezifisch ist und bei einer Kontrolluntersuchung einige Zeit später Anzeichen einer Rückenmarksschädigung gefunden werden.27 Dies korreliert direkt mit dem chronologischen medizinisch-juristischen Kriterium, aufgrund dessen die durch das Gesetz 35/2015 festgelegte Grenze für Verletzungen der Halswirbelsäule (72h) mit Vorsicht zu genießen ist.
Gelegentlich kann die MRT der betroffenen Region normal sein, aber es können entfernte Läsionen in der Rachis vorhanden sein, die als Marker für den Verletzungsmechanismus dienen (Abb. 3). Sind diese Regionen nicht im MRT enthalten, kann dies normal sein. Daher ist es ratsam, einen ausgedehnten Bereich der Rachis, von dem angenommen wird, dass er betroffen ist, oder manchmal mehr als eine Region in die Untersuchung einzubeziehen, da es auch das Problem nicht zusammenhängender Läsionen gibt.28
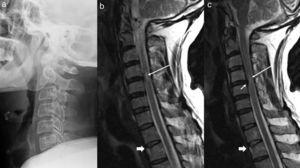
Laterales Röntgenbild der Halswirbelsäule (a) und MRT der Halswirbelsäule mit gewichteten Sagittalsequenzen in T1 (b) und T2 (c). Auf dem seitlichen Röntgenbild ist lediglich eine Aufrichtung der Lordose zu erkennen. Die MRT-Bilder zeigen eine Unregelmäßigkeit und Signalveränderung der oberen D2-Bandscheibe, die auf eine Kompressionsfraktur schließen lassen (dicke Pfeile in b und c). Auf der Ebene C4-C5 ist eine kleine zentrale Vorwölbung zu beobachten (Pfeil in c), die mit einer leichten Verengung des Kanals und einem Bereich mit Rückenmarksödem einhergeht (lange Pfeile in b und c).
Gelegentlich liefert die gemeinsame Analyse mehrerer Untersuchungen Informationen zur Diagnose. So kann beispielsweise die CT Aufschluss über den vorherigen Zustand und die MRT über diesen und die akuten Folgen geben (Abb. 4).
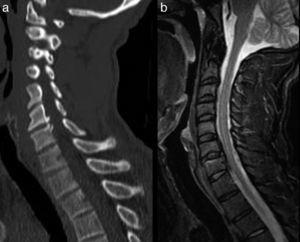
Sagittale Rekonstruktion der zervikalen CT (a) und STIR-Sequenz der MRT (b) in sagittalen Ebenen. Der Patient wies eine anfängliche Tetraparese auf, von der er sich innerhalb weniger Stunden erholte. Das Bild zeigt einen hinteren Osteophyten C6-C7 (a) sowie eine Hypertrophie des hinteren Längsbandes auf derselben Höhe. Dieser Vorzustand könnte wahrscheinlich einen Rückenmarkschock verursacht haben.
Wenn die bildgebenden Tests normal sind, sind die körperliche Untersuchung und die evozierten Potenziale die beste Möglichkeit, sich auf die Rückenmarksverletzung zu konzentrieren.29 Wie wir noch sehen werden, können sie jedoch falsch-positive und negative Ergebnisse liefern.
Medizinisch-rechtliche Fragen
Wir werden uns nun auf die Frage der Schadensbeurteilung im Lichte der aktuellen spanischen Gesetzgebung konzentrieren.
Artikel 135 des Gesetzes 35/2015 legt fest, dass leichte Halswirbelsäulenverletzungen (MCI) „auf der Grundlage der Äußerung des Vorhandenseins von Schmerzen beim Verletzten diagnostiziert werden. Sie können nicht durch ergänzende medizinische Tests überprüft werden“.
Diese Formulierung kann in Bezug auf die hier analysierten Symptome Probleme verursachen. Einerseits empfinden viele dieser Patienten keine Schmerzen, da es sich um neurologische Symptome handelt, die sich nur geringfügig äußern können (Parästhesien, Schwäche der Gliedmaßen, Veränderungen der Sensibilität, des Gangs, Schwindel usw.). Die Formulierung scheint deutlich zu machen, dass es sich bei anderen Symptomen als Schmerzen nicht mehr um eine leichte Verletzung handelt, weshalb in solchen Fällen das Fehlen von Schmerzen nicht als Ausschlusskriterium für eine Halswirbelsäulenverletzung im Allgemeinen, sondern nur für eine leichte Halswirbelsäulenverletzung gewertet werden darf. Mit anderen Worten: Alle Fälle mit nicht schmerzhaften Symptomen (oder Anzeichen) werden in die Gruppe der anderen Rückenmarksverletzungen als MCI aufgenommen. Dies eröffnet die Möglichkeit, dass diese Fälle nicht nur als vorübergehende Verletzungen entschädigt werden, sondern auch ein breiteres Spektrum von Folgeerscheinungen (die für MCI im Gesetz stark eingeschränkt sind und außerdem einen ausführlichen Bericht erfordern, wenn sie berücksichtigt werden sollen).
Ein weiteres Problem ist die im Gesetz festgelegte Bedingung, dass eine MCI nicht durch ergänzende Tests nachgewiesen werden kann. Genauer gesagt, SCIWORA und SCIWNA, haben normale radiologische Tests und können daher in die Kategorie von MCI fallen, trotz des Vorhandenseins von neurologischen Schäden. Vor allem dann, wenn der Patient angibt, nur Schmerzen zu empfinden, und bei der Untersuchung keine neurologischen Auffälligkeiten festgestellt werden.
Ein spezifisches Problem könnte sich aus Standardsymptomen ergeben. In diesen Fällen kann das Neuroimaging deutlich pathologisch sein, aber es gibt möglicherweise keinen Hinweis auf einen traumatischen Ursprung für diese Abnormität. Dies ist sehr häufig. Man denke nur an Fälle mit Arthrose, starren Wirbelkörpern oder Kanalstenose. Da das Gesetz 35/2015 die Normalität der ergänzenden Tests vorschreibt, muss in diesen Fällen einerseits ein Gutachten über die Bedeutung dieser Befunde für die Verletzung erstellt werden. Einige dieser Befunde, auch wenn sie degenerativ sind, können eine Schlüsselrolle bei der Schädigung des Rückenmarks gespielt haben. Es ist bekannt, dass starre Massen schwere mechanische Auswirkungen auf die angrenzenden beweglichen Bandscheiben haben, die tendenziell zu einer Myelopathie auf diesen Ebenen führen. Neurologische Defizite sind bereits nach minimalen Verletzungen beschrieben worden.30,31
Das heißt, dass die Einstufung eines Falles als SCIWORET nicht ausschließt, dass es keine traumatischen Auswirkungen auf das Rückenmark gibt, die beispielsweise auf einen früheren Zustand zurückzuführen sind. In diesen Fällen ist eine sehr detaillierte Analyse der Kausalität und der Ko-Kausalität erforderlich, zusammen mit einem präzisen Verständnis der Bedeutung der radiologischen Begriffe, die in den Neuroimaging-Berichten auftauchen können.
Daher müssen wir uns der Existenz dieser Präsentationen bewusst sein und die neurologische klinische Untersuchung genau abstimmen. Dies erfordert eine Schulung derjenigen, die diese Patienten behandeln oder beurteilen. Die neurologische Untersuchung ist schwierig und erfordert Erfahrung. Das Auftreten „weicher Anzeichen“ bei der Untersuchung (z. B. ein verborgenes Pyramidalsyndrom, eine Hypopallästhesie, ein Nystagmus, eine Wirbelsäulengangstörung, eine Hängeanästhesie usw.) erfordert mitunter Erfahrung bei der Untersuchung und Behandlung neurologischer Patienten. Dies ist in der Notaufnahme oder in der Abteilung für die Beurteilung von Körperverletzungen nicht immer gegeben.
Andererseits muss die MRT angemessen beurteilt werden, da, wie wir bereits gesehen haben, eine Schädigung des Rückenmarks nur in bestimmten Sequenzen sichtbar ist. Es muss sichergestellt werden, dass die MRT-Untersuchung Sequenzen mit Fettsättigung, wie z.B. STIR, umfasst, bevor eine mögliche neurologische Schädigung ausgeschlossen wird.
Artikel 155 selbst legt fest, dass leichte Verletzungen der Halswirbelsäule als vorübergehende Verletzungen entschädigt werden, sofern die Art der schädigenden Handlung gemäß den folgenden allgemeinen Kausalitätskriterien zu der Schädigung führen kann:
- –
Chronologisch, d.h. das Auftreten der Symptomatik innerhalb eines medizinisch erklärbaren Zeitraums. Insbesondere ist es für die Zwecke dieses Kriteriums von Bedeutung, dass die Symptome innerhalb von 72 Stunden nach dem Unfall auftreten oder dass der Geschädigte innerhalb dieses Zeitraums medizinisch versorgt wird.
- –
Intensität, die darin besteht, dass die erlittene Verletzung und der Mechanismus, durch den sie zustande gekommen ist, übereinstimmen, wobei die Intensität des Unfalls und alle anderen Variablen, die die Wahrscheinlichkeit ihres Vorhandenseins beeinflussen können, zu berücksichtigen sind.
Diese Formulierung bringt zwei zusätzliche Probleme mit sich. Einerseits ist bekannt, dass bei SCIWORA das Auftreten von Symptomen verzögert sein kann, von einigen Minuten bis zu 48 Stunden bei etwa 50% der Patienten. Es wurden aber auch symptomfreie Intervalle von bis zu 7 Tagen berichtet.32
Diese symptomfreie Periode wurde mit wiederholten Rückenmarksverletzungen gegen instabile Wirbel in Verbindung gebracht,1 obwohl sie auch andere Ursachen haben kann, wie z.B. vaskuläre (Dissektionen, sekundäre ischämische Veränderungen usw.).
Dieses zeitliche Kriterium muss daher mit äußerster Vorsicht behandelt werden. Selbst die Grenze von 72 Stunden, die das Gesetz 35/2015 für die Betrachtung einer Ursache-Wirkungs-Beziehung festlegt, kann fragwürdig sein.
Die Möglichkeit, neurologische Schäden bei einem SCIWORA mittels evozierter Potenziale zu erkennen, wurde als beste Option vorgeschlagen. Allerdings ist diese Technik nicht frei von falsch-negativen Ergebnissen. In einer umfangreichen Serie der intraoperativen Überwachung von Wirbelsäulenoperationen wurden Raten von 0,36 % (45 Fälle) für Patienten berichtet, bei denen die neurologische Schädigung nicht durch die evozierten Potenziale nachgewiesen wurde.33 Falsch-negative Ergebnisse mit transkranieller Magnetstimulation wurden ebenfalls veröffentlicht.34 Bei der kontinuierlichen Überwachung während chirurgischer Eingriffe lag die Sensitivität bei 89 %,35 aber die Sensitivität für einen isolierten (nicht kontinuierlichen) Test könnte sogar noch niedriger sein.
Es sollte auch darauf hingewiesen werden, dass die Modalität des Potenzials zu falsch-negativen Ergebnissen führen kann. Wenn also nur das motorische Potenzial untersucht wird, werden die motorischen Bahnen getestet, die im anterolateralen Teil des Rückenmarks liegen. Die somatosensorisch evozierten Potenziale hingegen untersuchen die Rückenmarksbahnen, die sich hauptsächlich im hinteren Bereich befinden. Auf diese Weise kann eine dieser Modalitäten negativ sein, und wenn die andere nicht durchgeführt wird, ist es nicht möglich, die Entschädigung des Rückenmarks als Ganzes zu gewährleisten.
Schlussfolgerungen
Im Gesundheitswesen, aber vor allem in der Rechtsmedizin, muss bei der Beurteilung von Halswirbelsäulenverletzungen äußerste Sorgfalt walten, insbesondere bei symptomatischen Patienten, die entweder mit Schmerzen oder anderen Symptomen auftreten.
Die Punkte des Gesetzes 35/2015 in Bezug auf Halswirbelsäulenverletzungen müssen flexibel ausgelegt werden, da es sonst zu schwerwiegenden Fehlern bei der Beurteilung des Schadens in diesen Fällen kommen kann. Insbesondere das Vorhandensein von Präsentationen wie SCIWORA, SCIWORET und SCIWNA impliziert, dass die Normalität von Neuroimaging-Tests die Möglichkeit einer Rückenmarksschädigung nicht ausschließt.
Auch diese Präsentationen stellen die Kriterien der Verhältnismäßigkeit und Chronologie in Frage, die das Gesetz 35/2015 als Voraussetzung für die Beurteilung einer Rückenmarksverletzung fordert, wobei beide Kausalitätskriterien flexibel interpretiert und an den jeweiligen Fall angepasst werden müssen.
In diesen Fällen können neurophysiologische Tests, insbesondere evozierte Potenziale, zu falsch negativen Ergebnissen führen, weshalb sie umfassend durchgeführt und mit Vorsicht interpretiert werden müssen. Die Normalität der Tests schließt das Vorhandensein einer Rückenmarksschädigung nach einer Rückenmarksverletzung, auch wenn sie von geringer Energie ist, nicht aus.
In diesen Fällen scheint eine angemessene und ausführliche Anamnese – einschließlich der Untersuchung von Symptomen oder Zeichen eines früheren Zustands sowie eine fachkundige und ausführliche neurologische Untersuchung – die beste Möglichkeit zu sein, eine Rückenmarksschädigung zu erkennen, die Untersuchungen zu leiten und, kurz gesagt, einen Patienten mit einer Halswirbelsäulenverletzung richtig zu beurteilen.
Wieder einmal, und trotz der Tatsache, dass das Gesetz 35/2015 es zu übersehen scheint, indem es die gesamte Beweislast auf ergänzende Tests legt, erweist sich das Axiom, dass „in der Medizin die klinischen Symptome an erster Stelle stehen“, als das Element von größtem Wert in diesen Fällen.
Interessenkonflikte
Die Autoren erklären, dass sie keine Interessenkonflikte haben.