- tweet
- Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
- Resumen
- Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
- Resumen
- Serie de casos
- Discusión
- Conclusiones
Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
Departamento de Gastroenterología Pediátrica y Nutrición, Instituto Nacional de Pediatría. Ciudad de México, México.
Acta Gastroenterol Latinoam 2020;50(1):57-61
Recibido: 23/05/2018 / Aprobado: 18/06/2018 / Publicado en www.actagastro.org el 23/03/2020

Resumen
La acalasia esofágica es un trastorno motor primario que se presenta con disfagia secundaria a la disfunción del cuerpo esofágico y a la obstrucción funcional del esfínter esofágico inferior. La manometría de alta resolución se considera el patrón de oro para el diagnóstico de la acalasia y, según la clasificación de Chicago v3.0, se puede dividir en tres subtipos diferentes en función de los patrones de presurización. Aquí presentamos la serie de casos de 6 pacientes pediátricos en los que se realizó una manometría de alta resolución para el diagnóstico y la clasificación de la acalasia esofágica.
Palabras clave. Disfagia, acalasia, manometría esofágica.
Manometría esofágica de alta resolución en el diagnóstico y clasificación de acalasia en niños
Resumen
La acalasia esofágica es un trastorno motor primario que se presenta con disfagia secundaria a la disfunción del cuerpo del esófago y a la obstrucción funcional del esfínter esofágico inferior. La manometría de alta resolución se considera el estándar de oro para el diagnóstico de acalasia, y según la clasificación de Chicago V3.0 puede dividirse en tres subtipos diferenciados por los patrones de presurización. Presentamos una serie de casos de 6 pacientes pediátricos en quienes se realizó manometría esofágica de alta resolución para el diagnóstico y clasificación de acalasia.
Palabras claves. Disfagia, acalasia, manometría esofágica.
Abbreviations
HREM: High-resolution esophageal manometry.
EA: Esophageal achalasia.
GERD: Gastroesophageal reflux disease.
LES: Lower esophageal sphincter.
Esophageal Achalasia (EA) is a primary motor disorder of the esophagus, characterized by the progressive decrease of peristalsis and lack of relaxation of the Lower Esophageal Sphincter (LES). La EA en pediatría es infrecuente, con una incidencia anual de 0,18 casos por cada 100.000 niños.1
La presentación clínica es diversa e incluye vómitos, disfagia progresiva a líquidos, atrapamiento y pérdida de peso.1, 2 La exploración diagnóstica incluye estudios de imagen contrastados, endoscopia digestiva alta y manometría esofágica de alta resolución (HREM), siendo esta última la que permite clasificar los diferentes subtipos de EA en función del patrón de presurización y se considera el patrón de oro.3
En esta serie de casos, se incluyeron pacientes pediátricos que fueron remitidos a la Unidad de Fisiología y Motilidad Gastroenterológica del Instituto Nacional de Pediatría para la evaluación de síntomas sugestivos de EA. También se incluyeron pacientes ya diagnosticados de EA, pero en los que no se había establecido la clasificación. Todos los pacientes consintieron la realización del HREM. Se utilizó el software y el equipo Sandhill Scientific ZVU 2.1 (Highlands Ranch, CO).
Describimos las características clínicas y manométricas de los 6 pacientes diagnosticados de EA según la clasificación Chicago 3.0.
Serie de casos
Los hallazgos manométricos se describen en la Tabla 1.
Tabla 1. Hallazgos manométricos en pacientes pediátricos con acalasia.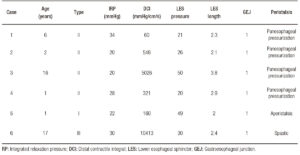
Caso 1
Varón de 6 años con desnutrición crónica (Índice de Masa Corporal : 12,37, Desviación Estándar : +/- 3,91). Presentaba vómitos, atrapamiento y disfagia progresiva a los líquidos. Se le realizó un trago de bario, que reveló estenosis esofágica en la unión esofagogástrica, y mostró el signo del «pico de pájaro». La endoscopia superior mostró dilatación esofágica en su totalidad, así como un esfínter central y puntiforme. La HREM fue consistente con una EA de tipo II (Figura 1). El paciente fue sometido a miotomía de Heller, pero la mejoría de los síntomas no fue satisfactoria, por lo que fue tratado con toxina botulínica (100 UI) mostrando una buena respuesta.
Figura 1. Gráfico de HREM que muestra la panpresurización esofágica y la relajación incompleta del EEI.
Caso 2
Mujer de 2 años y 4 meses con desnutrición crónica (IMC: 13,98, DE: +/- 2,35) y antecedentes de retraso global del neurodesarrollo. A los 2 meses de edad, comenzó a presentar vómitos y disquecia, así como múltiples episodios de neumonía. Se le diagnosticó enfermedad por reflujo gastroesofágico (ERGE) y recibió numerosos tratamientos médicos. La endoscopia superior mostró signos sugestivos de acalasia, y la HREM confirmó el diagnóstico de EA tipo II. Fue sometida a fundoplicación y miotomía de Heller.
Caso 3
Mujer de 16 años con peso y altura normales (IMC: 19,34, DE: +/- 0,33). Tenía una historia de disfagia progresiva, vómitos y regurgitación nocturna. La endoscopia superior mostró estenosis esofágica y el trago de bario mostró el signo del «pico de pájaro» (Figura 2). La HREM fue consistente con EA tipo II.
Figura 2. Trago de bario que muestra el estrechamiento del esófago distal (el signo del «pico de pájaro»).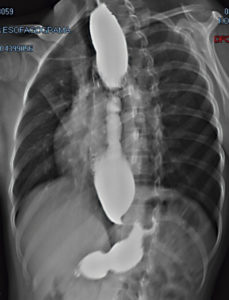
Caso 4
Un varón de 1 año de edad con desnutrición crónica (IMC: 13,30, DE: +/- 3,05). Nos fue remitido para realizar un HERM de seguimiento. A los 15 días de vida, presentó vómitos, irritabilidad y estreñimiento. Tras un exhaustivo estudio, a los 4 meses de edad se le diagnosticó EA y se le trató con dilataciones esofágicas, seguidas de miotomía de Heller. La HREM fue consistente con EA tipo II.
Caso 5
Una niña de 1 año y 9 meses con desnutrición crónica. Tenía una historia de vómitos, disfagia y poco aumento de peso. Se nos remitió para realizar una HREM, que fue compatible con una EA de tipo I. (Figura 3).
Figura 3. Gráfico de HREM que muestra aperstialsis esofágica y relajación incompleta del EEI.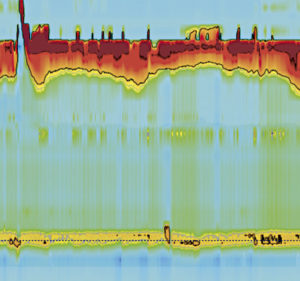
Caso 6
Una mujer de 18 años con desnutrición crónica. Tenía antecedentes de inmunodeficiencia común variable y enfermedades autoinmunes (vitíligo y tiroiditis autoinmune). A los 17 años comenzó a quejarse de dolor torácico y disfagia rápidamente progresiva; se realizó una HREM, que fue consistente con EA tipo III. (Figura 4).
Figura 4. Gráfico de HREM que muestra contracciones esofágicas espásticas y relajación incompleta del EEI.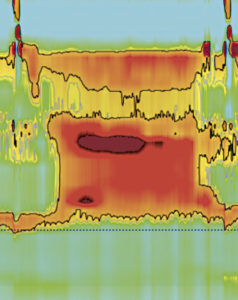
Discusión
La EA es un trastorno neurodegenerativo con una baja incidencia en la población pediátrica. Los síntomas más frecuentes en nuestros pacientes fueron los vómitos, la disfagia progresiva a los líquidos y la pérdida de peso, lo que concuerda con la literatura médica.4 Estos síntomas también pueden ser sugestivos de ERGE y pueden retrasar el diagnóstico, como en el caso de algunos de nuestros pacientes.5
La deglución de bario suele mostrar el signo del «pico de pájaro», junto con la aperistalsis y el mal vaciado de contraste.1 La endoscopia digestiva alta no está indicada de forma rutinaria en los niños, especialmente si la presentación clínica es evidente.3 De hecho, en algunos de nuestros pacientes se realizó una endoscopia superior y estudios de imagen como parte del trabajo diagnóstico antes de realizar la HREM.
La introducción de la HREM ha mejorado la caracterización de la función motora esofágica.6 Aunque los hallazgos clínicos y radiológicos pueden ser sugestivos de EA, la HREM se considera el patrón de oro para su diagnóstico y posterior clasificación.7
Según la clasificación de Chicago v3.0 (CC), la EA puede dividirse en tres subtipos diferentes en función de los patrones de presurización. La EA tipo I (clásica) presenta un 100% de peristaltismo fallido; el tipo II (con compresión esofágica) presenta panpresurizaciones en al menos el 20% de las degluciones; y el tipo III (espástica) presenta contracciones prematuras en al menos el 20% de las degluciones7, 8 (Tabla 2).
Tabla 2. Subtipos de acalasia basados en la Clasificación de Chicago HREM.
La EA tipo II es el subtipo más frecuente y el que presenta una respuesta más favorable al tratamiento, seguido del tipo I.9, 10 Por otro lado, la EA tipo III es el subtipo menos frecuente y el que presenta una peor respuesta al tratamiento. En el presente estudio, encontramos 4 pacientes con EA tipo II, 1 paciente con tipo I y 1 adolescente con tipo III, lo que concuerda con otras series de casos de pacientes pediátricos con EA.11
El HREM es ampliamente utilizado en la población adulta, y algunos estudios en niños sugieren que los trastornos de la motilidad esofágica pueden clasificarse utilizando la clasificación Chicago V3.0.10 La HREM en pediatría tiene algunas limitaciones, algunos autores han observado que en los niños la longitud del esófago podría influir en algunas métricas.11 Sin embargo, la HREM debe considerarse como un estudio necesario en la evaluación de los niños con disfagia, vómitos o síntomas característicos de los trastornos de la motilidad esofágica.
Conclusiones
La HREM es útil para el diagnóstico y la clasificación de la EA en los niños. Aunque es un procedimiento invasivo, el riesgo de complicaciones es bajo; por ello, debe realizarse en niños que presenten síntomas sugestivos de EA. Estos pacientes deben ser remitidos a centros especializados para realizar un rápido diagnóstico e iniciar el tratamiento, y mejorar la calidad de vida.
Apoyo financiero. No recibido.
- Franklin AL, Petrosyan M, Kane TD. Acalasia infantil: una revisión exhaustiva de la enfermedad, el diagnóstico y el manejo terapéutico. World J Gastrointest Endosc 2014; 6 (4): 105-111.
- Lasso CE, Garrido JI, Gómez OD, Castillo AL, Granero R, Paredes RM. La acalasia en la infancia y la adolescencia un reto terapéutico. Cir Pediatr 2014; 27: 6-10.
- Van Lennep M, van Wijk MP, Omari TIM, Benninga MA, Singendonk MMJ. Manejo clínico de la acalasia pediátrica. Expert Rev Gastroenterol Hepatol 2018; 12 (4): 391-404.
- Pastor AC, Mills J, Marcon MA, Himidan S, Kim PC. Una experiencia de 26 años en un solo centro con el tratamiento de la acalasia esofágica: ¿existe un método óptimo? J Pediatr Surg 2009; 44 (7): 1349-1354.
- Eckardt VF, Köhne U, Junginger T, Westermeier T. Risk factors for diagnostic delay in achalasia. Dig Dis Sci. 1997; 42 (3): 580-585.
- Kessing BF, Smout AJ, Bredenoord AJ. Aplicaciones clínicas de la monitorización de la impedancia esofágica y la manometría de alta resolución. Curr Gastroenterol Rep 2012; 14 (3): 197-205.
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE. La Clasificación de Chicago de los trastornos de la motilidad esofágica, v3.0. Neurogastroenterol Motil 2015; 27 (2): 160-174.
- Flández J, Monrroy H, Morales E, Cisternas D. Clasificación de Chicago para trastornos de la motilidad esofágica versión 3.0. Gastroenterol latinoam 2016; 27 (1): 51-61.
- González-Rodríguez R, Ortiz-Olvera NX, González Martínez M, Flores-Calderón J. Acalasia en población pediátrica: Uso de la manometría de alta resolución en niños, Acalasia en población pediátrica. J Gastrointest Dig Syst 5: 286.
- Edeani F, Malik A, Kaul A. Caracterización de los trastornos de la motilidad esofágica en niños que presentan disfagia mediante manometría de alta resolución. Curr Gastroenterol Rep 2017; 19 (3): 13.
- Singendonk MMJ, Ferris LF, McCall L, Seiboth G, Lowe K, Moore D, Hammond P, Couper R, Abu-Assi R, Cock C, Benninga MA, van Wijk MP, Omari T. Manometría esofágica de alta resolución en pediatría: Effect of esophageal length on diagnostic measures. Neurogastroenterol Motil 2020; 32 (1): e13721.