Keywords
Lymphangiome kystique abdominal ; Adultes ; Études d’imagerie diagnostique ; Histopathologie ; Résultat chirurgical
Introduction
Les lymphangiomes sont des tumeurs bénignes rares d’origine lymphatique. Ils sont préférentiellement localisés dans la tête et le cou (75%), et les aisselles (20%) chez les enfants . En revanche, les lymphangiomes de la cavité péritonéale sont extrêmement rares (5 %), notamment chez l’adulte. Dans l’abdomen, ils sont généralement de type kystique et se produisent dans le mésentère, puis dans l’épiploon, le mésocôlon et le rétropéritoine. L’étiologie n’est pas claire, mais on considère qu’elles sont principalement d’origine congénitale. Les présentations cliniques des lymphangiomes kystiques abdominaux (LCA) sont variables et non spécifiques et ne sont généralement pas utiles pour établir le diagnostic. L’échographie abdominale (US) et la tomodensitométrie (CT) sont nécessaires pour décrire le kyste et fournir des informations importantes concernant son emplacement, sa taille et l’atteinte des organes adjacents, mais elles ne sont pas suffisantes pour établir un diagnostic préopératoire précis des lymphangiomes. De plus, le diagnostic différentiel des lésions kystiques intra-abdominales est large et comprend, outre le lymphangiome kystique, d’autres lésions kystiques bénignes et malignes comme le pseudo-kyste pancréatique, le tératome kystique, le kyste ovarien, le kyste de duplication, le mésothéliome kystique, le mésenchymome malin, le sarcome indifférencié et la torsion annexielle. Tous ces éléments présentent une grande difficulté de diagnostic préopératoire du LCA. Cette étude a été faite pour rapporter les différentes présentations cliniques, les difficultés diagnostiques et les résultats chirurgicaux du lymphangiome kystique abdominal (LCA) chez les adultes.
Patients et méthodes
Les dossiers médicaux de treize patients adultes atteints de lymphangiome kystique abdominal (LCA) pris en charge au département de chirurgie de l’hôpital universitaire de Tanta durant la période allant de 1998 à 2013 (15 ans) ont été examinés pour l’âge, le sexe, les présentations cliniques, les études d’imagerie diagnostique, les interventions chirurgicales, les caractéristiques histopathologiques, le suivi et le résultat. Un scanner et une échographie abdominale ont été réalisés pour 12 patients, tandis que le kyste a été découvert accidentellement pendant une appendicectomie chez un patient. Tous les patients se sont avérés avoir un LCA après la chirurgie et l’examen histopathologique des spécimens excisés.
Résultats
Cette étude rétrospective a inclus treize patients (8 hommes et 5 femmes) avec un lymphangiome kystique abdominal. Leur âge variait entre 19 et 52 ans (moyenne de 38,3 ans). Les principales caractéristiques étaient les suivantes : une masse abdominale chez neuf patients, un élargissement abdominal marqué dû à un kyste énorme chez trois patients, des douleurs abdominales chez quatre patients, et le kyste a été découvert accidentellement pendant une appendicectomie laparoscopique pour une appendicite aiguë chez un patient. Les autres manifestations associées étaient la pâleur, l’anorexie, la fièvre et la constipation. La radiographie de l’abdomen a montré une lésion sans gaz occupant l’espace et déplaçant les boucles intestinales chez sept patients. Une échographie abdominopelvienne et un scanner de contraste ont été réalisés pour douze patients. L’échographie a montré une masse kystique hypoéchogène avec des septa fins, mais l’origine était obscure dans la plupart des cas, tandis que la TDM de contraste a révélé une masse kystique homogène uniloculaire ou multiloculaire avec des septa renforcés. Il définit également la taille de la masse, sa localisation anatomique et les organes adjacents impliqués (Figure 1). Le diagnostic préopératoire du LCA a été suspecté chez deux patients, mal diagnostiqué comme kyste ovarien et malignité annexielle chez deux patients et initialement diagnostiqué comme ascite par l’interniste chez un patient, au patient une paracentèse diagnostique a été faite avant la consultation chirurgicale.
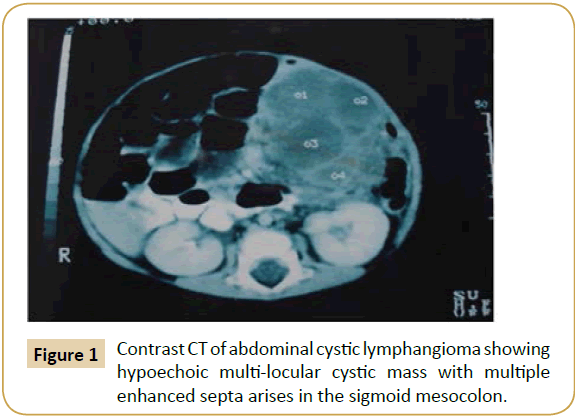
Figure 1 : Pustules coalescentes, papules érythémateuses et plaques sur la face latérale du tronc.
Lors de l’exploration, le kyste a été retrouvé survenant dans le mésentère de l’intestin grêle chez six patients (iléon n=4, jéjunum n=2) (Figure 2), la racine du mésentère (n=2), le grand épiploon (n=2), le mésocôlon transverse (n=1) (Figure 3), le mésocôlon sigmoïde (n=1) et le rétropéritoine (n=1). Un diagnostic provisoire peropératoire de LCA a été posé chez trois patients seulement. La taille des kystes était variable (tableau 1), et les liquides contenus allaient de 150 cc à 5 litres.
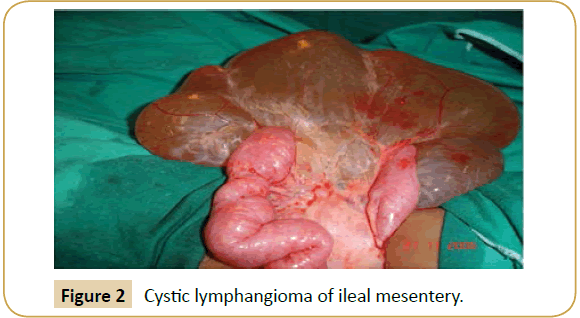
Figure 2 : lymphangiome kystique du mésentère iléal.
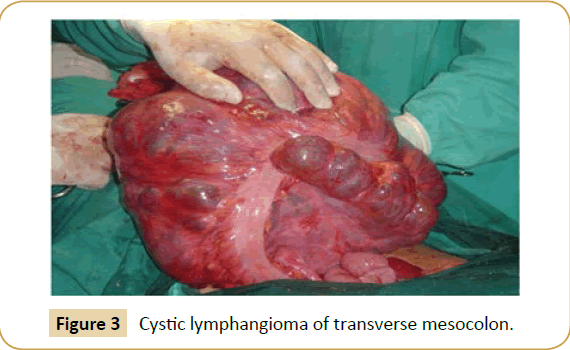
Figure 3 : Lymphangiome kystique du mésocôlon transverse.
| Cas n°. | Age (Y) | Sexe | Présentations cliniques | Etudes d’imagerie | Situation du kyste | Dimension du kyste | Chirurgie | Résultat | Remarques |
| 1 | 38 | F | Masse abdominale mobile | US, CT | Grand épiploon | 18 cm × 10 cm × 6 cm | Cystectomie | Vie & bien | Maladie diagnostiquée : kyste ovarien |
| 2 | 41 | M | Masse abdominale | AXR, US, CT | Mésentère jéjunal | 9 cm × 6 cm × 4 cm | Excision du kyste avec une partie de l’intestin | Vit & bien | |
| 3 | 43 | M | Agrandissement abdominal & gêne |
AXR, US, CT | Mésocôlon transverse | 20 cm × 22 cm × 9 cm | Cystectomie | Vie& bien | |
| 4 | 36 | F | Masse abdominale, Vague douleur abdominale et constipation |
AXR, US, CT | Root du mésentère | 17 cm × 12 cm × 10 cm | Cystectomie | Vie & bien | . |
| 5 | 47 | F | Masse pelviabdominale gauche &douleur abdominale | US, CT | Mésocolon sigmoïde | 10 cm × 9 cm × 4 cm | Excision du kyste avec une partie de l’intestin | Vivant. & bien | Mal diagnostiqué en tant qu’adnexalmasse |
| 6 | 19 | M | Douleur abdominale inférieure droite, nausées, vomissements, fièvre | Découvert lors d’une laparoscopie | Mésentère iléal | 6 cm × 5 cm × 3 cm | Excision laparoscopique du kyste& appendicectomie | Vivent & bien | Découverte accidentelle |
| 7 | 27 | F | Masse abdominale& Douleurs abdominales récurrentes |
US, CT | Mésentère iléal | 10 cm de diamètre | Excision du kyste avec une partie de l’intestin | Vit & bien | |
| 8 | 45 | M | Masse abdominale | AXR, US, CT | Retro-péritoine | 27 cm ×22 cm × 15cm | Kyste partiel Excision& marsupialisation | Récidive | . |
| 9 | 31 | M | Agrandissement abdominal diffus & ballottement | AXR, US, CT | Grand épiploon | 26 cm de diamètre | Cystectomie | Vit bien& | Maladie d’ascite |
| 10 | 52 | F | Masse abdominale, douleur épigastrique | US, CT | Mésentère jéjunal | 17 cm ×11 cm ×6 cm | Excision du kyste avec une partie de l’intestin | Vie & bien | |
| 11 | 34 | M | Masse abdominale, pâleur | US, CT | Mésentère iléal | 11 cm × 7cm × 5 cm | Cystectomie | Vie & bien | |
| 12 | 46 | M | Masse abdominale | AXR, US, CT | Racine du mésentère | 21 cm × 14cm ×7 cm | Kyste incomplet Excision | OI adhésif | |
| 13 | 39 | M | Masse abdominale | US, CT | Mésentère iléal | 13 cm × 8 cm × 7cm | Cystectomie | Vie &bien |
Cystectomie=Excision complète du kyste uniquement
Tableau 1 : Démographie, présentations, études d’imagerie, intervention chirurgicale et résultats de treize patients atteints de lymphangiome kystique abdominal (LCA).
L’excision chirurgicale complète du kyste (kystectomie) a pu être réalisée chez sept patients (53,8%), l’excision du kyste avec la partie adjacente de l’intestin qui lui est intimement adhérente chez quatre patients (30.8%), l’excision partielle d’un énorme kyste avec marsupialisation intrapéritonéale chez un patient (7,7%) et l’excision incomplète du kyste laissant une petite partie de sa paroi postérieure adhérente aux vaisseaux mésentériques supérieurs chez un patient (Tableau 1). Après la chirurgie, les spécimens excisés ont été envoyés pour un examen histopathologique et se sont avérés être des lymphangiomes kystiques par leurs critères histologiques caractéristiques d’espaces lymphatiques bordés par des cellules endothéliales plates, des agrégats lymphoïdes et des cellules spumeuses contenant un matériau lipoïde dans le stroma et des fibres musculaires lisses dans leurs parois (Figure 4). La lumière du kyste contient un liquide chyleux ou séreux. La période de suivi des patients a varié entre deux et six ans, sans mortalité ni morbidité, à l’exception d’une récidive du kyste chez un patient (7,7 %), trois ans après l’opération, et d’une obstruction intestinale adhésive nécessitant une adhésolyse, deux ans après l’opération, chez un autre patient.
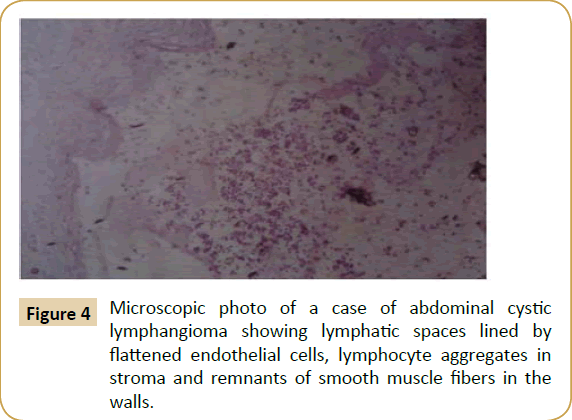
Figure 4 : Photo microscopique d’un cas de lymphangiome kystique abdominal montrant des espaces lymphatiques bordés de cellules endothéliales aplaties, des agrégats de lymphocytes dans le stroma et des restes de fibres musculaires lisses dans les parois.
Discussion
Bien que le lymphangiome abdominal soit rare, il représente un défi diagnostique pour les médecins et les chirurgiens. Dans cette série, le LCA a été suspecté en préopératoire chez deux patients seulement et diagnostiqué à tort comme un kyste ovarien, une pathologie annexielle et une ascite chez trois patients, cependant, le diagnostic définitif est jugé chez tous les patients après l’examen histopathologique des spécimens excisés.
Dans l’abdomen, le site le plus commun du lymphangiome est le mésentère (lymphangiome mésentérique) dans lequel la plupart des canaux lymphatiques sont inclus . Le lymphangiome du mésentère de l’intestin grêle est le plus fréquent (70 %) des sites intrapéritonéaux, 50 à 60 % de tous les kystes étant situés dans le mésentère iléal. Bien que les kystes mésentériques et les lymphangiomes kystiques mésentériques soient des lésions peu fréquentes et cliniquement déroutantes, des preuves histologiques et ultrastructurales suggèrent qu’ils sont pathologiquement distincts et doivent être différenciés car le lymphangiome se comporte différemment . Les autres localisations possibles sont l’épiploon (kyste omental), le rétropéritoine, le mésocôlon, le pancréas, la rate et la glande surrénale . Le système de classification le plus fréquemment utilisé pour les lymphangiomes est encore celui de Wegner qui les a classés en simples, kystiques ou caverneux, cependant, Losanoff et al. ont rapporté une autre classification en pédiculé, sessile, étendu rétropéritonéal ou multicentrique qui peut aider dans leur stratégie de traitement. Tous les cas de cette étude étaient de type kystique et 66,7% des types intrapéritonéaux surviennent dans le mésentère de l’intestin grêle, 33,3% dans le mésentère iléal, 16,7% dans le mésentère jéjunal et 16,7% dans la racine du mésentère.
Les présentations cliniques du LCA sont généralement variables et non spécifiques. Il peut être cliniquement silencieux et découvert accidentellement au cours d’une investigation ou d’une laparotomie pour une pathologie non liée ou peut imiter une variété de symptômes abdominaux vagues comme un inconfort abdominal, une distension, une diarrhée, une anorexie, des nausées et des vomissements. Dans les cas symptomatiques, la masse kystique peut imiter d’autres kystes abdominaux comme le kyste ovarien, le kyste pancréatique, le kyste de duplication ou la torsion annexielle. Très peu de cas peuvent présenter un abdomen aigu dû à des complications du kyste, notamment une rupture, une hémorragie, une infection secondaire ou une obstruction intestinale due à une torsion, un volvulus ou une pression externe sur l’intestin voisin. Le LCA peut également être diagnostiqué à tort comme une appendicite ou une diverticulite de Meckel. La plupart des cas (92,3%) dans notre étude étaient symptomatiques, ce qui peut être dû à une présentation tardive, sauf un cas de lymphangiome iléal découvert accidentellement lors d’une appendicectomie laparoscopique.
L’ultrasonographie, la tomographie assistée par ordinateur et les études d’imagerie par résonance magnétique sont des outils radiologiques préopératoires utiles pour le diagnostic et la planification chirurgicale du LCA. Elles peuvent aider à déterminer la nature kystique de la tumeur, sa localisation anatomique et sa relation avec les structures environnantes, mais elles ne sont pas suffisantes pour établir un diagnostic préopératoire unique, et le diagnostic final est confirmé après histopathologie et/ou immunochimie .
Bien que le lymphangiome soit une lésion bénigne, il a un comportement invasif agressif ; il peut croître jusqu’à une taille énorme et développer des complications de kyste mettant la vie en danger comme, la rupture, l’infection, le saignement ou l’obstruction intestinale, ou envahir les structures vitales adjacentes et rendre difficile la résection complète de la tumeur. Le LCA doit donc être excisé complètement dès qu’il est diagnostiqué, avec ou sans la partie adjacente de l’intestin adhérent, pour éviter les complications du kyste et réduire le risque de récidive. Le pronostic est excellent si la résection du kyste est complète . Si l’excision complète du kyste n’est pas possible en raison de sa taille énorme, de sa localisation profonde dans la racine du mésentère ou de son infiltration de la branche principale des artères ou de la VCI, l’autre option est l’excision partielle du kyste avec marsupialisation de sa partie restante dans la cavité abdominale. Environ 10% des patients ont besoin de cette forme de thérapie. Un (7,7%) de nos patients a eu besoin de cette option de traitement, avec une récurrence du kyste chez ce patient.
Le taux de récurrence varie de 0% à 13,6%, avec une moyenne d’environ 6,1%. La plupart des récidives surviennent chez les patients présentant des kystes rétropéritonéaux ou chez ceux qui n’ont subi qu’une excision partielle . La localisation du kyste n’influence pas le taux de récidive s’il est résécable mais la chirurgie et l’hospitalisation deviennent plus longues comme dans les lymphangiomes rétropéritonéaux et de la racine mésentérique . L’importance du traitement chirurgical du LCA est d’éviter les complications potentielles du kyste et de réduire l’incidence de la récidive, tandis que, les traitements non chirurgicaux avec la bléomycine et les stéroïdes, ou l’aspiration et l’injection d’agents sclérosants comme la doxycycline n’a pas été établi pour être supérieur à la chirurgie, pour les mêmes raisons .
Conclusion
D’après ce qui précède, nous pouvons signaler que, le diagnostic préopératoire du LCA est généralement difficile en raison de ses présentations cliniques trompeuses variables, de la rareté de la maladie et de sa ressemblance avec de nombreux autres kystes intra-abdominaux. Bien que l’US, le CT et l’IRM soient des outils d’imagerie utiles, ils ne peuvent donner qu’un diagnostic suggestif de la maladie ; cependant, le diagnostic définitif n’est posé qu’après l’examen histopathologique du spécimen excisé. L’excision chirurgicale complète est le traitement de choix du LCA pour éviter les complications du kyste et réduire l’incidence de la récidive.
- Chen CW, Hsu SD, Lin CH, Cheng MF, Yu JC (2005) Lymphangiome kystique du mésentère jéjunal chez un adulte : un rapport de cas.World J Gastroenterol 11 : 5084-5086.

- Wani I (2009) Mesenteric Lymphangioma in Adult A case series with a review of the Literature.Dig Dis Sci 54 : 2758-2762.
- Elhalaby E (2001) Mesenteric and retroperitoneal cysts in children. Tanta Med J 29 : 51-61.
- Bansal H, Jenaw RK, Mandia R (2010) Huge Mesenteric Lymphangioma – A Rare Cause of Acute Abdomen. Int J Health Res 3 : 195-198.
- Aprea G,GuidaF,Canfora A,Ferronetti A,Giugliano A, et al. (2013) Lymphangiome kystique mésentérique chez l’adulte : une série de cas et une revue de la littérature. BMC Surgery 13 : A4.
- de Perrot M, Rostan O, Morel P, Le Coultre C (1998) Lymphangiome abdominal chez l’adulte et l’enfant. Br J Surg 85 : 395-397.
- Chin S, Kikuyama S, Hashimoto T, Tomita T, Hasegawa T, et al. (1993) Lymphangiome du mésentère jéjunal chez un adulte : un rapport de cas et la revue de la littérature japonaise.Keio J Med 42 : 41-43.
- Takiff H, Calabria R, Yin L, Stabile BE (1985) Kystes mésentériques et lymphangiomes kystiques intra-abdominaux. Arch Surg120:1266-1269.
- Egawa S, Satoh T, Suyama K, Uchida T, Iwabuchi K, et al. (1996) Kyste rétro-péritonéal géant chez un homme adulte. Int J Urol3 : 304-306.
- Losanoff JE, Richman BW, El-Sherif A, Rider KD, Jones JW (2003) Lymphangiome kystique mésentérique. J Am Coll Surg196 : 598-603.
- Na WT, Lee TH, Lee BS, Kim SH, Chae HB, et al. (2010) Aspects cliniques du lymphangiome kystique intraabdominal en Corée. Korean J Gastroenterol56 : 353-358.
- Maa J, Wa C, Jaigirdir A, Cho SJ, Corvera CU (2009) Giant mesenteric cystic lymphangioma presenting with abdominal pain and masquerading as a gynecologic malignancy. Rare Tumors 1 : e48.
- Ramírez-Ortega MA, Villegas-Romero J, Márquez-Díaz A(2010) Un lymphangiome mésentérique kystique présenté au niveau du colon sigmoïde. Case report. Rev Med Inst Mex Seguro Soc 48 : 557-562.
- Prabhakaran K, Patankar JZ, Loh DL, Ahamed F, Ali MA (2007)Lymphangiome kystique du mésentère causant une obstruction intestinale. Singapore Med J 48 : e265-e267.
- Elukoti HN, Alcasoas S, Vernekar J, Hegde P, Pereira S (2015) Lymphangiome mésentérique présentant un volvulus iléal. J Clin Diagn Res 9 : TJ05-TJ06.
- Makni A, Chebbi F, Fetirich F, Ksantini R, Bedioui H, et al. (2012) Prise en charge chirurgicale du lymphangiome kystique intra-abdominal. Rapport de 20 cas. World J Surg 36:1037-1043.
- Catherine H, Meghan C, Steven L, Larry W, Nam N (2009) Malformation lymphatique mésentérique associée à une appendicite aiguë : un rapport de cas. J Med Case Report3 : 9030.
- Levy AD, Cantisani V, Miettinen M (2004) Abdominal lymphangiomas Imaging features with pathologic correlation. AJR 182:1485-1491.
- Tsukada H, Takaori K, Ishiguro S, Tsuda T, Ota S, et al. (2002) Giant cystic lymphangioma of the small bowel mesentery : report of a case. Surg Today 32 : 734-737.
- Trindade EN, Trindade MR, Boza JC, Von Diemen V, Ilgenfritz RB (2007) Excision laparoscopique d’un lymphangiome kystique rétropéritonéal chez un patient âgé.Minerva Chirurgica 62 : 145-147.
- Mabrut JY, Grandjean JP, Henry L, Chappuis JP, Partensky C, et al. (2002) Lymphangiomes kystiques mésentériques et mésocoliques- Gestion diagnostique et thérapeutique. Ann Chir May 127 : 343-349.
- Kurtz RJ, Heimann TM, Holt J, Beck AR (1986) Mesenteric and retroperitoneal cysts. Ann Surg 203 : 109-112.
- Méndez-Gallart R, Bautista A, Estévez E, Rodríguez-Barca P (2011) Lymphangiomes kystiques abdominaux en pédiatrie : approche chirurgicale et résultats. Acta Chir Belg 111 : 374-377