Clinical Significance
Perché il contorno del polso periferico è determinato dall’eiezione ventricolare sinistra e dalle proprietà vascolari, l’enfasi è posta sulla presenza o assenza di un polso, e sugli impulsi ipocinetici o ipercinetici. L’assenza di un polso potrebbe suggerire un’occlusione da trombo, embolo o dissezione. L’assenza o la diminuzione degli impulsi delle gambe può confermare un’eziologia vascolare della claudicazione intermittente.
Se l’impulso è presente ma di volume e ampiezza bassi, è ipocinetico. Questo potrebbe suggerire una bassa gittata cardiaca in caso di shock o infarto miocardico. La cardiomiopatia dilatativa idiopatica, la stenosi valvolare, il tamponamento pericardico o la pericardite costrittiva possono anche causare una bassa portata cardiaca e piccoli impulsi periferici.
La stenosi aortica grave causa un piccolo impulso noto come pulsus parous et tardus. Si tratta di un impulso di bassa ampiezza con una corsa ascendente ritardata (Figura 17.1). Questo è meglio palpato sulla carotide.

Figura 17.1
Una registrazione simultanea della pressione ventricolare sinistra e aortica in un paziente con stenosi aortica calcifica grave. Il gradiente di pressione da picco a picco è più di 125 mm Hg. Si noti la tacca anacrotica (A) sulla salita ritardata dell’impulso aortico.
In contrasto con gli impulsi arteriosi di bassa ampiezza ci sono quelli di grande ampiezza e forti che sono normali. Se questi divengono confinati, si chiamano ipercinetici. Ansia, esercizio, febbre, ipertiroidismo e anemia possono causare un impulso ipercinetico in una persona normale con un grande volume di ictus ventricolare sinistro e un sistema cardiovascolare altrimenti normale.
Impulsi ipercinetici possono verificarsi anche quando c’è un rapido deflusso periferico di sangue in aggiunta a un grande volume di ictus dal ventricolo sinistro. Il dotto arterioso pervio con pressioni polmonari normali, grandi fistole artero-venose e grave rigurgito aortico possono causare questi impulsi ipercinetici. L’impulso del rigurgito aortico grave è descritto come un martello d’acqua e un collasso. Il rigurgito aortico grave può anche causare un impulso nel letto dell’unghia (impulso di Quincke), meglio dimostrato posizionando una torcia a penna sul polpastrello e gettando luce attraverso l’unghia da dietro. Variando la pressione della luce della penna sul polpastrello si evidenzierà il polso di Quincke. Alcuni di questi pazienti avranno un doppio polso sistolico chiamato polso bisferiens. Questo si verifica quando una certa stenosi aortica accompagna il grave rigurgito aortico. Queste due onde sono chiamate onda di percussione seguita da un’onda di marea, entrambe in sistole (Figura 17.2). L’impulso bisferiens è fortemente associato alla stenosi subaortica ipertrofica idiopatica.
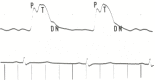
Figura 17.2
Un tracciato di impulso carotideo da un paziente con grave rigurgito aortico. Si noti che l’onda di percussione (P) è più piccola dell’onda di marea (T), come spesso è. Entrambe le onde di percussione e di marea si verificano in sistole prima della tacca dicroica (DN).
Oltre agli impulsi sistolici a doppio battito, i bisferi, ci sono impulsi a doppio battito o bifidi dove un impulso si verifica in sistole e uno si verifica in diastole. Questi possono essere visti quando la resistenza periferica o la pressione sanguigna diastolica è bassa. Gli stati di bassa portata cardiaca possono permettere agli impulsi sistolici e diastolici di diventare quasi uguali e potenzialmente palpabili (vedi figure 17.4 e 17.5).
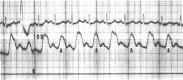
Figura 17.4
Questo tracciato della pressione aortica (scala da 0 a 100 mm Hg) è stato preso da un paziente con una grave cardiomiopatia idiopatica dilatata. Gli impulsi di pressione alternati (A) sono 10 mm Hg più bassi degli impulsi che li precedono. Pulsus alternans è stato avviato da un prematuro (più…)

Figura 17.5
Questo impulso di pressione aortica è stato registrato (scala da 0 a 200 mm Hg) in un paziente con tamponamento pericardico. Durante l’inspirazione (INSP), la pressione sistolica di picco scende di 20 mm Hg. La frequenza del polso era di 120 battiti al minuto, e la frequenza respiratoria era quasi (più…)
Una causa comune di un polso a doppio battito è la contropulsazione con palloncino intra-aortico (Figura 17.3). Il catetere a palloncino è posizionato nell’aorta discendente sotto lo stacco dell’arteria succlavia sinistra e pulsa in diastole. Il palloncino è programmato per espandersi dopo la chiusura della valvola aortica. Il palloncino viene evacuato e collassa poco prima dell’espulsione del ventricolo sinistro. Nella Figura 17.3, si noti la pressione diastolica inferiore (D) che il ventricolo sinistro affronta dopo un impulso di pompa. Se l’impulso di pompa o la pressione diastolica è significativamente superiore alla pressione sistolica generata dal ventricolo sinistro, il paziente può essere ipovolemico.

Figura 17.3
Pannello A mostra la registrazione simultanea della pressione ventricolare sinistra e aortica (su una scala da 0 a 200 mm Hg) in un paziente con grave malattia coronarica. La pressione aortica è 160/90 mm Hg e la pressione diastolica ventricolare sinistra (più…)
Un altro impulso anormale è chiamato pulsus alternans. Questo è un impulso regolare con alternanza di ampiezza del battito ogni due battiti. È associato a una grave insufficienza ventricolare sinistra di qualsiasi causa. Questi cambiamenti di ampiezza saranno enfatizzati in un’arteria periferica e possono essere più facili da rilevare nel polso femorale (Figura 17.4).
Se il polso diminuisce drammaticamente in ampiezza con l’ispirazione e aumenta con l’espirazione, è chiamato pulsus paradoxus. In realtà si tratta di un’esagerazione di un normale fenomeno fisiologico. Durante l’inspirazione, c’è una certa concentrazione di sangue nei polmoni e un calo transitorio del ritorno venoso al ventricolo sinistro. Pertanto, il volume del ventricolo sinistro diminuisce leggermente. Se la caduta della pressione sanguigna sistolica è maggiore di 10 mm Hg, è anormale (Figura 17.5). Questo è comunemente associato al tamponamento pericardico, ma qualsiasi causa di diminuzione del ritorno venoso al ventricolo sinistro può causare il pulsus paradoxus. Il tamponamento pericardico limita il riempimento del cuore destro, ma anche la sindrome della vena cava superiore. Inoltre, l’asma, l’enfisema o l’ostruzione delle vie aeree possono causare cambiamenti nella pressione intratoracica ed effettuare ampie oscillazioni nel volume del sangue polmonare e quindi nel ritorno venoso ventricolare sinistro. Ne può risultare un pulsus paradoxus.
La palpazione simultanea di due impulsi può essere diagnostica. La palpazione del polso radiale e del polso femorale dovrebbe produrre impulsi quasi simultanei. Se c’è un ritardo palpabile dal polso radiale a quello femorale, suggerisce una coartazione dell’aorta o almeno un’ostruzione aortica al di sotto del decollo dell’arteria succlavia sinistra. Tutti i pazienti ipertesi dovrebbero fare questo esame. L’assenza unilaterale del polso può aiutare nella diagnosi di un aneurisma aortico sezionato.
Se il polso carotideo viene palpato per il contorno del polso e il polso femorale per le pulsazioni paradosse, allora il polso radiale viene palpato per la frequenza e il ritmo. La frequenza e la regolarità del polso si ottengono facilmente in questo caso. L’assenza di un polso radiale dovrebbe indurre a cercare un polso ulnare. Un polso irregolare può essere causato da fibrillazione atriale; da battiti prematuri che sorgono negli atri, nella giunzione atrioventricolare o nei ventricoli; e da un blocco atrioventricolare di secondo grado.
Un polso lento e confinato ipercinetico può essere trovato in un blocco cardiaco completo. La fibrillazione atriale causa un polso irregolare, irregolare. Non solo la frequenza del polso sarà irregolare, ma anche l’ampiezza del polso varierà (Figura 17.6). Questo risulta da volumi di colpo variabili durante la sistole. Notate nella Figura 17.6 come la pressione sistolica varia da un battito all’altro. Se la frequenza ventricolare è rapida, alcuni impulsi possono non essere trasmessi alla circolazione periferica. L’auscultazione simultanea del cuore e la palpazione del polso radiale possono consentire la misurazione di un deficit di polso apicale a radiale. La fibrillazione atriale controllata non dovrebbe avere alcun deficit di polso, cioè tutti i battiti cardiaci centrali sono trasmessi al polso radiale e alla circolazione periferica.

Figura 17.6
Questo impulso di pressione aortica è stato registrato (scala da 0 a 200 mm Hg) in un paziente con grave rigurgito mitrale e fibrillazione atriale. Il picco della pressione sistolica variava da 80 mm Hg nel quarto battito a 110 mm Hg nel terzo e sesto battito. Il (più…)
I battiti prematuri di qualsiasi origine possono causare irregolarità del polso. Se i battiti prematuri si alternano ai normali battiti sinusali, ne risulta una bigeminia. Il risultato può essere un battito del polso che ha un impulso forte e di grande ampiezza (ipercinetico) alternato a un impulso debole e di bassa ampiezza (ipocinetico) (vedi Figura 17.7). Le irregolarità della frequenza o del ritmo del polso richiedono un elettrocardiogramma per la diagnosi finale dell’aritmia cardiaca. La palpazione del polso è una parte tradizionale dell’esame fisico che contiene ancora importanti informazioni.

Figura 17.7
Questo tracciato della pressione aortica (scala da 0 a 200 mm Hg) è stato registrato in un paziente che aveva una malattia coronarica e un’occlusione della coronaria destra. L’elettrocardiogramma mostra battiti ventricolari prematuri (P) in bigemini. La pressione aortica varia (più…)