È la settimana nazionale dei donatori di sangue e stiamo celebrando i donatori di sangue di tutto il paese che fanno la differenza per salvare la vita ai pazienti in difficoltà. Ognuno di noi ha il gruppo sanguigno giusto per dare la vita: ABOAB. Questo acronimo si riferisce a quattro gruppi sanguigni – A, B, AB e O. Il gruppo sanguigno è un modo in cui siamo tutti collegati e il post di oggi scava nella scienza e nella storia dietro l’ABO.
Di Amanda Maxwell
Nei primi giorni della medicina trasfusionale, i medici davano ai pazienti tutti i tipi di fluidi diversi, compresi sangue o latte di animali. Il successo variava e i risultati erano spesso disastrosi, anche quando usavano sangue umano.
Non fu che all’inizio del 20° secolo che i medici impararono l’ABC dei gruppi sanguigni ABO e finalmente capirono come fare una trasfusione di successo.
Prima di conoscere i gruppi sanguigni, i medici notarono che mescolare i campioni di sangue del paziente e del donatore a volte causava dei grumi, o agglutinazione. Hanno anche notato che la trasfusione poteva distruggere le cellule del sangue del paziente. Ma di solito ignoravano questi risultati, spiegandoli come parte della malattia.
Nel 1901, il medico austriaco Karl Landsteiner decise di saperne di più. Quando mescolò i globuli rossi (eritrociti) di una persona con il siero, il fluido che rimane dopo i coaguli di sangue, di un’altra, notò che non sempre si raggruppavano.

Con ulteriori test, scoprì che poteva dividere le persone in uno dei tre gruppi A, B e O (inizialmente chiamato C) – secondo queste reazioni di raggruppamento. Un anno dopo, i suoi colleghi DeCastello e Sturli aggiunsero un quarto raggruppamento, o gruppo sanguigno: AB.
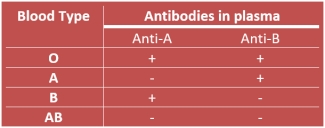
Landsteiner, con le sue conoscenze di immunologia, propose che l’agglutinazione fosse una reazione allergica. I diversi gruppi sanguigni erano causati da antigeni, o marcatori di superficie sui globuli rossi. Il sistema immunitario delle persone creava anticorpi, anti-A e anti-B, contro il gruppo sanguigno che non avevano. Quando diversi tipi di sangue venivano mescolati insieme, gli anticorpi si legavano ai marcatori di superficie sulle cellule, facendole raggruppare insieme.
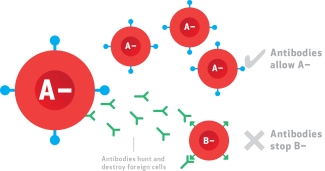
E il dottor Landsteiner aveva ragione. Gli antigeni del gruppo sanguigno sono catene di carboidrati attaccati alle glicoproteine sulla superficie dei globuli rossi. Ognuno dei gruppi sanguigni A e B porta una delle due diverse catene di carboidrati, mentre il tipo AB porta entrambi i tipi di catena e il tipo O non ne porta nessuna. Inoltre, le singole persone producono anticorpi nel siero contro il tipo che non portano. Quando i globuli rossi di una persona di tipo A vengono trasfusi in una persona di tipo B, gli anticorpi anti-A riconoscono le cellule come estranee e le distruggono.
La stessa cosa accade se i globuli di tipo B vengono trasfusi in una persona di tipo A. Poiché il sangue di tipo O non ha marcatori A o B, queste cellule possono essere trasfuse in tutti i pazienti, poiché non causano una reazione. Ecco perché i donatori di tipo O sono descritti come “donatori universali”. Corrispondentemente, i pazienti di tipo AB sono “riceventi universali”: possono ricevere tutti i tipi di sangue.
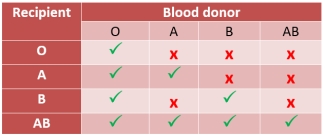
Le trasfusioni di plasma seguono le regole opposte, poiché è la parte fluida del sangue che porta gli anticorpi. Come per i globuli rossi, la trasfusione di plasma da un individuo di tipo A a un paziente di tipo B non è possibile, poiché gli anticorpi anti-B attaccherebbero i globuli rossi del ricevente e viceversa. Ma i pazienti di tipo AB possono ricevere plasma solo da donatori di tipo AB, mentre i pazienti di tipo O possono ricevere plasma da chiunque.
Anche se ABO è il sistema di gruppo sanguigno più importante per la medicina trasfusionale, i medici devono essere consapevoli di altri marcatori di antigeni della superficie cellulare. Il fattore Rhesus, anch’esso scoperto da Landsteiner in collaborazione con il collega Alexander Wiener, è una proteina che attraversa la membrana dei globuli rossi.
La maggior parte delle persone sono rhesus positive (Rh+). Tuttavia, è importante conoscere lo stato del rhesus nella medicina trasfusionale, soprattutto per le persone sensibilizzate e durante la gravidanza. In questi casi, gli anticorpi anti-Rhesus distruggono i globuli rossi. Durante la gravidanza, gli anticorpi attraversano la placenta e causano anemia nel bambino in via di sviluppo.
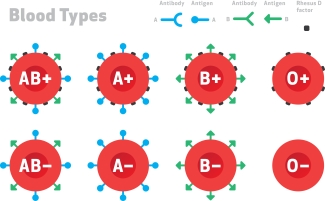
Ci sono circa 35 gruppi sanguigni diversi negli esseri umani, ma i sistemi ABO e Rh sono i più comunemente incontrati. Questi due sono i più importanti nella medicina trasfusionale. I medici devono prestare attenzione all’ABC dell’ABO attraverso il cross-matching per controllare l’agglutinazione prima di una trasfusione per assicurarsi che i prodotti sanguigni non danneggino il paziente.
Altre letture:
Che cos’è ABOAB?
I fatti sul sangue intero
Il 148° compleanno di Karl Landsteiner (14 giugno 2016 – Google Doodle)
Canadian Blood Services – Driving world-class innovation
Attraverso la scoperta, lo sviluppo e la ricerca applicata, Canadian Blood Services guida l’innovazione di livello mondiale nella trasfusione di sangue, nella terapia cellulare e nei trapianti, portando chiarezza e comprensione in un futuro sanitario sempre più complesso. Il nostro team di ricerca dedicato e la nostra rete estesa di partner si impegnano nella ricerca esplorativa e applicata per creare nuove conoscenze, informare e migliorare le migliori pratiche, contribuire allo sviluppo di nuovi servizi e tecnologie e costruire capacità attraverso la formazione e la collaborazione.
Informazioni sull’autore
Amanda Maxwell è la principale scrittrice scientifica di Talk Science to Me con sede a Vancouver.
Le opinioni riflesse in questo post sono quelle dell’autore e non riflettono necessariamente le opinioni del Canadian Blood Services né le opinioni di Health Canada o di qualsiasi altra agenzia di finanziamento.