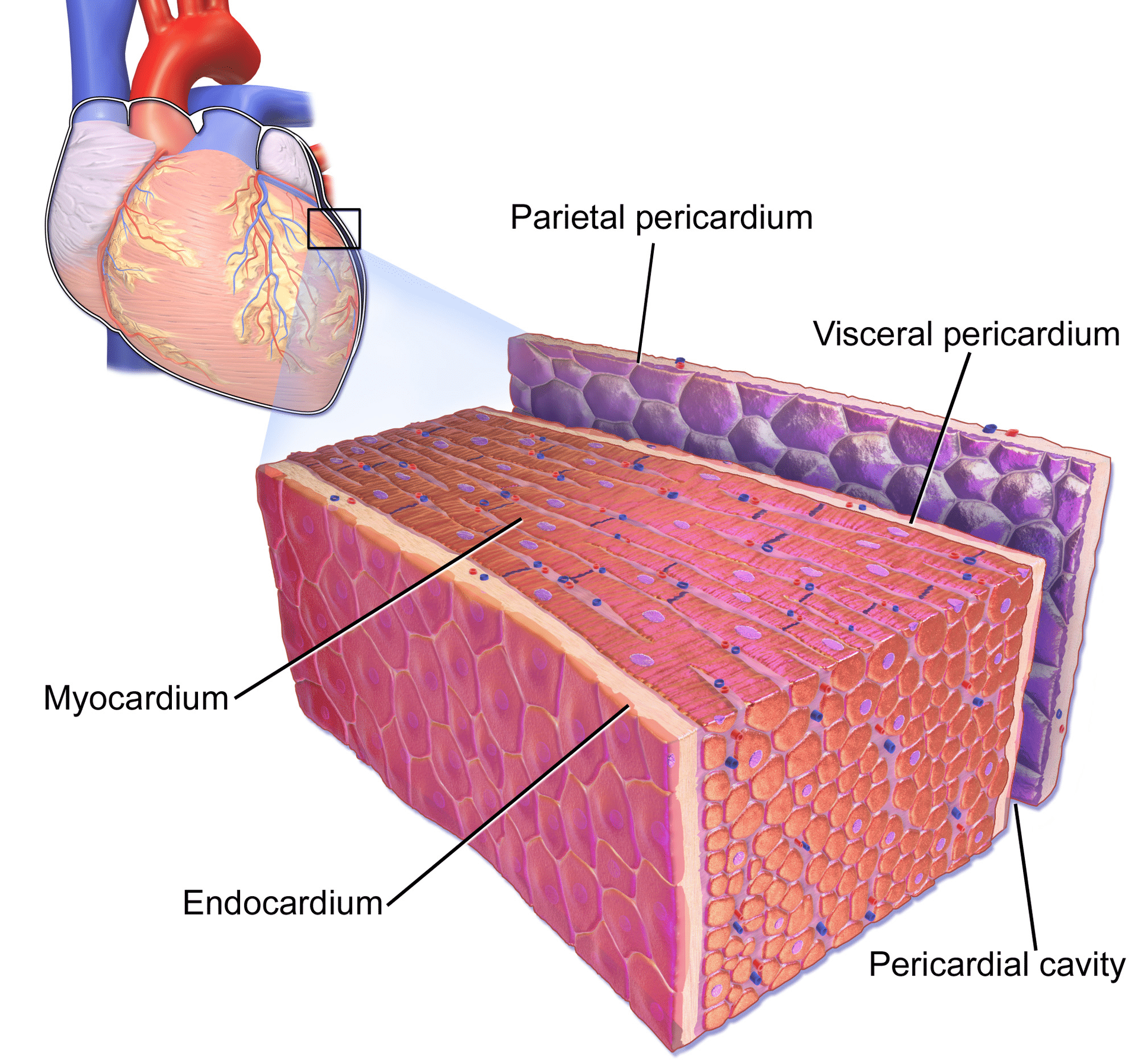
Il pericardio è un sacco a doppia parete in cui sono contenuti il cuore e le radici dei grandi vasi (Figura 1). Il sacco pericardico racchiude la cavità pericardica che contiene il liquido pericardico. Numerose condizioni possono causare l’infiammazione del pericardio, della cavità pericardica e/o del miocardio. La pericardite si riferisce all’infiammazione del pericardio, mentre la miocardite si riferisce all’infiammazione del tessuto miocardico (muscolare). Tuttavia, è spesso difficile differenziare la pericardite e la miocardite, e tendono ad accompagnarsi a vicenda. Pertanto, il termine perimiocardite è spesso usato nella pratica clinica (questo articolo userà tutti e tre i termini in modo intercambiabile). L’eziologia, le caratteristiche cliniche e le caratteristiche ECG della pericardite saranno discusse qui. Da un punto di vista clinico, i medici devono essere in grado di separare la pericardite dall’infarto miocardico con sopraslivellamento del tratto ST (STEMI). Questo può non essere sempre semplice, perché entrambe le condizioni portano un forte dolore toracico ed elevazioni ST sull’ECG. Tuttavia, come discuteremo di seguito, è in realtà piuttosto semplice distinguere queste due condizioni.
- Cause della pericardite/miocardite acuta
- Sintomi di pericardite/miocardite acuta
- Differenziare la pericardite acuta e l’infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI)
- L’ECG nella pericardite acuta (miocardite)
- Cambiamenti ECG nella pericardite acuta, miocardite, perimiocardite
- elevazioni ST nella pericardite acuta
- Caratteristiche dei rialzi ST nello STEMI
- Inversioni dell’onda T (onde T negative)
- L’elevazione e la depressione del segmento PR
- La perdita di troponina nella pericardite acuta
- Temi correlati
Cause della pericardite/miocardite acuta
La causa più frequente della pericardite sono le infezioni, in particolare quelle virali. Questo spiega perché la pericardite può colpire individui di tutte le età. Tuttavia, una vasta gamma di condizioni locali e sistemiche può causare la pericardite. Le cause più comuni sono le seguenti:
- artrite reumatoide (RA)
- Lupus eritematoso sistemico (SLE)
- infarto miocardico acuto (AMI)
- Post-infarto (inclusa la sindrome di Dressler)
- Uremia
- Radiazioni al cuore
- Trauma
- Tubercolosi
- Neoplasie (cancro)
- Post chirurgia cardiaca (pericardite emorragica).
Sintomi di pericardite/miocardite acuta
Ci sono due forme di pericardite: acuta e cronica. Questo articolo si concentrerà sulla prima, poiché ha implicazioni per tutti i clinici e per l’ECG.
La pericardite acuta causa dolore al petto, che può essere molto difficile da distinguere dal dolore causato da un infarto miocardico acuto. Il dolore toracico nella pericardite acuta può essere grave e il paziente può anche avere sudori freddi, tachicardia e ansia; tutte cose che sono comuni nell’infarto miocardico acuto. L’esame clinico può rivelare uno sfregamento pericardico e l’ecocardiogramma può mostrare un aumento del liquido nella cavità pericardica (versamento pericardico). Il compromesso emodinamico può verificarsi se l’accumulo di liquido nel sacco pericardico compromette il rilassamento e/o la contrazione dei ventricoli e degli atri. Questa situazione è chiamata tamponamento cardiaco, che è stato discusso in precedenza.
Differenziare la pericardite acuta e l’infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI)
Il dolore toracico retrosternale causato dalla pericardite acuta può essere molto simile a quello visto nei pazienti con STEMI. Inoltre, il dolore nella pericardite acuta può anche, come nello STEMI, irradiarsi al collo, alle spalle o alla schiena. Tuttavia, la pericardite acuta è più probabile se l’inspirazione e la posizione supina peggiorano il dolore toracico, e la posizione seduta eretta e inclinata in avanti allevia il dolore toracico; il dolore nello STEMI non è influenzato dalla posizione. Tuttavia, il dolore toracico retrosternale nella pericardite acuta è molto simile a quello dello STEMI.
La combinazione di dolore toracico retrosternale ed elevazione ST sull’ECG spiega perché i medici spesso confondono la pericardite acuta e lo STEMI. Questo è ulteriormente complicato dal fatto che la miocardite acuta può causare elevati livelli di troponina (le cellule miocardiche possono morire come risultato dell’infiammazione).
Nota due differenze per quanto riguarda la presentazione clinica dello STEMI e della pericardite acuta:
- La pericardite acuta tende a colpire individui più giovani.
- La causa più comune di pericardite sono le infezioni, motivo per cui molti pazienti possono riferire sintomi coerenti con infezioni virali (in particolare nei giorni precedenti).
L’ECG nella pericardite acuta (miocardite)
L’ECG è molto efficace nel differenziare la pericardite dallo STEMI. La figura 2 mostra un esempio di perimicardite. Le caratteristiche dell’ECG sono discusse di seguito.
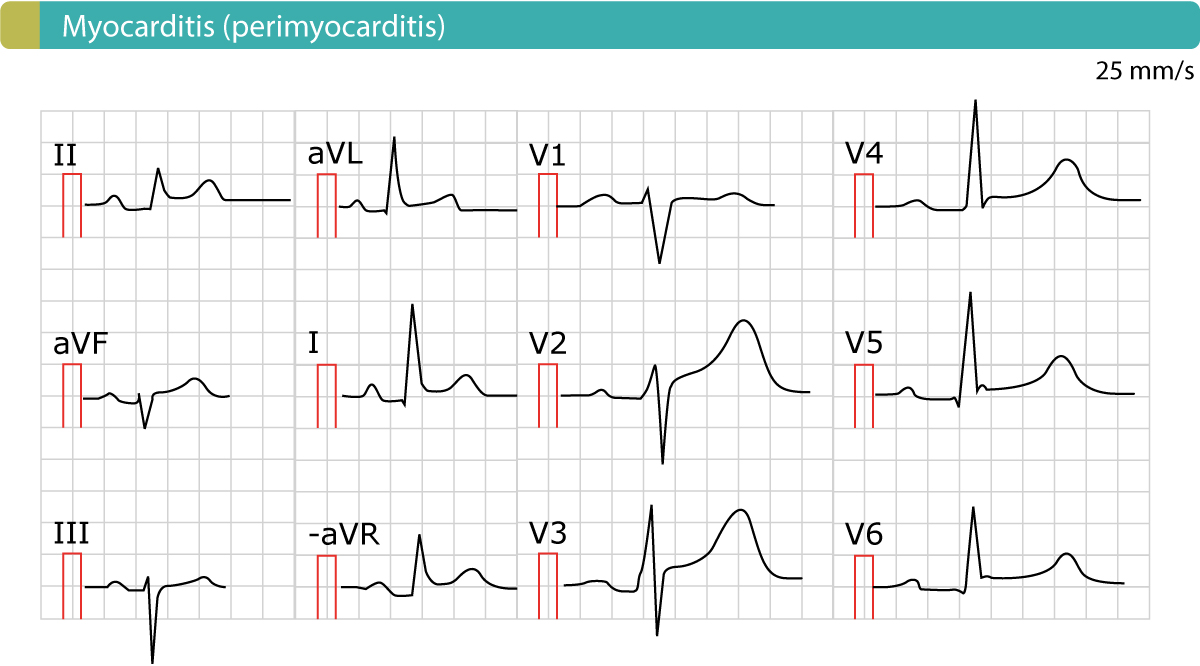
Cambiamenti ECG nella pericardite acuta, miocardite, perimiocardite
L’ECG è usato per diagnosticare la pericardite acuta. Bisogna sempre escludere la diagnosi differenziale più grave, che è l’infarto miocardico con elevazione ST (STEM). Al fine di fornire al lettore le conoscenze su questo argomento, discuteremo ora le caratteristiche di tutti i cambiamenti ECG visti nella pericardite acuta, e li confronteremo con i cambiamenti ECG visti nello STEMI.
elevazioni ST nella pericardite acuta
- Le elevazioni ST nella pericardite acuta sono generalizzate, il che implica che si presentano nella maggior parte delle derivazioni ECG (sia quelle degli arti che quelle del torace). Infatti, ogni volta che un paziente si presenta con dolore toracico e rialzi ST generalizzati, si deve sempre sospettare una pericardite acuta.
- La traccia V1 è tipicamente risparmiata dall’innalzamento ST (cioè la traccia V1 di solito non mostra alcun innalzamento ST).
- Il segmento ST è tipicamente concavo (leggere sugli innalzamenti del segmento ST). Ci può essere una tacca nel punto J (che può essere visto nelle derivazioni V4 e V5 nella Figura 2).
- L’ampiezza dell’elevazione ST è tipicamente <4 mm alta.
- Non ci sono depressioni ST reciproche.
- L’elevazione ST e le inversioni dell’onda T non si verificano contemporaneamente.
- I cambiamenti dell’ECG nella pericardite sono piuttosto statici e cambiano lentamente nel corso di diversi giorni o settimane.
Caratteristiche dei rialzi ST nello STEMI
- L’infarto miocardico ad elevazione ST (STEMI) causa rialzi ST localizzati, cioè ci sono rialzi ST in alcune derivazioni che sono anatomicamente vicine (cosiddette derivazioni contigue). Per esempio, lo STEMI inferiore causa rialzi ST nelle derivazioni II, III e aVF.
- Il segmento ST è tipicamente dritto o convesso (leggi rialzi del segmento ST).
- Depressioni reciproche del segmento ST sono molto tipiche dello STEMI.
- I rialzi ST e le inversioni dell’onda T possono verificarsi contemporaneamente nello STEMI.
- La grandezza del rialzo ST può essere notevolmente superiore a 4 mm.
- I cambiamenti ECG sono dinamici nello STEMI. Per esempio, lo sviluppo di onde Q patologiche, i cambiamenti nella grandezza del sopraslivellamento ST, l’inversione dell’onda T ecc, possono cambiare in pochi minuti o ore.
Nota, tuttavia, che in alcuni (rari) casi di miocardite acuta, i sopraslivellamenti ST possono essere localizzati. Questo si traduce in una situazione in cui è molto difficile escludere lo STEMI sulla base dell’ECG.
Inversioni dell’onda T (onde T negative)
I rialzi ST si normalizzano lentamente nella pericardite. Possono essere necessarie settimane per risolvere i rialzi ST. In seguito, l’inversione dell’onda T segue tipicamente. L’inversione dell’onda T può essere discreta e dura per un mese. Come menzionato sopra, i rialzi ST e le inversioni dell’onda T non si verificano contemporaneamente nella pericardite. Di più: Onde T invertite (negative).
L’elevazione e la depressione del segmento PR
Il segmento PR non è interessato nello STEMI, mentre la pericardite acuta causa spesso la depressione del segmento PR. Tali depressioni si verificano nella maggior parte delle derivazioni, ad eccezione della derivazione V1, che spesso mostra l’elevazione del segmento PR.
La perdita di troponina nella pericardite acuta
Le troponine elevate sono comuni nella pericardite acuta. M. Imazio et al (Cardiac troponin I in acute pericarditis; JACC 2003) hanno mostrato che un terzo dei pazienti aveva elevazioni di troponina; in totale, l’8% aveva livelli di troponina significativamente elevati. Tuttavia, non c’era alcuna associazione tra il livello di troponina e la sopravvivenza.
Di seguito un esempio di ECG di un paziente con pericardite acuta. Si noti che i cambiamenti ECG sono piuttosto sottili.
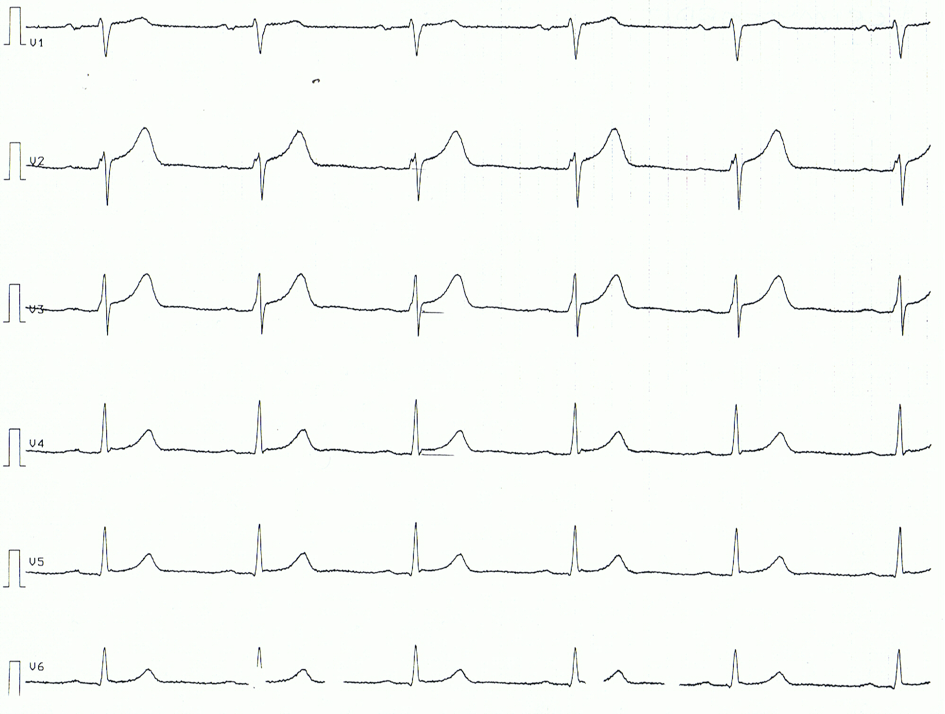
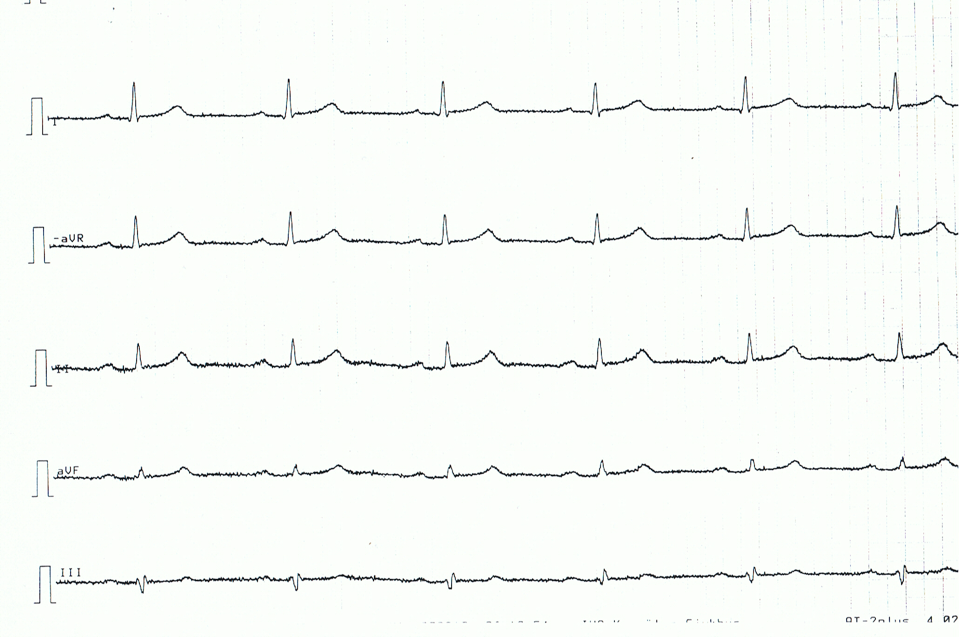
Temi correlati
- Modifiche ECG in ischemia miocardica / infarto: Cambiamenti del segmento ST e delle onde T
- Altezze del segmento ST nell’ischemia (infarto) e diagnosi differenziale
- Infarto miocardico da elevazione ST (STEMI) senza elevazione del segmento ST sull’ECG
- Modello di ripolarizzazione precoce (sindrome)
- Onde T nell’ischemia miocardica / infarto