Keywords
Abdominaalinen kystinen lymfangiooma; Aikuiset; Diagnostiset kuvantamistutkimukset; Histopatologia; Leikkaustulos
Introduction
Lymfangioomat ovat harvinaisia hyvänlaatuisia kasvaimia, jotka ovat lymfaattista alkuperää. Ne sijaitsevat lapsilla mieluiten pään ja kaulan alueella (75 %) ja kainalossa (20 %) . Lymfangioomat vatsaontelossa ovat kuitenkin erittäin harvinaisia (5 %), erityisesti aikuisilla. Vatsaontelossa ne ovat yleensä kystatyyppisiä, ja niitä esiintyy suoliliepeessä, sitten omentumissa, mesocolonissa ja retroperitoneumissa. Etiologia on epäselvä, mutta niitä pidetään ensisijaisesti synnynnäisinä. Vatsan kystisten lymfangioomien (ACL) kliiniset oireet ovat vaihtelevia ja epäspesifisiä, eikä niistä yleensä ole apua diagnoosin määrittämisessä . Vatsan ultraäänitutkimus (US) ja tietokonetomografia (CT) ovat välttämättömiä kystan kuvaamisessa ja antavat tärkeää tietoa kystan sijainnista, koosta ja viereisten elinten osallisuudesta, mutta ne eivät riitä tarkan preoperatiivisen diagnoosin antamiseen lymfangioomista . Lisäksi vatsaontelon sisäisten kystisten leesioiden erotusdiagnostiikka on laaja, ja siihen kuuluu kystisen lymfangiooman lisäksi muita hyvän- ja pahanlaatuisia kystan kaltaisia leesioita, kuten haiman pseudokysta, kystinen teratooma, munasarjakysta, duplikaatiokysta, kystinen mesoteliooma, pahanlaatuinen mesenchymooma, erilaistumaton sarkooma ja lisäkudoksen kiertymä . Kaikki edellä mainitut tapaukset aiheuttavat suuria vaikeuksia ACL:n preoperatiivisessa diagnostiikassa. Tässä tutkimuksessa raportoitiin vatsan kystisen lymfangiooman (ACL) erilaisista kliinisistä esitystavoista, diagnostisista vaikeuksista ja leikkaustuloksista aikuisilla.
Potilaat ja menetelmät
Tantan yliopistollisen sairaalan kirurgian osastolla vuosina 1998-2013 (15 vuotta) hoidettujen kolmentoista aikuispotilaan, joilla oli vatsaontelon kystinen lymfangiooma (ACL), sairauskertomukset käytiin läpi iän, sukupuolen, kliinisten esitystapojen, diagnostisten kuvantamistutkimusten, kirurgisten toimenpiteiden, histopatologisten piirteiden, seurannan ja lopputuloksen osalta. Vatsan tietokonetomografia ja ultraäänitutkimus tehtiin 12 potilaalle, ja yhdellä potilaalla kysta löydettiin vahingossa umpilisäkkeen poiston yhteydessä. Kaikilla potilailla osoittautui ACL leikkauksen ja poistettujen näytteiden histopatologisen tutkimuksen jälkeen.
Tulokset
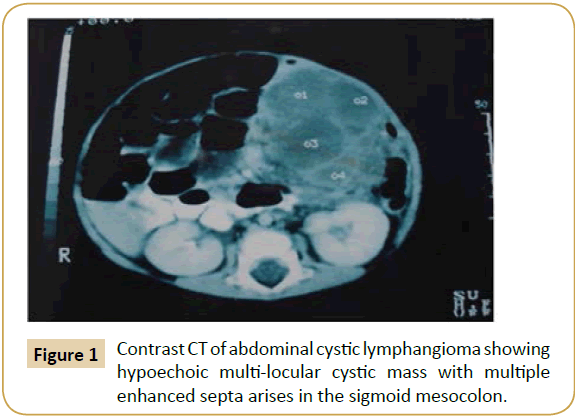
Tässä retrospektiivisessä tutkimuksessa oli mukana kolmetoista potilasta (8 miestä ja 5 naista), joilla oli vatsan kystinen lymfangiooma. Heidän ikänsä vaihteli 19 vuodesta 52 vuoteen (keskiarvo 38,3 vuotta). Tärkeimmät oireet olivat yhdeksällä potilaalla todettu vatsan massa, kolmella potilaalla valtavasta kystasta johtuva huomattava vatsan suurentuminen, neljällä potilaalla vatsakipu, ja yhdellä potilaalla kysta löydettiin vahingossa akuutin umpilisäkkeen akuutin umpilisäkkeentulehduksen laparoskooppisen umpilisäkkeenpoiston aikana. Muita liitännäisoireita olivat kalpeus, anoreksia, kuume ja ummetus. Vatsan röntgenkuvassa näkyi kaasuton, tilaa vievä vaurio, joka oli siirtänyt suolen silmukoita seitsemällä potilaalla. Vatsan ja lantion ultraäänitutkimus ja tietokonetomografia tehtiin kahdelletoista potilaalle. Ultraäänitutkimus osoitti hypoekaikuista kystistä massaa, jossa oli hienoja septoja, mutta alkuperä oli useimmissa tapauksissa hämärän peitossa, kun taas kontrastitietokonetomografia paljasti homogeenisen yksi- tai monikulaarisen kystisen massan, jossa oli tehostetut septat. Siinä määritetään myös massan koko, sen anatominen sijainti ja mukana olevat viereiset elimet (kuva 1). Preoperatiivista ACL-diagnoosia epäiltiin kahdella potilaalla, kahdella potilaalla se diagnosoitiin virheellisesti munasarjakystaksi ja adnexaaliseksi maligniteetiksi ja yhdellä potilaalla sisätautilääkäri diagnosoi sen alun perin askitekseksi, potilaalle tehtiin diagnostinen paracentesis ennen kirurgista konsultaatiota.
Kuva 1. Yhteenliittyviä märkärakkuloita, eryteemaperäisiä pustuleita ja plakkeja vartalon lateraalisivulla.
Tutkimuksessa kystan todettiin syntyvän ohutsuolen suoliliepeeseen kuudella potilaalla (ileum n=4, jejunum n=2) (kuva 2), suoliliepeen juureen (n=2), isompaan omentumiin (n=2), poikittaiseen mesocoloniin (n=1) (kuva 3), sigmoideaaliseen mesocoloniin (n=1) ja retroperitoneumiin (n=1). Intraoperatiivinen alustava ACL-diagnoosi tehtiin vain kolmella potilaalla. Kystien koko vaihteli (taulukko 1), ja niiden sisältämät nesteet vaihtelivat 150 kuutiosenttimetristä viiteen litraan.
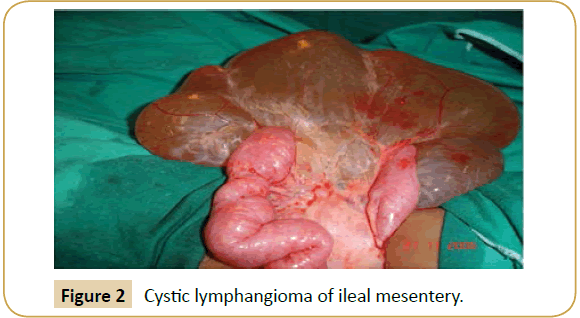
Kuva 2: Kystinen lymfangiooma ileaalisessa suoliliepeessä.
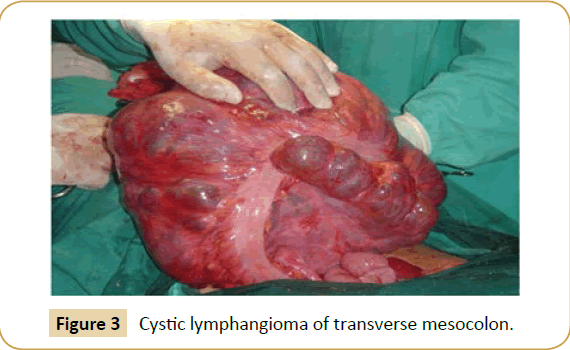
Kuva 3: Poikittaisen mesocolonin kystinen lymphangiooma.
| Tapauksen nro. | Ikä (Y) | Sukupuoli | Kliiniset oireet | Kuvantamistutkimukset | Kystan sijainti | Kystan koko | Kirurgia | Tulos | Huomioita |
| 1 | 38 | F | Liikkuva vatsamassan massa | US, CT | Greater omentum | 18 cm × 10 cm × 6 cm | Kystektomia | elää & hyvin | Väärin diagnosoitu munasarjakystaksi |
| 2 | 41 | M | Vatsamassa | AXR, US, CT | Jejunal mesentery | 9 cm × 6 cm × 4 cm | Kystan poisto, jossa osa suolistoa | Eloisa & hyvin | |
| 3 | 43 | M | Vatsan suurentuminen & epämukavuus |
AXR, US, CT | Transversaalinen mesocolon | 20 cm × 22 cm × 9 cm | Kystektomia | Eloisa& hyvin | |
| 4 | 36 | F | Abdominaalinen massa, Epämääräinen vatsakipu ja ummetus |
AXR, US, CT | Mesenteriumin ydin | 17 cm × 12 cm × 10 cm | Kystektomia | elää & hyvin | . |
| 5 | 47 | F | Vasemmanpuoleinen lantion ja vatsan kasvain & vatsakipu | US, CT | Sigmoid mesocolon | 10 cm × 9 cm × 4 cm | Kystan poisto, jossa osa suolistoa | elossa. & hyvin | Väärin diagnosoitu adnexalmassaksi |
| 6 | 19 | M | Oikea alavatsakipu, pahoinvointi, oksentelu, kuume | Löydettiin laparoskopian aikana | Suolikanavan suoliliepeen | 6 cm × 5 cm × 3 cm | Laparoskooppinen kystan poisto& umpilisäkkeen poistoleikkaus | Eloisa & hyvin | Sattumalta löydetty |
| 7 | 27 | F | Vatsamassan & toistuva vatsakipu |
US, CT | Suolen suoliliepeen | 10 cm halkaisijaltaan | Kystan ja suolen osan poisto | Elää & hyvin | |
| 8 | 45 | M | Vatsamassan | AXR, US, CT | Retro…vatsakalvo | 27 cm ×22 cm × 15cm | Partial cyst Excision& marsupialization | Recurrence | |
| 9 | 31 | M | Diffuusi vatsan laajentuma & ballottement | AXR, US, CT | Greater omentum | 26 cm halkaisijaltaan | Kystektomia | Elämässä & hyvin | Väärin diagnosoitu askiteksena |
| 10 | 52 | F | Vatsamassana, epigastrian kipu | US, CT | Suolikanavan suoliliepeen | 17 cm ×11 cm ×6 cm | Kystan poisto, jossa osa suolistoa | Eloisa & hyvin | |
| 11 | 34 | M | Vatsamassan, kalpeus | US, CT | Suolikanavan suoliliepeen | 11 cm × 7cm × 5 cm | Kystektomia | elossa & hyvin | |
| 12 | 46 | M | Vatsanseudun kasvainlihakset | AXR, US, CT | Juuri suoliliepeen | 21 cm × 14cm ×7 cm | Epätäydellinen kysta Leikkaus | Adhesiivinen IO | |
| 13 | 39 | M | Vatsaontelon kasvainlihaksiin | US:ssa, CT | Suolikanavan suoliliepeen | 13 cm × 8 cm × 7cm | Kystektomia | Elää & hyvin |
Kystektomia=vain kystan täydellinen poisto
Taulukko 1: Demografia, esittely, kuvantamistutkimukset, kirurgiset toimenpiteet ja lopputulos kolmellatoista potilaalla, joilla oli vatsan kystinen lymfangiooma (ACL).
Kystan täydellinen kirurginen poisto (kystektomia) voitiin tehdä seitsemällä potilaalla (53,8 %), kystan poisto viereisen suolen osan kanssa, joka on tiiviisti kiinni kystassa, neljällä potilaalla (30 %).8 %), valtavan kystan osittainen poisto, johon liittyi intraperitoneaalinen marsupialisaatio yhdellä potilaalla (7,7 %), ja kystan epätäydellinen poisto, jossa pieni osa kystan takaseinämästä jäi kiinni ylempiin suoliliepeen suoniin, tehtiin yhdellä potilaalla (taulukko 1). Leikkauksen jälkeen poistetut näytteet lähetettiin histopatologiseen tutkimukseen, ja ne osoittautuivat kystiseksi lymfangioomaksi sen tyypillisten histologisten kriteerien perusteella, joita ovat litteiden endoteelisolujen, lymfaattisten aggregaattien ja vaahtosolujen muodostamat lymfaattiset tilat, jotka sisältävät lipoidista ainetta stroomassa ja sileitä lihassäikeitä seinämissään (kuva 4). Kystan luumen sisältää kyloosista tai seroosista nestettä. Potilaiden seuranta-aika vaihteli kahdesta kuuteen vuoteen, eikä kuolleisuutta tai sairastuvuutta esiintynyt lukuun ottamatta kystan uusiutumista yhdellä potilaalla (7,7 %) kolme vuotta leikkauksen jälkeen ja adheesiota, joka vaati adheesiolyysiä kaksi vuotta leikkauksen jälkeen toisella potilaalla.
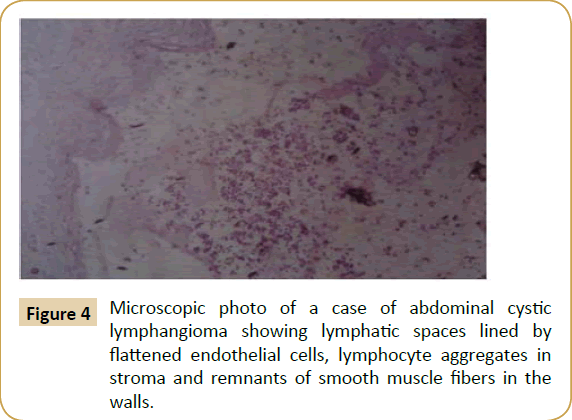
Kuva 4: Mikroskooppikuva vatsan kystisesta lymfangioomasta, jossa näkyvät litteiden endoteelisolujen reunustamat imutilat, lymfosyyttiaggregaatit stroomassa ja sileän lihaksen kuitujen jäänteet seinämissä.
Keskustelu
Vatsaontelon lymfangiooma on harvinainen, mutta se on diagnostinen haaste lääkäreille ja kirurgille. Tässä sarjassa ACL epäiltiin preoperatiivisesti vain kahdella potilaalla ja diagnosoitiin virheellisesti munasarjakystaksi, adnexaalipatologiaksi ja askitekseksi kolmella potilaalla, mutta lopullinen diagnoosi arvioidaan kuitenkin kaikilla potilailla leikattujen näytteiden histopatologisen tutkimuksen jälkeen.
Vatsaontelossa yleisin lymfangiooman sijaintipaikka on suoliliepeä (mesenteriaalinen lymfangiooma), jossa suurin osa imukanavista on mukana . Lymfangiooma ohutsuolen suoliliepeen on yleisin (70 %) intraperitoneaalisista paikoista, ja 50-60 % kaikista kystista sijaitsee ileaaliliepeen suoliliepeessä . Vaikka suoliliepeen kystat ja suoliliepeen kystiset lymfangioomat ovat harvinaisia ja kliinisesti hämmentäviä leesioita, histologiset ja ultrastrukturaaliset todisteet viittaavat siihen, että ne ovat patologisesti erillisiä ja ne olisi erotettava toisistaan, koska lymfangiooma käyttäytyy eri tavalla . Muita mahdollisia sijainteja ovat omentum (omentaalikysta), retroperitoneum, mesocolon, haima, perna ja lisämunuainen . Yleisin lymfangioomiin käytetty luokittelujärjestelmä on edelleen Wegnerin luokittelujärjestelmä, jossa lymfangioomat luokitellaan yksinkertaisiksi, kystisiksi tai kavernoottisiksi, mutta Losanoff ja muut raportoivat toisesta luokittelusta, jossa lymfangioomat luokitellaan pedikulaarisiin, sessiileihin, retroperitoneaalisesti laajentuneisiin tai monikeskuksisiin, mikä voi auttaa hoitostrategiassa. Tässä tutkimuksessa kaikki tapaukset olivat kystistä tyyppiä, ja 66,7 % intraperitoneaalisista tyypeistä syntyy ohutsuolen suoliliepeessä, 33,3 % suolen suoliliepeessä, 16,7 % jejunaliliepeessä ja 16,7 % suoliliepeen juuresta.
ACL:n kliiniset esitystavat ovat yleensä vaihtelevia ja epäspesifejä. Se voi olla kliinisesti hiljainen ja löytyä vahingossa tutkimusten tai laparotomian yhteydessä, kun kyseessä on asiaan liittymätön patologia, tai se voi jäljitellä erilaisia epämääräisiä vatsaoireita, kuten vatsavaivoja, turvotusta, ripulia, anoreksiaa, pahoinvointia ja oksentelua. Oireellisissa tapauksissa kystinen massa voi jäljitellä muita vatsakystia, kuten munasarjakystaa, haimakystaa, kaksoiskystaa tai adnexaalista kiertymää. Hyvin harvoissa tapauksissa voi esiintyä akuuttia vatsaonteloa, joka johtuu kystakomplikaatioista, kuten repeämästä, verenvuodosta, sekundaarisesta infektiosta tai suoliston tukkeutumisesta, joka johtuu kiertymästä, volvuluksesta tai läheiseen suoleen kohdistuvasta ulkoisesta paineesta . ACL voidaan myös diagnosoida virheellisesti umpilisäkkeeksi tai Meckelin divertikuliitiksi . Suurin osa tapauksista (92,3 %) tutkimuksessamme oli oireisia, mikä voi johtua myöhäisestä esittelystä, lukuun ottamatta yhtä tapausta, jossa ileaalinen lymfangiooma löydettiin vahingossa laparoskooppisen umpilisäkkeen poiston aikana.
Ultrasonografia-, tietokonetomografia- ja magneettikuvaustutkimukset ovat käyttökelpoisia preoperatiivisia radiologisia apuvälineitä ACL-sairauden diagnosoimiseksi ja kirurgisen suunnittelun kannalta. Niiden avulla voidaan määrittää kasvaimen kystinen luonne, sen anatominen sijainti ja suhde ympäröiviin rakenteisiin, mutta ne eivät riitä yksittäisen preoperatiivisen diagnoosin asettamiseen, ja lopullinen diagnoosi vahvistetaan histopatologian ja/tai immunokemian jälkeen .
Vaikka lymfangiooma on hyvänlaatuinen leesio, sillä on aggressiivinen invasiivinen käyttäytyminen; se voi kasvaa valtavan suureksi ja kehittää hengenvaarallisia kystakomplikaatioita, kuten repeämä, infektio, verenvuoto tai suolitukos, tai tunkeutua viereisiin elintärkeisiin rakenteisiin ja vaikeuttaa kasvaimen täydellistä resektiota. Niinpä ACL olisi poistettava kokonaan niin varhaisessa vaiheessa kuin se on diagnosoitu, joko yhdessä tai ilman viereistä suoliston osaa, jotta vältetään kystakomplikaatiot ja vähennetään uusiutumisriskiä. Ennuste on erinomainen, jos kystan resektio on täydellinen . Jos kystan täydellinen poisto ei ole mahdollista, koska kystan koko on valtava, se sijaitsee syvällä suoliliepeen juuressa tai se tunkeutuu valtimoiden päähaaraan tai suonensisäiseen verisuonitiehyeeseen, toinen vaihtoehto on kystan osittainen poisto ja sen jäljelle jäävän osan marsupialisaatio vatsaonteloon. Noin 10 % potilaista tarvitsee tätä hoitomuotoa . Yksi (7,7 %) potilaistamme tarvitsi tätä hoitovaihtoehtoa, ja tällä potilaalla kysta uusiutui.
Uusiutumisprosentti vaihtelee 0 %:sta 13,6 %:iin, keskimäärin noin 6,1 %. Useimmat uusiutumiset esiintyvät potilailla, joilla on retroperitoneaalinen kysta tai joille on tehty vain osittainen poisto . Kystan sijainti ei vaikuta uusiutumisprosenttiin, jos kysta voidaan leikata, mutta leikkaus ja sairaalassaoloaika pitenevät, kuten retroperitoneaalisissa ja suoliliepeen juuren lymfangioomissa . ACL: n kirurgisen hoidon merkitys on välttää mahdolliset kystakomplikaatiot ja vähentää uusiutumisen esiintyvyyttä, kun taas ei-kirurgiset hoidot bleomysiinillä ja steroideilla tai aspiraatio ja sklerosoivien aineiden injektio, kuten doksisykliini, ei ole todettu olevan leikkausta parempia samoista syistä .
Johtopäätös
Yllä olevasta voimme raportoida, että, preoperatiivinen diagnoosi ACL on yleensä vaikea johtuen sen vaihtelevista harhaanjohtavista kliinisistä esityksistä, taudin harvinaisuudesta ja sen samankaltaisuudesta monien muiden vatsaontelon sisäisten kystien kanssa. Vaikka US, CT ja MRI ovat hyödyllisiä kuvantamisvälineitä, ne voivat antaa vain viitteellisen diagnoosin taudista; lopullinen diagnoosi tehdään kuitenkin vasta poistetun näytteen histopatologisen tutkimuksen jälkeen. Täydellinen kirurginen poisto on ACL:n ensisijainen hoitomuoto kystakomplikaatioiden välttämiseksi ja uusiutumisen esiintyvyyden vähentämiseksi.
- Chen CW, Hsu SD, Lin CH, Cheng MF, Yu JC (2005) Cystic lymphangioma of the jejunal mesentery in an adult: a case report.World J Gastroenterol 11: 5084-5086.

- Wani I (2009) Mesenteric Lymphangioma in Adult A case series with a review of the Literature.Dig Dis Sci 54: 2758-2762.
- Elhalaby E (2001) Mesenteric and retroperitoneal cysts in children. Tanta Med J 29: 51-61.
- Bansal H, Jenaw RK, Mandia R (2010) Huge Mesenteric Lymphangioma – A Rare Cause of Acute Abdomen. Int J Health Res 3: 195-198.
- Aprea G,GuidaF,Canfora A,Ferronetti A,Giugliano A, et al. (2013) Mesenteric cystic lymphangioma in adult: a case series and review of the literature. BMC Surgery 13: A4.
- de Perrot M, Rostan O, Morel P, Le Coultre C (1998) Abdominaalinen lymfangiooma aikuisilla ja lapsilla. Br J Surg 85: 395-397.
- Chin S, Kikuyama S, Hashimoto T, Tomita T, Hasegawa T, et al. (1993) Lymphangioma of jejunal mesentery in an adult: a case report and the review of the Japanese literature.Keio J Med 42: 41-43.
- Takiff H, Calabria R, Yin L, Stabile BE (1985) Mesenteric cysts and intra-abdominal cystic lymphangiomas. Arch Surg120:1266-1269.
- Egawa S, Satoh T, Suyama K, Uchida T, Iwabuchi K, et al. (1996) Giant retroperitoneal cyst in an adult male. Int J Urol3: 304-306.
- Losanoff JE, Richman BW, El-Sherif A, Rider KD, Jones JW (2003) Mesenteric cystic lymphangioma. J Am Coll Surg196: 598-603.
- Na WT, Lee TH, Lee BS, Kim SH, Chae HB, et al. (2010) Clinical aspects of intraabdominal cystic lymphangioma in Korea. Korean J Gastroenterol56: 353-358.
- Maa J, Wa C, Jaigirdir A, Cho SJ, Corvera CU (2009) Giant mesenteric cystic lymphangioma presenting with abdominal pain and masquerading as a gynecologic malignancy. Rare Tumors 1: e48.
- Ramírez-Ortega MA, Villegas-Romero J, Márquez-Díaz A(2010) A cystic mesenteric lymphangioma presented at the colon sigmoid. Tapausselostus. Rev Med Inst Mex Seguro Soc 48: 557-562.
- Prabhakaran K, Patankar JZ, Loh DL, Ahamed F, Ali MA (2007)Cystic lymphangioma of the mesentery causing intestinal obstruction. Singapore Med J 48: e265-e267.
- Elukoti HN, Alcasoas S, Vernekar J, Hegde P, Pereira S (2015) Mesenteric Lymphangioma Presenting as Ileal Volvulus. J Clin Diagn Res 9: TJ05-TJ06.
- Makni A, Chebbi F, Fetirich F, Ksantini R, Bedioui H, et al. (2012) Surgical management of intra-abdominal cystic lymphangioma. Raportti 20 tapauksesta. World J Surg 36:1037-1043.
- Catherine H, Meghan C, Steven L, Larry W, Nam N (2009) Akuuttiin umpilisäkkeen tulehdukseen liittyvä suoliliepeen lymfaattinen epämuodostuma: tapausraportti. J Med Case Report3: 9030.
- Levy AD, Cantisani V, Miettinen M (2004) Abdominal lymphangiomas Imaging features with pathologic correlation. AJR 182:1485-1491.
- Tsukada H, Takaori K, Ishiguro S, Tsuda T, Ota S, et al. (2002) Giant cystic lymphangioma of the small bowel mesentery: report of a case. Surg Today 32: 734-737.
- Trindade EN, Trindade MR, Boza JC, Von Diemen V, Ilgenfritz RB (2007) Laparoskooppinen retroperitoneaalisen kystisen lymfangiooman poisto iäkkäällä potilaalla.Minerva Chirurgica 62: 145-147.
- Mabrut JY, Grandjean JP, Henry L, Chappuis JP, Partensky C, et al. (2002) Mesenteric and mesocolic cystic lymphangiomas- Diagnostic and therapeutic management. Ann Chir May 127: 343-349.
- Kurtz RJ, Heimann TM, Holt J, Beck AR (1986) Mesenteric and retroperitoneal cysts. Ann Surg 203: 109-112.
- Méndez-Gallart R, Bautista A, Estévez E, Rodríguez-Barca P (2011) Abdominal cystic lymphangiomas in pediatrics : surgical approach and outcomes. Acta Chir Belg 111: 374-377