Voor meer over dit onderwerp, ga naar www.dentaleconomics.com en zoek met de volgende sleutelwoorden: succes met sedatietandheelkunde, Dr. Anthony Feck, Dr. Michael Silverman, rendabiliteitsvergelijking, orale en intraveneuze sedatie, sedatiemodaliteiten.
Inleiding
Er is misschien geen enkele andere discipline in de tandheelkunde die de laatste tien jaar zo sterk is gegroeid als de sedatietandheelkunde. Het gebruik van orale (enterale) en intraveneuze (parenterale) sedatie is geëvolueerd van een procedure die voornamelijk door specialisten werd uitgevoerd, naar een geaccepteerde mainstream procedure die door meer dan 40% van de algemene tandartsen in de VS wordt beoefend.
Wanneer sedatie tandheelkunde wordt beoefend volgens de industriële normen door getrainde aanbieders, heeft het bewezen een veilig, effectief instrument te zijn om een breed scala aan patiënten te behandelen, waaronder degenen die lijden aan tandheelkundige angst, matige tot ernstige kokhalzen, mensen die langere en meer productieve afspraken willen, patiënten die complexe restauratieve behandelingen nodig hebben, en degenen die een weerstand hebben tegen lokale anesthetica.
Veel tandartsen realiseren zich nu een ander voordeel van sedatie tandheelkunde: een hoge winstgevendheid. In dit artikel wordt de winstgevendheid onderzocht door drie sedatiemodaliteiten te vergelijken – lachgas, oraal en intraveneus.
De winstgevendheidsformule
De winstgevendheid kan het best worden gemeten door de belangrijkste praktijkparameters te evalueren aan de hand van een vergelijking die de winstgevendheidsformule wordt genoemd. Deze formule zegt dat winst het resultaat is van productie vermenigvuldigd met inningspercentage minus kosten. Als we dit accepteren, dan kunnen we lachgas, orale en intraveneuze sedatie met elkaar vergelijken door de invloed van elk van deze drie componenten te onderzoeken.
Productie
Een hogere productie is het meest voor de hand liggende voordeel voor de tandarts wanneer sedatietandheelkunde wordt toegepast. Tandartsen die sedatie toepassen, krijgen meer nieuwe patiënten en een hogere acceptatie van casussen, evenals een hogere productiewaarde per patiënt.
Sedatietandheelkunde richt zich van nature op patiënten met een hoge angst. Elke tandarts behandelt dagelijks angstige patiënten die baat zouden kunnen hebben bij meer comfort. Veel meer patiënten worden helemaal niet behandeld vanwege angst. Het aanbieden van deze dienst heeft de deur geopend voor honderdduizenden patiënten in het hele land die voorheen tandheelkundige zorg vermeden.
Aangezien een groot deel van de tandheelkunde bij nieuwe patiënten in het eerste jaar plaatsvindt, zal de toestroom van sedatiepatiënten natuurlijk resulteren in meer productie. Ook kunnen veel patiënten die voor sedatie naar specialisten zouden worden doorverwezen, nu worden gezien door de algemene tandarts die in deze diensten is opgeleid.
Op het eerste gezicht lijkt het contra-intuïtief dat de sedatiekandidaat meer tandheelkunde zou accepteren dan de niet-kandidaat. Immers, deze patiënten hebben twee primaire obstakels voor case acceptatie: angst, en de kosten van een uitgebreid behandelplan (vaak het resultaat van jaren van verwaarlozing).
Vele praktijken vinden dat angst het grootste obstakel is. Als de patiënten er eenmaal van verzekerd zijn dat ze zich op hun gemak zullen voelen, worden de financiële obstakels overschaduwd. De wens van de patiënt om een gezonde, aantrekkelijke glimlach te hebben en vrij te zijn van pijn of schaamte heeft prioriteit.
De gemiddelde sedatiepatiënt heeft uitgebreide tandheelkundige behoeften, wat zich vertaalt in een hogere totale potentiële productiewaarde voor de praktijk per patiënt. De omvang van het behandelplan wordt vaak gemeten in tienduizenden dollars. De aard van het sedatieproces leidt doorgaans tot langere afspraken, zodat de agenda van de arts meer productieve afspraken bevat in vergelijking met niet-gesedeerde zorg.
Wanneer sedatiepatiënten zich comfortabel voelen en hun behoeften in minder afspraken worden behandeld, wordt de zorg efficiënter geleverd, waardoor er meer tandheelkunde per tijdseenheid wordt uitgevoerd.
Daarnaast zijn er extra kosten verbonden aan het geven van de sedatie zelf. Afhankelijk van het type sedatie dat wordt toegediend, kan de gemiddelde vergoeding voor het sedatiegedeelte van de afspraak variëren van $50 voor lachgas, tot $245 voor orale sedatie en $562 voor intraveneuze sedatie, waardoor het anesthesiegedeelte van de procedure een winstbron op zich wordt (zie tabel 1 op pagina 32).
In het algemeen kunnen met orale sedatie, vanwege de farmacologische eigenschappen, langere afspraken worden gemaakt dan met lachgas of intraveneuze methoden. Daarom heeft het het grootste potentieel voor productieverhoging.
Men kan stellen dat intraveneuze sedatie evenveel, zo niet meer potentieel heeft dan orale sedatie, vanwege de efficiënte toediening. Hierdoor kunnen meer gevallen in minder tijd worden behandeld. Ongeacht dit debat eindigt lachgas sedatie als derde in deze vergelijking vanwege de kortere duur per afspraak.
Inzamelingspercentage
Het inzamelingspercentage wordt beïnvloed door het financiële beleid van het kantoor, evenals door eventuele aanpassingen die worden gemaakt door het verschil tussen de maximaal toegestane kosten (van deelname aan een in netwerk opgenomen derde partij plan), en de tarieven van de praktijk. Alles in aanmerking genomen is het inningspercentage voor orale en IV-sedatie hoger dan voor lachgas, omdat het beleid van de meeste kantoren betaling vooraf van de behandeling vereist.
De rechtvaardiging voor een dergelijk beleid ligt in het feit dat er grote blokken tijd worden gereserveerd voor deze lange, productieve afspraken. Ook heeft het innen van geld van een gesedeerde patiënt op het moment van de afspraak juridische en ethische gevolgen. Sedatie met lachgas alleen, gezien het minimale niveau van sedatie en de voorbijgaande aard ervan, vereist niet noodzakelijk betaling vooraf van de afspraak.
Daarom gaat het niet gepaard met dezelfde incassovoordelen als orale en intraveneuze sedatie. Maar als het gaat om vergoedingen door derden en de verzekering, is lachgas sedatie veel waarschijnlijker een gedekte uitgave.
Uitgaven
Zoals bij elke discipline van de tandheelkunde, zullen er uitgaven zijn in verband met de levering ervan, variërend van de opleiding van de arts en het team tot benodigdheden en apparatuur. In het geval van sedatie zijn certificatie en hercertificatie kosten van toepassing. In tabel 1 worden de kosten vergeleken die zijn verbonden aan lachgas-, orale en intraveneuze sedatie.
Wat betreft benodigdheden, de kosten van het verdovingsmiddel en de bijbehorende medicatie voor alle drie de modaliteiten is een fractie van de kosten van het toedienen van sedatie. Lachgas en zuurstofgassen zijn echter duurder per afspraak dan orale of intraveneuze drugs. Toch is lachgas sedatie snel, net als intraveneuze. Beide hebben slechts enkele minuten nodig om te werken. Orale sedatie is het traagst, en heeft 30 tot 90 minuten nodig om te beginnen.
De apparatuur die bij elke sedatiemethode hoort, kan worden onderverdeeld in apparatuur die nodig is voor het toedienen van de anesthesie, ondersteunende apparatuur die door regelgevende instanties wordt vereist, en apparatuur die als de standaard voor zorg wordt beschouwd.
De apparatuur die voor elke sedatiemethode nodig is, kan worden onderverdeeld in opstartkosten en lopende kosten. Lachgas is het duurst, en kost $3.500 per draagbare toedieningseenheid en ongeveer $27.100 om een faciliteit centraal aan te sluiten voor drie operaties. Terwijl orale en IV-sedatie geen veranderingen in de faciliteit vereisen, vereisen ze wel extra bewakingsapparatuur.
De zorgstandaard is overal om de hartslag, zuurstofsaturatie en bloeddruk van een sedatiepatiënt voortdurend en met tussenpozen te bewaken (voor sedatie die verder gaat dan wat gewoonlijk wordt bereikt met distikstofmonoxide).
Sommige regelgevende instanties van staten vereisen dit ook. Bij IV-sedatie, met de mogelijkheid van diepere sedatieniveaus, kan het nodig zijn het hartritme en het uitgeademde kooldioxide te controleren. Daarom kunnen de kosten voor standaard pulsoximetrie plus extra monitoren variëren van $ 1.862 voor orale sedatie, tot maar liefst $ 3.850 voor IV sedatie (zie tabel 1).
Het ter plaatse hebben van een automatische externe defibrillator (AED) en farmacologische software om te controleren op medicijninteracties wordt ook beschouwd als de zorgstandaard voor alle sedatiemethoden. Voor orale en intraveneuze sedatie is andere ondersteunende apparatuur (zie tabel 2 op pagina 33) nodig voor de veilige opslag van medicatie en het veilige vervoer van de patiënt na sedatie. Bij IV-sedatie zijn er extra verbruiksartikelen nodig voor de toediening van IV-vloeistoffen.
Het komt erop neer dat lachgas de hoogste opstartkosten heeft als het centraal wordt toegediend, maar veel lagere kosten als het wordt toegediend met een draagbaar apparaat. IV sedatie vereist de grootste startinvestering. Wat de lopende kosten betreft, is IV-sedatie het duurst en orale sedatie het minst.
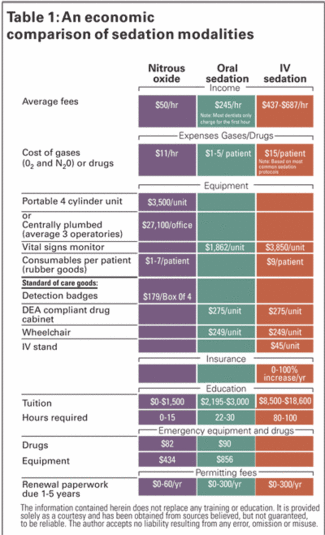
Wanneer het aankomt op opleiding en vergunningskosten, heeft intraveneuze sedatie de grootste kostenpost, gevolgd door orale sedatie, en daarna lachgas.
De som van de kostenvergelijking voor deze drie vormen van sedatie laat zien dat de hoogste overhead wordt geassocieerd met intraveneuze sedatie, gevolgd door orale en lachgas sedatie. De gemiddelde tarieven die in tandartspraktijken voor deze diensten in rekening worden gebracht, weerspiegelen deze kosten.
Conclusie
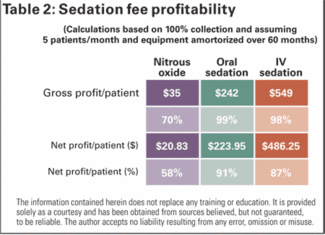
Bij het vergelijken van de winstgevendheid van deze drie vormen van sedatie, hebben we naar drie factoren gekeken: productie, incasseringspercentage en kosten. Men moet begrijpen dat er een grote individuele variabiliteit is bij elk van deze disciplines, en als zodanig is er geen duidelijke winnaar als het op winstgevendheid aankomt.
Hoe de arts deze methoden gebruikt, heeft evenveel te maken met het bereikte eindresultaat als met het inherente potentieel dat elk van deze methoden heeft voor winstgevendheid. Om elke vergelijking verder te compliceren, gebruiken veel artsen een combinatie van deze vormen van sedatie.
Er werd vastgesteld dat orale sedatie het grootste potentieel heeft voor productie, terwijl zowel orale als IV sedatie het meestal het beste doen met verzamelsnelheid. Wat de kosten betreft, is er een breed scala van mogelijkheden voor opstart-, lopende en onderwijskosten.
Op basis van het bovenstaande, en geconfronteerd met het kiezen van een winnaar voor de winstgevendheid, komt orale sedatie als winnaar uit de bus. Het lijdt geen twijfel dat sedatietandheelkunde een zegen is geweest voor de tandheelkunde. Het rendement op de investering van deze diensten heeft veel tandartsen beloond met een meer verrijkende praktijk, zowel persoonlijk als professioneel.
Hoewel dit artikel zich heeft gericht op de winstgevendheid van de praktijk, is en blijft de duidelijke winnaar de patiënt, wiens gezondheid en welzijn vaak worden getransformeerd door sedatie.
Referenties beschikbaar op aanvraag.
Anthony Feck, DMD, DDOCS, is een nationaal erkend clinicus, consultant, docent en auteur. Hij heeft een privé-praktijk in Lexington, Ky., die zich richt op orale en IV sedatie. Hij is de decaan van de faculteit voor DOCS Education. U kunt Dr. Feck bereiken op (866) 592-9613 of [email protected].
Michael D. Silverman, DMD, DDOCS, DICOI, is een internationaal erkende tandheelkundige opleider, zakelijk leider, marketingdeskundige, ondernemer, spreker en auteur. Hij is medeoprichter en voorzitter van DOCS Education (DOCSeducation.org), dat CE training, producten en lidmaatschap biedt aan tandartsen en teams op het gebied van sedatietandheelkunde en voorbereid zijn op noodsituaties. Dr. Silverman is te bereiken op (866) 592-9613 of Dr.Silverman@DOCSeducation.