Clinical Significance
Porque o contorno do pulso periférico é determinado pela ejeção do ventrículo esquerdo e propriedades vasculares, a ênfase é colocada na presença ou ausência de pulso, e em pulsos hipocinéticos ou hipercinéticos. A ausência de pulso pode sugerir oclusão por trombo, embolia ou dissecção. A ausência ou diminuição dos pulsos das pernas pode confirmar uma etiologia vascular de claudicação intermitente.
Se o pulso está presente mas de baixo volume e amplitude, é hipocinético. Isto pode sugerir baixo débito cardíaco em choque ou infarto do miocárdio. Cardiomiopatia dilatada idiopática, estenose valvular, tamponamento pericárdico ou pericardite constritiva também podem causar baixo débito cardíaco e pequenos pulsos periféricos.
Estenose aórtica severa causa um pequeno pulso conhecido como pulsus parous et tardus. Trata-se de um pulso de baixa amplitude com um aumento retardado do volume (Figura 17.1). É melhor palpado na artéria carótida.

Figure 17.1
Registro simultâneo das pressões ventriculares e aórticas esquerdas em paciente com estenose aórtica calcária grave. O gradiente de pressão de pico a pico é superior a 125 mm Hg. Notar o entalhe anacrotico (A) na elevação retardada do pulso aórtico.
Em contraste aos pulsos arteriais de baixa amplitude são aqueles de grande amplitude e fortes pulsos que são normais. Se estes se tornarem limitantes, eles são chamados de hipercinéticos. Ansiedade, exercício, febre, hipertireoidismo e anemia podem causar um pulso hipercinético em uma pessoa normal com um grande volume de AVC no ventrículo esquerdo e um sistema cardiovascular normal.
Pulsos hipercinéticos também podem ocorrer onde há um rápido escoamento periférico de sangue, além de um grande volume de AVC do ventrículo esquerdo. O canal arterial patenteado com pressões pulmonares normais, fístulas venosas arteriais grandes e regurgitação aórtica grave podem causar esses pulsos hipercinéticos. O pulso de regurgitação aórtica grave é descrito como golpe de água e colapso. Regurgitação aórtica severa também pode causar um pulso no leito da unha (pulso de Quincke), melhor demonstrado colocando uma caneta de luz no dedo e lançando luz através da unha por trás. Variando a pressão da luz da caneta no teclado do dedo, o pulso de Quincke sairá. Alguns destes pacientes terão um duplo pulso sistólico chamado pulso bisferiens. Isto ocorre quando alguma estenose aórtica acompanha a regurgitação aórtica grave. Estas duas ondas são chamadas de onda de percussão seguida por uma onda de maré – ambas em sístole (Figura 17.2). O pulso bisferiens está fortemente associado à estenose hipertrófica subaórtica idiopática.
Figure 17.2
Um traçado de pulso carotídeo de um paciente com regurgitação aórtica grave.
Figure 17.2
Um traçado de pulso carotídeo de um paciente com regurgitação aórtica grave. Note que a onda de percussão (P) é menor que a onda de maré (T), como muitas vezes é. Tanto a onda de percussão como a onda de maré ocorrem em sístole antes do entalhe dicromático (DN).
Além dos pulsos sistólicos de duas batidas, os bisferiens, há pulsos de duas batidas ou pulsos bífidos onde um impulso ocorre na sístole e outro na diástole. Estes podem ser vistos quando a resistência periférica ou a pressão arterial diastólica está baixa. Os estados de baixo débito cardíaco podem permitir que os pulsos sistólico e diastólico se tornem quase iguais e potencialmente palpáveis (ver Figuras 17.4 e 17.5).
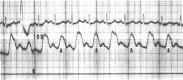
Figure 17,4
Este traçado de pressão aórtica (escala de 0 a 100 mm Hg) foi retirado de um paciente com cardiomiopatia idiopática dilatada grave. Os pulsos de pressão alternada (A) são 10 mm Hg mais baixos que os pulsos que os precedem. Os pulsos alternados foram iniciados por um prematuro (mais…)

Figure 17,5
Este pulso de pressão aórtica foi registrado (escala de 0 a 200 mm Hg) em um paciente com tamponamento pericárdico. Durante a inspiração (INSP), o pico de pressão sistólica cai 20 mm Hg. A freqüência de pulso foi de 120 batimentos por minuto, e a freqüência respiratória foi quase (mais…)
Uma causa comum de pulso de batimento duplo é a contrapulsação intra-aórtica por balão (Figura 17.3). O cateter balão é colocado na aorta descendente abaixo da decolagem da artéria subclávia esquerda e pulsos em diástole. O balão é cronometrado para expandir após o fechamento da válvula aórtica. O balão é evacuado e colapsa imediatamente antes da ejeção do ventrículo esquerdo. Na Figura 17.3, observe a pressão diastólica mais baixa (D) que o ventrículo esquerdo enfrenta após um pulso de bomba. Se o pulso da bomba ou a pressão diastólica for significativamente maior que a pressão sistólica gerada pelo ventrículo esquerdo, o paciente pode estar hipovolêmico.

Figure 17,3
Panel A mostra o registro simultâneo das pressões ventriculares e aórticas esquerdas (em uma escala de 0 a 200 mm Hg) em um paciente com doença coronariana grave. A pressão aórtica é de 160/90 mm Hg e a pressão diastólica final do ventrículo esquerdo (mais…)
Um outro pulso anormal é chamado de pulsos alternados. Este é um pulso regular com alternância de amplitude de batimento a cada outro batimento. Está associado a insuficiência ventricular esquerda grave de qualquer causa. Estas alterações de amplitude serão enfatizadas em uma artéria periférica e podem ser mais fáceis de detectar no pulso femoral (Figura 17.4).
Se o pulso diminui drasticamente em amplitude com inspiração e aumenta com a expiração, é chamado de paradoxo do pulso. Na verdade, isto é um exagero de um fenômeno fisiológico normal. Na inspiração, há uma certa acumulação de sangue nos pulmões e um declínio transitório do retorno venoso ao ventrículo esquerdo. Portanto, o volume do AVC ventricular esquerdo diminui ligeiramente. Se a queda na pressão arterial sistólica for maior que 10 mm Hg, é anormal (Figura 17.5). Isto é comumente associado com tamponamento pericárdico, mas qualquer causa de diminuição do retorno venoso para o ventrículo esquerdo pode causar paradoxo de pulsos. O tamponamento pericárdico restringe o enchimento do coração direito, mas também a síndrome da veia cava superior. Além disso, asma, enfisema ou obstrução das vias aéreas podem causar alterações na pressão intratorácica e causar grandes oscilações no volume sanguíneo pulmonar e, portanto, no retorno venoso do ventrículo esquerdo. Pulsus paradoxus pode resultar.
Palpação simultânea de dois pulsos pode ser diagnosticada. A palpação do pulso radial e do femoral deve produzir pulsos quase simultâneos. Se houver um atraso palpável do pulso radial para o femoral, isso sugere coarctação da aorta ou pelo menos uma obstrução aórtica abaixo da descolagem da artéria subclávia esquerda. Todos os pacientes hipertensos devem ser submetidos a este exame. A ausência unilateral de pulso pode auxiliar no diagnóstico de aneurisma de aorta dissecado.
Se o pulso carotídeo é palpado para o contorno do pulso e o femoral para o paradoxo dos pulsos, então o pulso radial é palpado para a frequência e ritmo. O ritmo e a regularidade do pulso são facilmente obtidos aqui. A ausência de um pulso radial deve iniciar uma busca por um pulso ulnar. Um pulso irregular pode ser causado por fibrilação atrial; por batimentos prematuros surgindo nos átrios, na junção atrioventricular ou nos ventrículos; e por bloqueio atrioventricular de segundo grau.
Um pulso hipercinético lento e limitante pode ser encontrado no bloqueio cardíaco completo. A fibrilação atrial causa um pulso irregular, irregular. Não só a freqüência do pulso será irregular, mas a amplitude do pulso também variará (Figura 17.6). Isto resulta do volume variável do AVC durante a sístole. Observe na Figura 17.6 como a pressão sistólica varia de batimento para batimento. Se a freqüência ventricular for rápida, alguns pulsos podem não ser transmitidos para a circulação periférica. A auscultação simultânea do coração e a palpação do pulso radial podem permitir medidas de um déficit de pulso apical a radial. A fibrilação atrial controlada não deve ter déficit de pulso, ou seja, todos os batimentos cardíacos centrais são transmitidos ao pulso radial e à circulação periférica.

Figure 17,6
Este pulso de pressão aórtica foi registrado (escala de 0 a 200 mm Hg) em um paciente com regurgitação mitral grave e fibrilação atrial. O pico de pressão sistólica variou de 80 mm Hg na quarta batida a 110 mm Hg na terceira e sexta batidas. As (mais…)
Bates prematuros de qualquer origem podem causar irregularidades do pulso. Se as batidas prematuras alternarem com as batidas normais do seio, o bigeminy resulta. Os resultados podem ser uma pulsação que tem uma pulsação forte, de grande amplitude (hipocinética) alternando com uma pulsação fraca, de baixa amplitude (hipocinética) (ver Figura 17.7). Irregularidades da frequência ou ritmo de pulso requerem um eletrocardiograma para o diagnóstico final da arritmia cardíaca. A palpação do pulso é uma parte do exame físico que ainda contém informações importantes.

Figure 17,7
Este traçado de pressão aórtica (escala de 0 a 200 mm Hg) foi registrado em um paciente com doença arterial coronariana e oclusão da artéria coronária direita. O eletrocardiograma mostra batimentos ventriculares prematuros (P) em bigeminy. A pressão aórtica varia (mais…)