- tweet
- Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
- Summary
- Manometría esofágica de înaltă rezoluție en el diagnóstico y clasificación de acalasia en niños
- Rezumat
- Serie de cazuri
- Discuție
- Concluzii
Erick Toro-Monjaraz, Rubén Peña-Vélez, María José Carrillo-Quan, David Avelar-Rodríguez, Martha Cecilia Martínez-Soto, Karen Ignorosa-Arellano, Roberto Cervantes-Bustamante, Jaime Ramírez-Mayans
Departamento de Gastroenterología Pediátrica y Nutrición, Instituto Nacional de Pediatría. Ciudad de México, México.
Acta Gastroenterol Latinoam 2020;50(1):57-61
Recibido: 23/05/2018 / Aprobado: 18/06/2018 / Published en www.actagastro.org el 23/03/2020

Summary
Acalazia esofagiană este o tulburare motorie primară care se prezintă cu disfagie secundară disfuncției corpului esofagian și obstrucției funcționale a sfincterului esofagian inferior. Manometria de înaltă rezoluție este considerată standardul de aur pentru diagnosticul de achalazie și, conform clasificării Chicago v3.0; aceasta poate fi împărțită în continuare în trei subtipuri diferite pe baza modelelor de presurizare. În prezenta lucrare, prezentăm seria de cazuri a 6 pacienți pediatrici la care s-a efectuat manometrie de înaltă rezoluție pentru diagnosticarea și clasificarea acalaziei esofagiene.
Locuri cheie:
. Disfagie, acalazie, manometrie esofagiană.
Manometría esofágica de înaltă rezoluție en el diagnóstico y clasificación de acalasia en niños
Rezumat
La acalasia esofágica es un trastorno motor primar care se prezintă cu disfagia secundară la disfuncția corpului esofagului și la obstrucția funcțională a esofagului esofagic inferior. Manometria de înaltă rezoluție este considerată standardul de aur pentru diagnosticarea acalaziei și, conform clasificării Chicago V3.0, poate fi împărțită în trei subtipuri diferențiate în funcție de tiparele de presurizare. Prezentăm o serie de cazuri de 6 pacienți pediatrici la care s-a efectuat o manometrie esofagiană de înaltă rezoluție pentru diagnosticarea și clasificarea achalaziei.
Locuri cheie. Disfagie, acalazie, manometrie esofagiană.
Abbreviații
HREM: Manometrie esofagiană de înaltă rezoluție.
EA: Acalazie esofagiană.
GERD: Boala de reflux gastroesofagian.
LES: Sfincterul esofagian inferior.
Achalazia esofagiană (EA) este o tulburare motorie primară a esofagului, caracterizată prin scăderea progresivă a peristaltismului și lipsa de relaxare a sfincterului esofagian inferior (LES). EA în pediatrie este puțin frecventă, cu o incidență anuală de 0,18 cazuri la 100.000 de copii.1
Prezentarea clinică este diversă și include vărsături, disfagie progresivă la lichide, prinse și pierdere în greutate.1, 2 Bilanțul diagnostic include studii imagistice de contrast, endoscopie superioară și manometrie esofagiană de înaltă rezoluție (HREM), ultima fiind capabilă să clasifice diferitele subtipuri de EA pe baza pattern-ului de presurizare și este considerată standardul de aur.3
În această serie de cazuri, am inclus pacienți pediatrici care au fost trimiși la Unitatea de Fiziologie și Motilitate Gastroenterologică de la Instituto Nacional de Pediatría pentru evaluarea simptomelor sugestive de EA. De asemenea, au fost incluși pacienți deja diagnosticați cu EA, dar la care nu fusese stabilită clasificarea. Toți pacienții au consimțit la efectuarea HREM. Au fost utilizate software-ul și echipamentul Sandhill Scientific ZVU 2.1 (Highlands Ranch, CO).
Descriem caracteristicile clinice și manometrice ale celor 6 pacienți diagnosticați cu EA pe baza clasificării Chicago 3.0.
Serie de cazuri
Constatările manometrice sunt descrise în tabelul 1.
Tabelul 1. Constatări manometrice la pacienții pediatrici cu acalazie.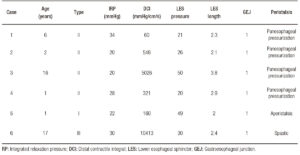
Cazul 1
Băiat de 6 ani cu subnutriție cronică (Indice de masă corporală : 12,37, deviație standard : +/- 3,91). S-a prezentat cu vărsături, prins și disfagie progresivă la lichide. A fost supus unei deglutiții cu bariu, care a evidențiat o stenoză esofagiană la nivelul joncțiunii esofagogastrice și a prezentat semnul „cioc de pasăre”. Endoscopia superioară a arătat o dilatare esofagiană în întregime, precum și un sfincter central și punctiform. HREM a fost în concordanță cu EA de tip II (figura 1). Pacientul a fost supus miotomiei Heller, dar ameliorarea simptomelor nu a fost satisfăcătoare, astfel că a fost tratat cu toxină botulinică (100 UI) prezentând un răspuns bun.
Figura 1. Graficul HREM care arată panpresurizarea esofagiană și relaxarea incompletă a LES.
Cazul 2
Femeie în vârstă de 2 ani și 4 luni cu subnutriție cronică (IMC: 13,98, SD: +/- 2,35) și antecedente de întârziere globală a neurodezvoltării. La vârsta de 2 luni, a început să aibă vărsături și dischezie, precum și multiple episoade de pneumonie. A fost pus diagnosticul de boală de reflux gastroesofagian (GERD) și a primit numeroase tratamente medicale. Endoscopia superioară a arătat semne sugestive de acalazie, iar HREM a confirmat diagnosticul de EA de tip II. A fost supusă la fundoplicatură și miotomie Heller.
Cazul 3
O tânără de 16 ani cu greutate și înălțime normală (IMC: 19,34, SD: +/- 0,33). Avea un istoric de disfagie progresivă, vărsături și regurgitare nocturnă. Endoscopia superioară a arătat stenoză esofagiană, iar deglutiția cu bariu a arătat semnul „cioc de pasăre” (Figura 2). HREM a fost în concordanță cu EA de tip II.
Figura 2. Înghițituri cu bariu care arată conicitatea esofagului distal (semnul „cioc de pasăre”).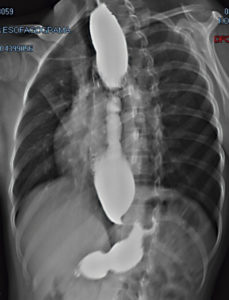
Cazul 4
Un băiat de 1 an cu malnutriție cronică (IMC: 13,30, SD: +/- 3,05). A fost trimis la noi pentru a efectua un control HERM. La vârsta de 15 zile, a prezentat vărsături, iritabilitate și constipație. După un bilanț exhaustiv, la vârsta de 4 luni, a fost diagnosticat cu EA și a fost tratat cu dilatații esofagiene, urmate de miotomie Heller. HREM a fost în concordanță cu EA de tip II.
Cazul 5
O fetiță de 1 an și 9 luni cu subnutriție cronică. Avea un istoric de vărsături, disfagie și creștere slabă în greutate. A fost trimisă la noi pentru a efectua un HREM, care a fost în concordanță cu EA de tip I. (Figura 3).
Figura 3. Graficul HREM care arată aperstiala esofagiană și relaxarea incompletă a LES.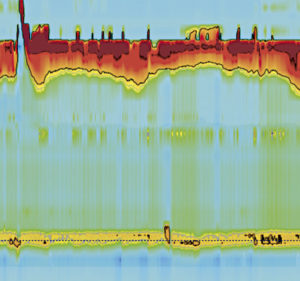
Cazul 6
O femeie de 18 ani cu subnutriție cronică. Avea un istoric de imunodeficiență comună variabilă și boli autoimune (vitiligo și tiroidită autoimună). La vârsta de 17 ani, a început să se plângă de dureri toracice și disfagie rapid progresivă; a fost efectuată o HREM, care a fost compatibilă cu EA de tip III. (Figura 4).
Figura 4. Graficul HREM care arată contracții esofagiene spastice și relaxare incompletă a LES.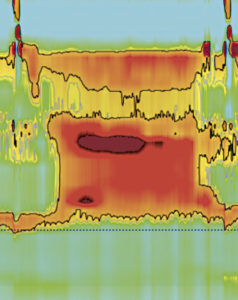
Discuție
EA este o tulburare neurodegenerativă cu o incidență scăzută în populația pediatrică. Cele mai frecvente simptome la pacienții noștri au fost vărsăturile, disfagia progresivă la lichide și pierderea în greutate, ceea ce este în concordanță cu literatura medicală.4 Aceste simptome pot fi, de asemenea, sugestive pentru RGE și pot întârzia diagnosticul, ca în cazul unora dintre pacienții noștri.5
Deglutiția cu bariu arată în mod obișnuit semnul „cioc de pasăre”, împreună cu aperistaltismul și golirea slabă a contrastului.1 Endoscopia superioară nu este indicată de rutină la copii, mai ales dacă prezentarea clinică este evidentă.3 De fapt, endoscopia superioară și studiile imagistice au fost efectuate la unii dintre pacienții noștri ca parte a bilanțului de diagnostic înainte de efectuarea HREM.
Introducerea HREM a îmbunătățit caracterizarea funcției motorii esofagiene.6 Deși constatările clinice și radiologice pot fi sugestive pentru EA, HREM este considerat standardul de aur pentru diagnosticarea și clasificarea ulterioară a acesteia.7
Conform clasificării Chicago v3.0 (CC), EA poate fi împărțită în trei subtipuri diferite pe baza modelelor de presurizare. EA de tip I (clasică) prezintă un eșec al peristaltismului de 100%; tipul II (cu compresie esofagiană) prezintă panpresurizări în cel puțin 20% din înghițituri; iar tipul III (spastică) prezintă contracții premature în cel puțin 20% din înghițituri7, 8 (tabelul 2).
Tabelul 2. Subtipurile de acalazie bazate pe HREM din Clasificarea Chicago.
Subtipul II EA este cel mai frecvent și cel cu cel mai favorabil răspuns la tratament, urmat de tipul I.9, 10 Pe de altă parte, tipul III EA este cel mai puțin frecvent și cel cu cel mai slab răspuns la tratament. În studiul de față, am găsit 4 pacienți cu EA de tip II, 1 pacient cu tipul I și 1 adolescent cu tipul III, ceea ce este în concordanță cu alte serii de cazuri de pacienți pediatrici cu EA.11
HREM este utilizat pe scară largă în populația adultă, iar unele studii la copii sugerează că tulburările de motilitate esofagiană pot fi clasificate utilizând clasificarea Chicago V3.0.10 HREM în pediatrie are unele limitări, unii autori au observat că la copii lungimea esofagului ar putea influența unele măsurători.11 Cu toate acestea, HREM ar trebui să fie considerat un studiu necesar în evaluarea copiilor cu disfagie, vărsături sau simptome caracteristice tulburărilor de motilitate esofagiană.
Concluzii
HREM este util pentru diagnosticul și clasificarea EA la copii. Deși este o procedură invazivă, riscul de complicații este scăzut; astfel, ar trebui să fie efectuată la copiii care prezintă simptome sugestive de EA. Acești pacienți ar trebui să fie trimiși la centre specializate pentru a pune un diagnostic rapid și a iniția un tratament, precum și pentru a îmbunătăți calitatea vieții.
Sprijin financiar. Nu a fost primit.
- Franklin AL, Petrosyan M, Kane TD. Acalazia infantilă: O revizuire cuprinzătoare a bolii, diagnosticului și managementului terapeutic. World J Gastrointest Endosc 2014; 6 (4): 105-111.
- Lasso CE, Garrido JI, Gómez OD, Castillo AL, Granero R, Paredes RM. La acalasia en la infancia y la adolescencia un reto terapêutico. Cir Pediatr 2014; 27: 6-10.
- Van Lennep M, van Wijk MP, Omari TIM, Benninga MA, Singendonk MMJ. Managementul clinic al achalaziei pediatrice. Expert Rev Gastroenterol Hepatol 2018; 12 (4): 391-404.
- Pastor AC, Mills J, Marcon MA, Himidan S, Kim PC. O experiență de 26 ani cu un singur centru de tratament al achalaziei esofagiene: există o metodă optimă? J Pediatr Surg 2009; 44 (7): 1349-1354.
- Eckardt VF, Köhne U, Junginger T, Westermeier T. Factorii de risc pentru întârzierea diagnosticului în achalazie. Dig Dis Sci. 1997; 42 (3): 580-585.
- Kessing BF, Smout AJ, Bredenoord AJ. Aplicații clinice ale monitorizării impedanței esofagiene și ale manometriei de înaltă rezoluție. Curr Gastroenterol Rep 2012; 14 (3): 197-205.
- Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE. Clasificarea Chicago a tulburărilor de motilitate esofagiană, v3.0. Neurogastroenterol Motil 2015; 27 (2): 160-174.
- Flández J, Monrroy H, Morales E, Cisternas D. Clasificación de Chicago para trastornos de la motilidad esofágica versión 3.0. Gastroenterol latinoam 2016; 27 (1): 51-61.
- González-Rodríguez R, Ortiz-Olvera NX, González Martínez M, Flores-Calderón J. Achalasia in Pediatric Population: Use of High-Resolution Manometry in Children, Achalasia in Pediatric Population. J Gastrointest Dig Syst 5: 286.
- Edeani F, Malik A, Kaul A. Characterization of Esophageal Motility Disorders in Children Presenting With Dysphagia Using High-Resolution Manometry. Curr Gastroenterol Rep 2017; 19 (3): 13.
- Singendonk MMJ, Ferris LF, McCall L, Seiboth G, Lowe K, Moore D, Hammond P, Couper R, Abu-Assi R, Cock C, Benninga MA, van Wijk MP, Omari T. Manometrie esofagiană de înaltă rezoluție în pediatrie: Efectul lungimii esofagiene asupra măsurilor de diagnosticare. Neurogastroenterol Motil 2020; 32 (1): e13721.