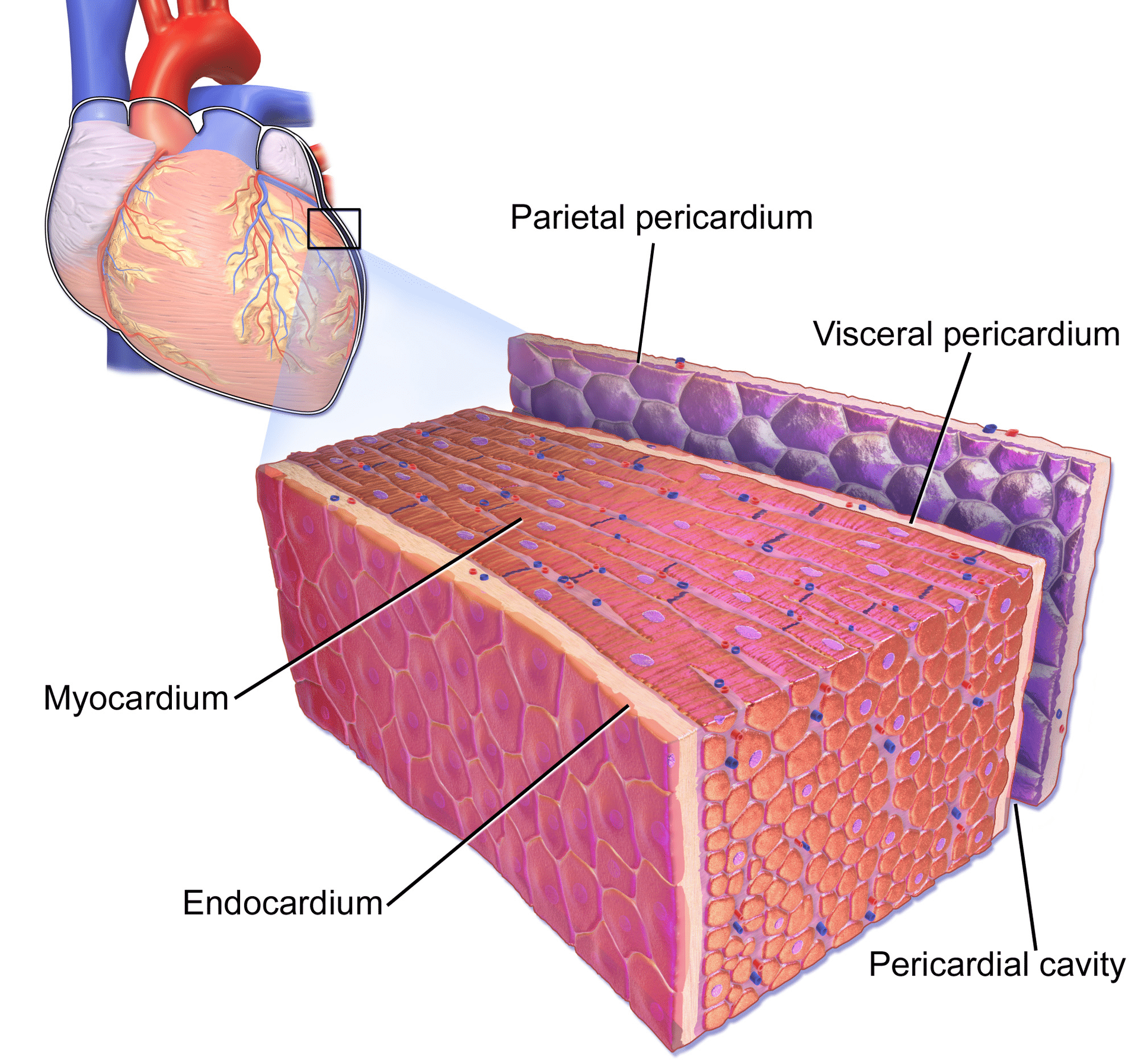
Perikardiet är en dubbelväggig säck i vilken hjärtat och de stora kärlens rötter finns (figur 1). Hjärtsäcken omsluter den perikardiella håligheten som innehåller perikardiell vätska. Många tillstånd kan orsaka inflammation i perikardiet, perikardhålan och/eller myokardiet. Perikardit avser inflammation i perikardiet och myokardit avser inflammation i myokardvävnaden (muskelvävnaden). Det är dock ofta svårt att skilja perikardit och myokardit åt, och de tenderar att följa med varandra. Därför används ofta termen perimyokardit i klinisk praxis (i den här artikeln kommer alla tre termerna att användas synonymt). Perikarditens etiologi, kliniska egenskaper och EKG-egenskaper kommer att diskuteras här. Ur klinisk synvinkel måste kliniker kunna skilja perikardit från ST-höjningsinfarkt (STEMI). Detta är kanske inte alltid enkelt, eftersom båda tillstånden ger upphov till svår bröstsmärta och ST-förhöjningar på EKG. Men som vi kommer att diskutera nedan är det faktiskt ganska enkelt att skilja dessa två tillstånd åt.
- Källor till akut perikardit/myokardit
- Symtom på akut perikardit/myokardit
- Differentiering av akut perikardit och akut ST-höjningsinfarkt (STEMI)
- EKG vid akut perikardit (myokardit)
- EKG-förändringar vid akut perikardit, myokardit, perimyokardit
- ST-förhöjningar vid akut perikardit
- Kännetecken för ST-höjningar vid STEMI
- T-vågsinversioner (negativa T-vågor)
- Pr-segmenthöjning och -depression
- Troponinläckage vid akut perikardit
- Relaterade ämnen
Källor till akut perikardit/myokardit
Den vanligaste orsaken till perikardit är infektioner, i synnerhet virusinfektioner. Detta förklarar varför perikardit kan drabba personer i alla åldrar. Ett stort antal lokala och systemiska tillstånd kan dock orsaka perikardit. De vanligaste orsakerna är följande:
- Rheumatoid artrit (RA)
- Systemisk lupus erythematosus (SLE)
- Akut hjärtinfarkt (AMI)
- Post-infarkt (inklusive Dresslers syndrom)
- Uremia
- Strålning mot hjärtat
- Trauma
- Tuberkulos
- Neoplasmer (cancer)
- Påföljd av hjärtkirurgi (hemorragisk perikardit).
Symtom på akut perikardit/myokardit
Det finns två former av perikardit: akut och kronisk. Den här artikeln kommer att fokusera på den förstnämnda, eftersom den har konsekvenser för alla kliniker och EKG.
Akut perikardit orsakar bröstsmärta, som kan vara mycket svår att skilja från smärta orsakad av akut myokardinfarkt. Bröstsmärtan vid akut perikardit kan vara svår och patienten kan också uppleva kallsvettningar, takykardi och ångest; allt detta är vanligt vid akut hjärtinfarkt. Vid den kliniska undersökningen kan man upptäcka perikardiska friktionsrubbningar och på ekokardiogrammet kan man se ökad vätska i perikardhålan (perikardiell utgjutning). Hemodynamisk kompromiss kan uppstå om ansamling av vätska i hjärtsäcken äventyrar ventriklarnas och förmakarnas relaxation och/eller kontraktion. Denna situation kallas hjärttamponad, vilket har diskuterats tidigare.
Differentiering av akut perikardit och akut ST-höjningsinfarkt (STEMI)
Den retrosternala bröstsmärtan som orsakas av akut perikardit kan vara mycket lik den som ses hos patienter med STEMI. Dessutom kan smärtan vid akut perikardit också, liksom vid STEMI, stråla ut till nacke, axlar eller rygg. Akut perikardit är dock mer sannolik om inspiration och ryggläge förvärrar bröstsmärtan, medan upprättstående och framåtlutad sittning lindrar bröstsmärtan; smärtan vid STEMI påverkas inte av läget. Trots detta är den retrosternala bröstsmärtan vid akut perikardit mycket lik den vid STEMI.
Kombinationen av retrosternal bröstsmärta och ST-höjning på EKG förklarar varför kliniker ofta förväxlar akut perikardit och STEMI. Detta kompliceras ytterligare av att akut myokardit kan orsaka förhöjda troponinnivåer (myokardceller kan dö till följd av inflammation).
Notera två skillnader när det gäller den kliniska presentationen av STEMI och akut perikardit:
- Akut perikardit tenderar att drabba yngre personer.
- Den vanligaste orsaken till perikardit är infektioner, varför många patienter kan rapportera symtom som överensstämmer med virusinfektioner (särskilt under de föregående dagarna).
EKG vid akut perikardit (myokardit)
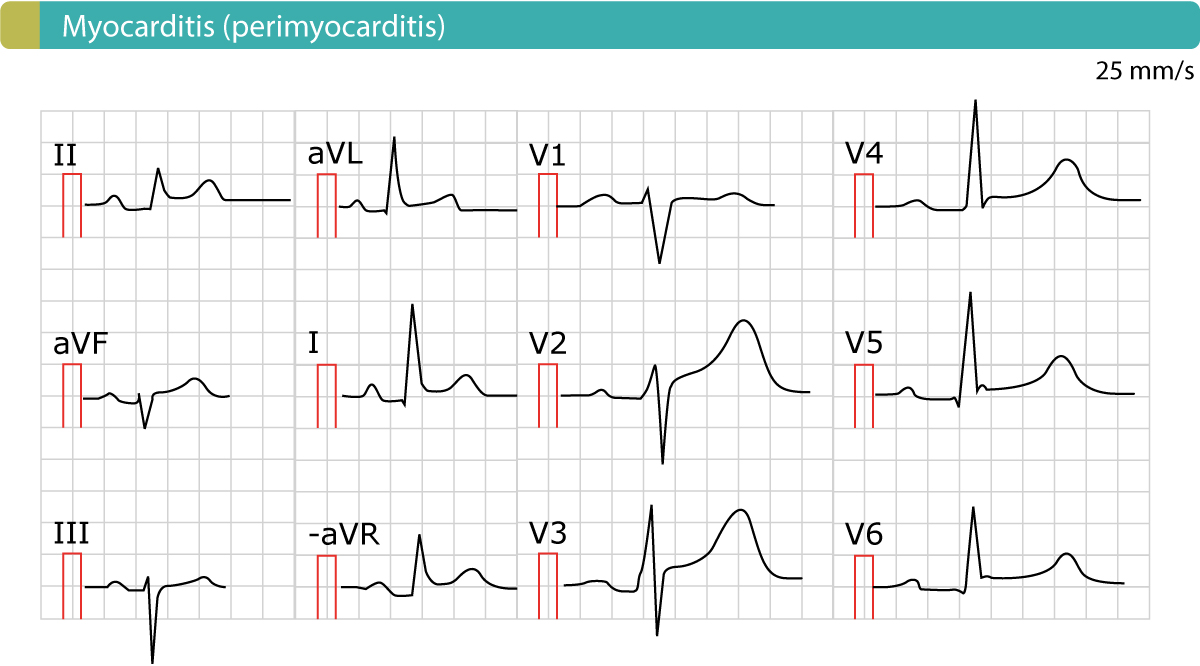
EKG är mycket effektivt när det gäller att skilja perikardit från STEMI. I figur 2 visas ett exempel på perimyokardit. EKG-egenskaperna diskuteras nedan.
EKG-förändringar vid akut perikardit, myokardit, perimyokardit
EKG används för att diagnostisera akut perikardit. Man måste alltid utesluta den allvarligaste differentialdiagnosen, som är ST-höjningsmyokardinfarkt (STEM). För att ge läsaren kunskap i denna fråga kommer vi nu att diskutera egenskaperna hos alla EKG-förändringar som ses vid akut perikardit och kontrastera dem mot EKG-förändringar som ses vid STEMI.
ST-förhöjningar vid akut perikardit
- ST-förhöjningar vid akut perikardit är generaliserade, vilket innebär att de förekommer i de flesta EKG-avledningar (både limbavledningar och bröstavledningar). Faktum är att när en patient presenterar sig med bröstsmärta och generaliserade ST-förhöjningar måste man alltid misstänka akut perikardit.
- Ledning V1 är typiskt sett förskonad från ST-förhöjningar (dvs. ledningen V1 uppvisar vanligen inga ST-förhöjningar).
- ST-segmentet är typiskt sett konkavt (läs om ST-segmentförhöjningar). Det kan finnas en skåra i J-punkten (vilket kan ses i avledningar V4 och V5 i figur 2).
- Storleken på ST-förhöjningen är typiskt <4 mm hög.
- Det finns inga reciproka ST-depressioner.
- ST-förhöjningar och T-vågsinversioner förekommer inte samtidigt.
- EKG-förändringar vid perikardit är ganska statiska och förändras långsamt under loppet av flera dagar till veckor.
Kännetecken för ST-höjningar vid STEMI
- ST-höjning vid hjärtinfarkt (STEMI) orsakar lokaliserade ST-höjningar, vilket innebär att det finns ST-höjningar i ett fåtal avledningar som anatomiskt sett ligger i anslutning till varandra (s.k. contiguous leads). Till exempel orsakar inferiör STEMI ST-förhöjningar i avledningar II, III och aVF.
- ST-segmentet är typiskt sett rakt eller konvext (läs om ST-segmentförhöjningar).
- Reciproka ST-segmentfördjupningar är mycket typiska för STEMI.
- ST-förhöjningar och T-vågsinversioner kan uppträda samtidigt vid STEMI.
- Storleken på ST-förhöjningen kan vara betydligt högre än 4 mm.
- EKG-förändringar är dynamiska vid STEMI. Till exempel utveckling av patologiska Q-vågor, förändringar i ST-höjningens magnitud, T-vågsinversion etc. kan förändras inom minuter till timmar.
Notera dock att i vissa (sällsynta) fall av akut myokardit kan ST-höjningen vara lokaliserad. Detta resulterar i en situation där det är mycket svårt att utesluta STEMI på grundval av EKG.
T-vågsinversioner (negativa T-vågor)
ST-förhöjningar normaliseras långsamt vid perikardit. Det kan ta veckor innan ST-förhöjningarna försvinner. Därefter följer vanligtvis T-vågsinversion. T-vågsinversionen kan vara diskret och varar i en månad. Som nämnts ovan förekommer ST-förhöjningar och T-vågsinversioner inte samtidigt vid perikardit. Mer:
Pr-segmenthöjning och -depression
Pr-segmentet påverkas inte vid STEMI, medan akut perikardit ofta orsakar PR-segmentdepression. Sådana depressioner förekommer i de flesta avledningar, utom från avledning V1, som ofta visar PR-segmentförhöjning.
Troponinläckage vid akut perikardit
Höjda troponiner är vanliga vid akut perikardit. M. Imazio et al (Cardiac troponin I in acute pericarditis; JACC 2003) visade att en tredjedel av patienterna hade troponinförhöjningar; totalt hade 8 % signifikant förhöjda troponinnivåer. Det fanns dock inget samband mellan troponinnivå och överlevnad.
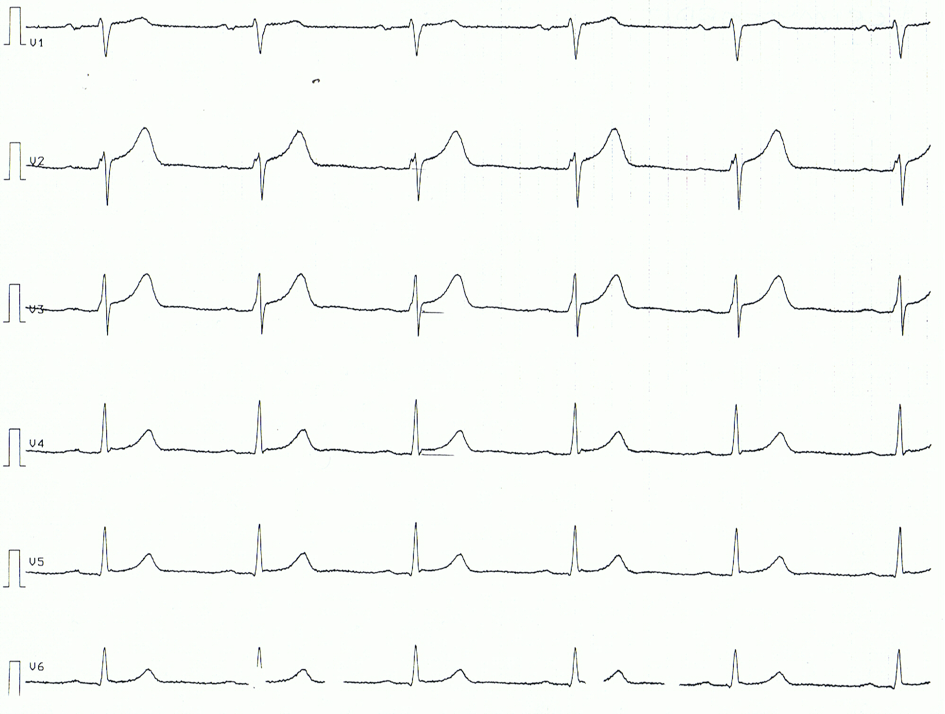
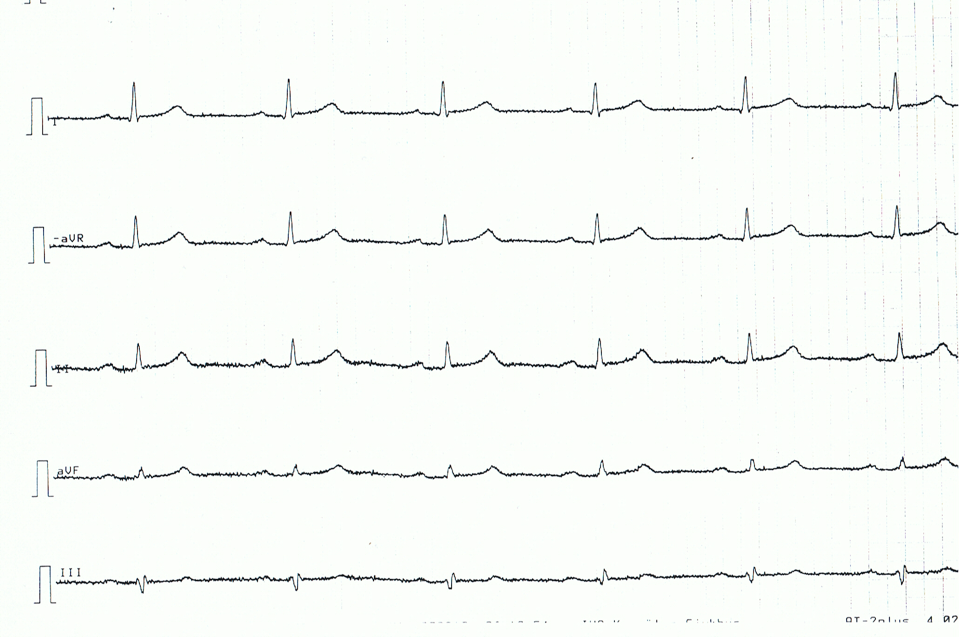
Nedan följer ett EKG-exempel på en patient med akut perikardit. Observera att EKG-förändringarna är ganska subtila.
Relaterade ämnen
- EKG-förändringar vid myokardiell ischemi/infarkt: ST-segment- och T-vågsförändringar
- ST-segmentförhöjningar vid ischemi (infarkt) och differentialdiagnoser
- ST-höjningsinfarkt (STEMI) utan ST-segmentförhöjning på EKG
- Främre repolarisationsmönster (syndrom)
- T-vågor vid ischemi / infarkt i myokardiet